概述
腎衰是腎臟功能部分或全部喪失的病理狀態。按其發作之急緩分為急性和慢性兩種。急性腎功能衰竭系因多種疾病致使兩腎在短時間內喪失排泄功能,簡稱急性腎衰。慢性腎功能衰竭是由各種病因所致的慢性腎病發展至晚期而出現的一組臨床症狀組成的綜合證.根據腎功能損害的程度將慢性腎功能衰竭分為4期:
①腎貯備功能下降,患者無症狀。
②腎功能不全代償期。
③腎功能失代償期(氮質血症期),患者有乏力,食欲不振和貧血。
④尿毒症階段,有尿毒症症狀。
病理
 腎衰
腎衰腎衰病因
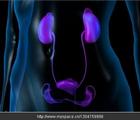 腎衰
腎衰一、腎中毒對腎臟有毒性的物質,如藥物中的磺胺、四氯化碳、汞劑、鉍劑、二氯磺胺;抗生素中的多粘菌素,萬古黴素、卡那黴素、慶大黴素、先鋒黴素Ⅰ、先鋒黴素Ⅱ、新黴素、二性黴素B、以及碘造影劑、甲氧氟烷麻醉劑等;生物毒素如蛇毒、蜂毒、魚蕈、斑蝥素等,都可在一定條件下引起急性腎小管壞死。
二、腎缺血 嚴重的腎缺血如重度外傷、大面積燒傷、大手術、大量失血、產科大出血、重症感染、敗血症、脫水和電解質平衡失調,特別是合併休克者,均易導致急性腎小管壞死。
此外,血管內溶血(如黑尿熱、伯氨喹所致溶血、蠶豆病、血型不合的輸血、氧化砷中毒等)釋放出來的血紅蛋白,以及肌肉大量創傷(如擠壓傷、肌肉炎症)時的肌紅蛋白,通過腎臟排泄,可損害腎小管而引起急性腎小管壞死。
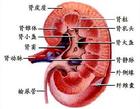 腎衰
腎衰①腎小球濾過率極度降低(常在5ml/min以下,多數僅為1-2ml/min)產生的機理可能是由於前述多種原因引起腎小管缺血或中毒,發生腎小管上皮細胞損傷,使近曲小管對鈉的的重吸收減少,以致原尿中的鈉、水量增多。當其流經遠曲小管的緻密斑時,刺激腎小球旁器(juxta glomerular apparatus)釋放腎素,使腎臟內血管緊張素Ⅱ活性增高,引起腎小球小動脈的收縮、痙攣、導致腎小球特別是皮質外層腎小球的血流量下降,濾過率極度減少。此外,也可能因腎臟缺血時,腎進球小動脈灌注血量減低,直接刺激球旁細胞釋放腎素而使血管緊張素Ⅱ增多,導致進球小動脈收縮,腎小球濾過率下降及醛固酮分泌增多,促進鈉離子及水份滯留。另一些學者認為腎小球濾過率下降是由於毛細血管內皮損傷、腫脹,致濾過膜通透性降低所引起。
 腎衰
腎衰③腎小管管壁破裂,原尿外溢。腎小管受損傷後,管壁破裂,管內的原尿向管外溢出,因而少尿;同時又造成腎間質水腫,增加腎內壓力,使腎小球濾過率下降。
④有人認為各種原因(休克、創傷、擠壓傷等)引起的腎缺血所致的急性腎衰,其主要原因在於發生缺血後的再灌注,而缺血早期的腎濾過減少或停止(少尿或無尿)是腎臟的一種自身保護機制,減輕腎小管細胞的重吸收負擔,減少氧耗,增加對缺氧的耐受力,一旦腎缺血得到改善(再灌注)、便可產生大量超氧陰離子,引起嚴重的腎組織損傷,總之,急性腎衰是多種生理異常所組成的具有特徵性綜合徵,各種發病機理在病程的各個不同時期有其不同的意義。
少尿期後為多尿期,腎小管上皮開始新生,此時由於:
①致病因素已經解除,缺血和毒性物質已消除,血循環已經恢復;
②新生的小管上皮細胞仍缺乏濃縮尿液的能力,尿比重仍低於1.015;
③氮質血症和瀦溜的代謝產物,起滲透性利尿作用,故尿量增多,稱為多尿期。
可逆因素
 腎衰
腎衰(1)感染:以呼吸道和泌尿道感染為最常見。
(2)泌尿道梗阻:以尿路結石、前列腺肥大為最常見。
(3)血壓增高:這是慢性腎衰最常見的症狀,但持續過高的血壓會影響腎功能。降壓治療可以不同程度地改善腎功能。
(4)不恰當的使用腎毒性藥物:如氨基糖式類抗生素、非類固醇性抗炎藥等。
(5)細胞外液丟失:如噁心嘔吐、 腹瀉、過度利尿及水分攝入不足等。
(6) 飲食不當:如進食過量蛋白質。
(7)過度勞累。
(8)電解質紊亂:如低鈣、低鉀或高鉀。
(9)原發病:如 狼瘡性腎炎經過適當治療,腎功能可以改善或逆轉。
(10) 藥物過敏。
腎衰症狀
 腎衰
腎衰然而,當腎臟功能已經接近完全喪失時,病人的身體變化和患病症狀就會很明顯。腎衰竭病人的病症會有所不同。下面是腎衰竭的一些患病症狀:
一、身體不適
由於毒素和廢物在體內不斷堆積,病人可能會感到渾身不適。症狀包括噁心,嘔吐,夜間睡眠不好,沒有胃口,搔癢和疲勞。
二、 浮腫
一些病人會出現浮腫現象。尿量減少,尿頻(尤其在夜間)。手足踝浮腫。其它症狀還有氣短,眼睛周圍腫脹。
三、貧血
由於腎臟功能遭受損害,人體不能產生製造紅細胞所需的足夠荷爾蒙,因而產生貧血。貧血的人經常會感到寒冷和疲憊。
腎衰竭的其它患病症狀
1、血尿(呈茶色或血紅色)
2、高血壓
3、尿液中出現泡沫
4、腹瀉
5、極度口渴
6、睡眠不安,或嗜睡
7、性慾下降
妊娠期腎衰竭的表現
近幾年來由於產前及時到醫院檢查身體,孕婦的生活水平、健康狀況不斷提高,以及圍產期保健工作的開展,感染性流產的發病人數越來越少,該病的發生數也開始下降。在產婦死亡的原因中,有一部分是妊娠期急性腎功能衰竭。在妊娠初3個月和末3個月容易發病,一般認為妊娠10一12周,後期34—40周,為患病高峰期,多因墮胎、妊娠高血壓、先兆子癇、子癇等引起。有的因為胎盤早剝、羊水栓塞、大出血引起。
妊娠期內水腫、高血壓和蛋白尿,是三個危險信號,三者俱備則更危險。一旦水腫、高血壓及尿蛋白日益加重,繼而出現少尿、腎功能減退、酸中毒等,說明已經形成急性腎衰竭。除藥物治療外,必須進行人工腎透析療法,以挽救病人生命。如果尿量持續減少,則預後非常差。
腎衰治療
 腎衰
腎衰1、一般治療臥床休息補充足夠營養等;
2、維持水、電解質及酸鹼平衡;
3、控制感染選用敏感抗生素;
4、透析治療包括血液透析血液濾過或腹膜透析;
5、促進腎小管上皮細胞再生修復。中醫根據CRF常見的原發病、演變經過、臨床表現和預後情況,一般認為中醫古代文獻中關於本病的描述,散見於水腫、嘔吐、癃閉、虛勞、腎風、溺毒、關格等病證之中。本病多是水腫、淋證、消渴、尿血、眩暈等病遷延日久的結果。諸證消退後,長期呈虛勞的表現,其後期嘔吐常與癃閉並見,再結合本病的嚴重預後,故應屬於中醫“關格”的範疇。
中醫對急性腎功能衰竭的辨證以熱證、實證為多,後期可傷及正氣,一般分為熱邪熾盛、火毒淤滯、濕熱蘊結、邪陷心肝、內閉外脫、氣陰虧損等證型。治療以祛邪為主,適當佐以扶正,常用清熱解毒、清營涼血、活血化瘀、開閉固脫、救陰斂陽、回陽救逆、益氣養陰等法治療。
中醫對於腎衰主要根據病人的情況,靈活運用以降濁還原丸為核心的降濁還原法中成藥治療,標本同治,緩解外在症狀的同時可穩定下降肌酐尿素氮等內在指標,改善腎臟的營衛,吸取了各家治療慢性腎衰的經驗和教訓研究的結果。 具有降濁解毒,消腫散結,健脾益腎,活血化瘀的作用。組方從慢性腎衰的病因病機出發,採用標本同治,辯證綜合施治的思路,不僅考慮到其邪毒雍盛的臨床症狀,而且著眼於脾腎兩虛,本虛標實的實質。在降濁解毒的同時,採用健脾益腎之法,從而做到祛邪不傷正,補益不留邪,較之活血化瘀,養陰益氣,溫補腎陽等單一療法有所改進。
腎衰是由於濕、熱(寒)、毒、淤的阻滯和臟腑功能虛損所致。邪毒的阻滯以血肌酐、尿素氮升高為主要表現,虛損以脾虛腎損為主。脾虛腎損是本,血肌酐、尿素氮是標。邪聚正散失矛盾的主要方面,由於邪盛是導致腎衰加重的直接原因,故因以祛邪為基本治療法則。它們之間又有相輔相成、相互依存的辯證關係。因此,降濁解毒、健脾益腎是整個病程的治療原則。
降濁還原法是從腎衰的病因病機出發,採用標本兼顧、辯證綜合施治的思路,改進了中醫藥屆採用活血化瘀、養陰益氣等單一療法。糾正了西醫屆治標不治本的透析療法。這也是本療法能取得較高療效的一個主要原因,是目前綜合多種治療手段的良好選擇。
降濁還原法除可改善血液循環,提高人體非特異免疫作用外,有解毒、分解、排泄血肌酐、尿素氮,以及通過血色素、降低血壓、恢復腎功能,改善臨床症狀的作用。
經中國中醫藥管理局 泰山中醫藥開發研究中心 確認療效如下:
用降濁還原法治療106例腎功能衰竭患者療效分析
本次統計106例病人,均為經降濁還原法系統治療,資料全面的典型門診患者。其中男性61例,女性45例;年齡最大85歲,最小8歲;治療時間最長360天,最短18天。全部病例均經各大醫院確診為腎功能衰竭患者,現總結資料如下:
 腎衰
腎衰療效判斷標準,參照第二屆中國中醫腎病會議通過的慢性腎衰療效判斷參考意見,根據腎功能分級判定療效:
Ⅰ級:肌酐177-211.2μmol/l
Ⅱ級:肌酐220-431.2μmol/l
Ⅲ級:肌酐440-695.2μmol/l
Ⅳ級:肌酐704-1056μmol/l
Ⅴ級:肌酐1056- μmol/l
顯效:自覺症狀消失,腎功能提高Ⅰ級以上者;
有效:症狀基本消失或腎功能提高不到Ⅰ級者;
穩定:症狀減輕,腎功能無大變化者;
無效:症狀加重,腎功能繼續惡化者。
本次統計:
顯效46例 占總數43.4%
有效26例 占總數24.5%
穩定23例 占總數21.7%
無效11例 占總數10.4%
護理事項
慢性腎衰需要注意以下五點:
一、要注意防止咽部,肺部,泌尿道感染,以免感染加重慢性腎衰。
 護理
護理二、避免受涼,勞累,腹瀉,創傷等。因為每感染一次,病情就可能加重一次。
三、感染後應及時使用抗菌素控制感染,嚴禁使用慶大黴素,卡那黴素,兩性黴素,避免對腎臟有毒性藥 物,否則會加重加速腎功能惡化。
四、控制高血壓,因為高血 壓可導致腎功能惡化加快,一般血壓維持在135/85mmHg以下為宜。
五、應積極治療,減少蛋白的丟失,長期大量蛋白尿可促使腎功能惡化。
患者還應注意以下幾點:
預防感冒,避免受涼;不吃保健補品、補藥,以防上火增重。
務必樹立信心,堅持治療,調整情緒,保持心態平和、樂觀。
腎衰尿毒症患者每日應進食半磅牛奶,1個雞蛋,1兩瘦肉。增減用量。
高血鉀者忌食高鉀食品如海產品、蘑菇、火腿、木耳、乾果類、玉蘭片、香蕉、柑橘、土豆、蘿蔔乾、茶葉、醬油、味素等。
血尿酸高者尤其忌食動物內臟、蝦蟹魚蚌、啤酒、菇類、豆類(包括菜豆)、菠菜、芹菜等。
診斷
腎功能衰竭是臨床常見的病症,分急性和慢性。急性腎衰竭(ARF)若能準確診斷合理治療,常能痊癒或緩解。急、慢性腎衰竭(CRF)的區分,一是臨床診斷,主要根據病史長短,參考其他指標;二是病理診斷,腎活檢病理診斷是鑑別ARF和CRF的金標準,但目前國內具備急診腎活檢條件的醫院尚不普遍。因此,臨床上選擇和評估鑑別ARF和CRF的無創指標極其重要。
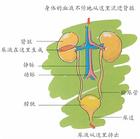 腎功能衰竭
腎功能衰竭(1)病期長短是區分急、慢性腎衰竭的基礎。CRF50例中竟有半數病期不足1年,其中三分之一起病較急,病期少於3個月。因此,病期長短作為論斷依據尤其是CRF並不可靠。經腎活檢後更改診斷的比例較高。
(2)目前國內已普及用"B"超測量腎臟大小。一般認為腎臟體積增大見於ARF,腎臟體積縮小見於慢性腎衰。無論急或慢腎衰,腎臟真正增大或縮小者僅各占三分之一,多數病例腎臟大小正常,這一部分人套用B超測腎臟大小對急、慢性腎衰鑑別無幫助。最近發現"B"超下測量腎實質厚度較測腎體積大小更有意義。
(3)指甲肌酐測定是一項無創、簡便的檢查方法,其測定值反應三個月前血肌酐水平。對於隱匿起病或病史不詳、腎臟大小正常的患者,指甲肌酐測定可了解3個月前腎功能,其特異度達84%,可作為以上兩項資料的彌補。
(4)貧血是CRF臨床表現之一,已載入教科書,作為ARF與CRF鑑別點之一,100例的分析ARF和CRF患者貧血的檢出率和嚴重程度無明顯差異。曾有報導20例急進性腎炎,其中半數出現貧血。
此外,溶血性尿毒症綜合徵引起的ARF可出現重度貧血,ARF時急性擴容可導致輕、中度貧血。急性間質性腎炎急性腎炎時因促紅素產生下降也可表現為貧血。因此,以貧血作為區分ARF和CRF的指標並不可靠。
飲食要點
腎衰患者的飲食調節是治療原則中非常重要的一環。臨床上經常見到因飲食不慎導致病情惡化甚至死亡的案例。腎衰患者飲食需注意以下幾方面:
一、宜軟食、忌硬食及油炸食品 慢性腎衰患者由於毒素在體內逗留以及血液微循環障礙等原因導致胃腸黏膜常呈充血、糜爛狀態,如果進食硬食、油炸食品如芝麻糕糖、油炸面窩等,常會導致食物在胃內劃破血管而造成出血。
二、飲食宜清淡、忌辛辣刺激性食物 慢性腎衰、尿毒症患者胃腸黏膜常呈充血、糜爛狀態。如進食辣椒、白酒等刺激性食物,常會加重胃腸黏膜的糜爛,從而導致胃內膜血管的滲血。
三、進食狗、羊、肉、牛肉等製品宜謹慎 中醫認為狗肉、羊肉、牛肉等為發物,易引起病情復發或加重,臨床上確實出現過系統性紅斑狼瘡或慢性腎炎所致腎衰的患者進食牛、羊肉後病情加重甚至最後死亡的現象,但這是否巧合,尚待進一步觀察,不過,慢性腎衰還是以不進食此類肉製品為好。相關詞條
腎衰renal failure的特徵
藥物相關ARF的早期診斷是決定病人預後的關鍵。因此,對原因不明的急性腎衰病人注意詳細詢問用藥史、過敏史極為重要,對可疑病例需立即停用可疑藥物動態觀察,必要時及時進行腎活檢常有助於確診。
在病例中,共有125例經腎活檢病理確診者。分析發現,需要依賴腎活檢確診的病人中,大多為臨床表現不典型、原有腎小球疾病基礎或同時存在腎小管和腎間質病變者;
而對那些表現較典型的急性腎小管壞死或急性間質性腎炎,只要醫師提高警惕臨床即可確診。
但在這些病人中,用藥後有全身過敏表現者很少,藥物熱發生率僅為4.8%,皮疹發生率僅為16.7%。由於其臨床表現不特異,又缺乏特異、敏感的檢測手段,臨床上極易誤、漏診。
低鈉與高鈉血症:由於嘔吐、腹瀉,鈉丟失過多,腎小管對鈉重吸收減少,易發生低鈉血症。如突然增加鈉攝入時,易出現水、鈉瀦留,發生高血壓,水腫和心力衰竭等。
高鉀與低鉀血症:腎衰少尿鉀排泄減少.機體分解代謝增加,代謝性酸中毒,鉀+向細胞外轉移,使用瀦鉀利尿劑或血管緊張素轉換酶抑制劑等,可導致嚴重高鉀血症。
急性腎功能衰竭預防
急性腎功能衰竭的預防主要是積極防治原發病,避免和祛除誘發因素是預防之根本。因此,要注意以下三點:
調養五臟平素起居、飲食有節,講究衛生,避免外邪侵襲,尤其在傳染病流行的季節和地區更應加強預防措施;不過食辛辣炙皇厚味,以免滋生濕熱;調暢情志,保持精神愉快,使氣血暢達而避免產生氣滯血瘀;加強體育鍛鍊,提高機體防禦能力。防止中毒
有關資料表明,20%一50%的急性腎功能衰竭是由藥物引起,還有部分因接觸有害物質所致。因此,應儘量避免使用和接觸對腎臟有毒害的藥物或毒物。若屬意外服用或接觸應及時發現和及早治療。防治及時
一旦有誘發急性腎功能衰竭的原發病發生,應及早治療,注意擴充血容量,糾正水、電解質紊亂及酸鹼失衡,恢復循環功能。若發現本病將要發生,應早期採取措施,補充血容量,增加心排血量,恢復腎灌流量及腎小球濾過率,排除腎小管內梗阻物,防治感染,防止DIC、腎缺血引起的腎實質的損害。同時儘早套用活血化瘀藥物,對預防本病發生有積極作用。
腎衰竭患者用藥注意事項
1.儘量避免使用對腎臟有毒性的藥物,如慶大黴素、小諾黴素、卡那黴素、萬古黴素及消炎痛等。
2.大部分藥物都是通過腎臟排泄的,因此應根據腎功能不全的程度適當減少用藥劑量。
3.慢性腎衰時,因鉀排出減少,放在使用利尿劑時應避免使用保鉀利尿劑如安體舒通、氨苯喋啶等及含鉀的藥物。輸血時不要使用庫存血液,而以新鮮血液為佳,這是因為庫存血液中紅細胞破壞,血鉀從細胞內溢到血漿中,會使患者的血鉀增高。
急性腎衰食療
急性腎衰的飲食治療
供給優質蛋白質:急性腎衰少尿期的病人食慾較差,很難滿足高熱量的要求。如病情較輕時,熱量供給應以易消化的碳水化合物為主,可採用水果、麥澱粉麵條、麥片、餅
腎衰
乾或其他麥澱粉點心,加少量米湯或稀粥,要減少蛋白質和非必需胺基酸的攝入,減輕腎臟負擔,
防止氮質滯留加重。蛋白質要儘量給予動物性蛋白,以高生物價低蛋白為原則,根據尿素氮的情況來確定每日供給蛋白質的量。可適量採用瘦肉類,魚、雞、蝦等動物蛋白質交替使用,以調節病人的口味。
(2)限制水的攝入:少尿期時,要嚴格限制各種水分的攝入,以防止體液過多而引起急性肺水腫或稀釋性低鈉血症。食物的含水量要加以計算,如1克蛋白質生水0.43毫升,1克脂肪生水1.07毫升,1克碳水化合物生水0.55毫升。要記錄飲水量和尿量,根據體液排出量來決定每日的攝入量,一般情況下,要遵照醫生的囑咐飲水。
(3)供給低鹽低鈉飲食:少尿期時,多伴有浮腫,要根據血鈉的測定分別採用低鹽、無鹽或低鈉的飲食。
(4)高血鉀時,要減少飲食中的含鉀量,避免含鉀的食物,以免外源性鉀增多而加重高鉀血症。含鉀高的食物可以通過冷凍,加水浸泡或棄去湯汁以減少鉀的含量。
(5)如在短期內可以好轉者,應給予低蛋白飲食,胃腸道反應劇烈者,短期內可給予靜脈補液,要以葡萄糖為主。
(6)多尿期時,尿量增多,血尿素氮下降,食慾日漸好轉,適當增加營養可以
腎衰
加速機體修復。多尿期時應注意補充水和電解質,每日飲水1000毫升左右,靜脈補液時,再加上前一天的尿量計算。要注意給予維生素製劑。
(7)恢復期時,血肌酐和血尿素氮逐漸下降,而膳食中的蛋白質可以逐步提高,必要時可給予胺基酸注射液。胺基酸注射液中含有異亮氨酸、亮氨酸、賴氨酸、蛋氨酸、纈氨酸、精氨酸、組氨酸等,值得注意的是支鏈胺基酸應占必需胺基酸的40%~50%,只有這樣才有利於肌肉蛋白的合成。
(8)急性腎衰時忌用刺激性食品,如酒、咖啡、辣椒等。
急性腎衰食譜舉例
?急性少尿期食譜:
葡萄糖50克,蔗糖50克溶於800毫升開水中,加少量酸梅精調味,全日分8次口服,每2小時口服100毫升,全日可供熱能400千卡,入液
腎衰
量800毫升。
?少尿緩解期食譜:
早餐:牛奶(鮮牛奶150克,白糖10克)
午餐:蒸嫩蛋(雞蛋50克)
晚餐:牛奶(鮮牛奶150克,白糖10克)
?多尿期食譜:
早餐:甜牛奶(牛奶250克,白糖10克),大米粥(大米50克)
加餐:鮮桔汁一杯(鮮桔汁300毫升)
午餐:湯麵(西紅柿50克,雞蛋1個,麵條100克)
加餐:蘋果100克
晚餐:小餛飩(肉25克,白菜100克,麵粉50克),鹽視病情而定
急性腎衰食療方
(1)補髓湯:鱉(甲魚)1隻,豬骨髓200克,蔥、姜、味素適量。①甲魚用
飲食
開水燙死,揭去鱉甲,去內臟和頭瓜,將豬骨髓洗淨,放入碗內。②鱉肉放鋁鍋內,加調料,大火煮沸,小火淨鱉肉煮熟,再放豬骨髓,煮熟加味素製成。可佐餐食用,可滋陰補腎,填精補髓。
(2)燕窩湯:燕窩3克,冰糖30克。
①燕窩溫水泡後擇去燕毛後,切成細條備用。
②清水250克,倒入冰糖屑,小火燒開溶化,以紗布濾去雜質,再倒入鍋內。③放入燕窩,燒至沸後,盛碗即可。服法與功效:可間斷食用,適用於虛損勞積。
慢性腎功衰竭的飲食治療
(1)供給優質蛋白質:尿毒症患者蛋白質的最低需要量為每日0.5克/公斤體重,其中優質蛋白占50%以上,只有這樣才能維持身體各器官的生理功能。當病人腎功能處在早、中期損害
飲食
階段,即腎小球濾過率(GFR)>25毫升/分鐘左右時,蛋白攝入每日每公斤體重為0.6克左右比較適宜,同時必須補足熱量。近年,有人還主張補充必需胺基酸製劑或α-酮酸胺基酸製劑。但這類製劑價格較高,限制了其使用範圍。在低蛋白膳食中,要以優質蛋白質為主,如奶類、蛋類、魚類及瘦肉類,膳食中熱能必須充足。每公斤體重最少為35千卡。在膳食中如何提高優質蛋白質量,降低植物蛋白質的量,現在臨床經常採用麥澱粉來作為熱能的主要來源。也可用玉米澱粉、土豆澱粉來代替大米和麵粉。因澱粉中植物蛋白低,每100克含有0.4克~0.6克的植物蛋白,而麵粉中的植物蛋白為每100克含有6克~10克。臨床上將節約植物蛋白質來用動物蛋白質如雞蛋、牛奶、瘦肉等加以補充,從而滿足體內的生理需要。這樣可以滿足熱能需要,另一方面還可糾正體內胺基酸代謝異常。
除澱粉外,膳食中還可採用含熱量高,蛋白質低的食品作為熱能的主要來源,如土豆、山藥、芋頭、地瓜、藕、南瓜、冬粉、荸薺、藕粉、菱角粉、荸薺
慢性腎衰
粉、團粉等,含非必需胺基酸高的食品應限食,如乾豆類、豆製品,硬果類及穀類等。
(2)低鹽低鈉:慢性腎衰合併高血壓和浮腫的病人,要限制鈉鹽和含鈉豐富的食品,必要時用無鹽膳食。當使用利尿劑或伴有嘔吐、腹瀉時,不應限鈉鹽。
(3)慢性腎衰血鉀高時,應限制含鉀食物,避免食用果汁,慎重選用蔬菜及水果
腎衰
(可參考高血壓的飲食治療)。
(4)供給高鈣低磷飲食:在部分慢性腎衰的病人中,可有血磷升高和血鈣下降的現象,因此而誘發骨質疏鬆。理想的飲食應提高鈣含量降低磷的含量。含鈣豐富的食品有牛奶、綠葉蔬菜、芝麻醬等。烹調魚和瘦肉時,用水煮一下撈出,再進行熱炒,能夠降低魚、肉的含磷量。
(5)保持水的平衡:慢性腎衰病人中的水平衡非常重要。液體的入量要根據排出量而決定。
一定要在醫生的指導下,進行液體的補充,防止水攝入過多,排出障礙,而加重浮腫。
(6)補充維生素:慢性腎衰時一定要補充維生素製劑,因慢性腎衰的病人多合併有消化吸收不良,用食物補充維生素已不能滿足機體代謝的需要。
腎衰飲食調理
1、韭黃100g,豬腰1個,食油、鹽、姜、味素等適量。將韭黃洗淨切成小段,豬腰洗淨切成薄片。將食油放入鍋內,置明火上,油八成熟時,先放入豬腰,炒透後放入韭黃、薑絲,韭黃熟後,加鹽、味素調味後取出即成。可佐膳。此方適應於腎虛腰痛、慢性腰肌勞損、腎虛遺精、盜汗、老人腎虛耳鳴等症,有補腎強腰的功效。
2、枸杞15g,雛母雞1隻,料酒、胡椒麵、生薑、蔥、味素、食鹽適量。將雛母雞宰殺後,去毛和內臟,洗淨;將蔥切段、姜切片備用。將雛母雞肉放入鍋內,用沸水氽透,撈出放入涼水內沖洗乾淨,瀝盡水份,再把枸杞袋入雞腹內,然後放入盆內(腹部朝上)。把蔥、生薑放入盆內,加入清湯、食鹽、料酒、胡椒麵,將盆蓋好,再用濕棉紙封住盆口,在沸水武火上籠蒸2小時取出。將盆口棉紙揭去,揀去薑片、蔥段不用,再放入味素,即可食用。此方適應於男女腎虛腰痛、神經衰弱。具有滋補肝腎的功效。
3、金針菜50g,瘦豬肉150~200g,醬油、豆粉、鹽、味素等適量。將金針菜、瘦肉洗淨,一同放在砧板上,用刀剁成肉醬。加入醬油、鹽、豆粉、味素等調味品,攪拌均勻,放入碟內攤平。將碟放入蒸鍋內,隔水蒸熟。可佐膳。此方適應於腎虛腰痛、腎虛耳鳴等症,有補血、養腎的功效。
4、冬蟲夏草性溫,味甘,有補腎和補肺的作用,是一種平補陰陽的名貴藥材。如《本草從新》說它“保肺益腎。”《藥性考》亦云:“蟲草秘精益氣,專補命門。”《柑園小識》還說:“以酒浸數枚啖之,治腰膝間痛楚,有益腎之功。”凡腎虛者最宜用福臨門冬蟲夏草4克配合肉類如豬瘦肉、雞肉或鴨肉等共燉,連續服用一個月大部分腎虛腰痛患者均可取得良好的療效。
5、蝦性溫,味甘鹹,入腎經,有補腎壯陽的作用。凡因腎氣虛弱、腎陽不足所致的腰腳軟弱無力,或陽痿,或男子不育症患者,宜多食蝦。《食物中藥與便方》還曾介紹:“腎虛,陽痿,腰腳痿弱無力:小茴香30克,炒研末,生蝦肉90~120克,搗和為丸,黃酒送服,每服3~6克,1日2次。”
6、山藥性平,味甘,為中醫“上品”之藥,除了具有補肺、健脾作用外,還能益腎填精。如明·李時珍指出:山藥“益腎氣,健脾胃。”《本草正》亦載:“山藥,能健脾補虛,滋精固腎,治諸虛百損,療五勞七傷。”《本草經讀》還說:“山藥,能補腎填精,精足則陰強、目明、耳聰。凡上品之藥,法宜久服,多則終身,少則數年,與五穀之養人相佐,以臻壽考。”所以,凡腎虛腰痛之人,宜常食之。
7、豬腎性平,味鹹。唐·孟詵認為豬腎“主人腎虛”。《日華子本草》說它“補水髒,治耳聾”。水髒者實指腎臟而言。故凡因腎虛所致的腰酸腰痛、遺精、盜汗及老人腎虛耳聾耳鳴,宜常食之。
慢性腎衰食譜舉例
?食譜舉例Ⅰ
早餐:甜牛奶(牛奶250克,白糖10克),麥澱粉餅乾(麥澱粉50克,白
腎衰
糖10克)
午餐:麥澱粉蒸餃(瘦肉25克,芹菜100克,麥澱粉50克),西紅柿湯(西紅柿50克,冬粉10克)
加餐:蘋果200克
晚餐:煎雞蛋(雞蛋50克),烙麥澱粉糖餅(麥澱粉100克,白糖15克),拌黃瓜(黃瓜150克)
全日用烹調油30克,鹽小於3克。
食譜舉例Ⅱ
早餐:甜牛奶(牛奶200克,白糖10克),麥澱粉蒸糕(麥澱粉50克,白糖10克)
午餐:西紅柿炒雞蛋(西紅柿100克,雞蛋1個),炒油菜(油菜100克),蒸飯(大米100克),麥
澱粉蔥花餅(麥澱粉50克)
加餐:鴨梨250克
晚餐:烙麥澱粉餡餅(瘦肉25克,小白菜150克,麥澱粉50克),氽小蘿蔔片湯(小蘿蔔100克,冬粉10克)
全日烹調油30克,鹽低於3克。
食譜舉例Ⅲ
早餐:甜牛奶(牛奶250克,白糖10克),煎麥澱粉土豆泥餅(麥澱粉50克,土豆50克)
午餐:肉片菜花(瘦肉片50克,菜花100克,胡蘿蔔50克),炒菠菜(菠菜100克),蒸飯(大米100克)
加餐:桃250克
晚餐:燜麥澱粉麵條(麥澱粉150克),雞蛋炒西紅柿(雞蛋1個,紅柿100克,菠菜50克,木耳3克),酸甜萵筍絲(萵筍100克),黃瓜片湯(黃瓜50克)
全日烹調油30克,鹽低於3克。
慢性腎衰食療方
(1)芝麻兔:黑芝麻30克,兔一隻約1000克,蔥、姜各20克、麻油3克、味素3克,滷汁適量。
①芝麻淘洗乾淨,放入鍋炒香備用,免肉去皮,爪、內臟洗淨。
②免肉放入鍋內,加適量水煮,氽去血水,撇沫後,放入蔥節、薑片、花椒等,將兔肉煮熟撈出,稍晾涼,再放入滷汁鍋內,用文火煮約一小時,撈出晾涼,剁成六分見方的塊,裝盤。
③碗內放味素、麻油調勻,邊攪邊將黑芝麻放入,然後澆在兔肉上即成。根據血清尿素氮的情況,分數次食用。
有補血潤燥,補中益氣作用。
(2)西瓜汁:西瓜、白糖適量,新鮮成熟西瓜,絞汁,再加適量白糖。可隨意飲食。清熱解毒、生津利尿,對尿毒症病人有效,對各型水腫也有治療作用。
(3)綠豆湯:綠豆衣或綠豆60克,白糖適量。將綠豆衣或綠豆煎湯,酌加適量白糖。隔日1次,代茶飲,清熱解毒。
腎衰患者的飲食注意
原則:低蛋白、低脂肪、低磷、低鹽飲食。中國醫學健康網⑴參元湯:人參(或西洋參)功能益氣健脾,桂圓肉功能養血安神;以人參6g加桂圓肉10枚,共煮內服,對慢性腎功能不全病人貧血、心悸怔忡者,有養血安神之功效。
⑵參棗湯:人參(或西洋參)功能益氣健脾,紅棗功能健脾和胃,以人參6g加紅棗6枚,共煮內服。對慢性腎功能不全病人貧血者,有提高血紅蛋白作用。
⑶小米、大棗、赤小豆、山藥(鮮)各適量,加水共煮成粥,熬時加適量食鹼;經常服用;慢性腎功能衰竭病人貧血服用,有健脾利水、和胃養血的功效。
⑷桑椹蜜膏:桑椹有養血補腎作用,蜂蜜可潤燥養血,以鮮桑椹100g(或乾品500g),濃煎,加蜂蜜250g收膏,用於慢性腎功能不全腎陰不足、失眠煩躁者。
⑸五汁飲:鮮藕功能清熱涼血、鮮梨功能清心潤肺化痰,鮮生地功能清熱涼血,生甘蔗功能助脾健胃,以上諸品各500g,切碎,以消毒紗布擰汁,用於慢性腎功能不全病人有鼻出血者,分2-3次服完。
中醫食療方
⑴參元湯:人參(或西洋參)益氣健脾,桂圓肉養血安神;以人參6克加桂圓肉10枚,共煮內服,對慢性腎功能不全病人貧血、心悸怔忡者,有養血安神之功效。
⑵參棗湯:人參(或西洋參)益氣健脾,紅棗功能健脾和胃,以人參6克加紅棗6枚,共煮內服。對慢性腎功能不全病人貧血者,有提高血紅蛋白作用。
⑶小米、大棗、赤小豆、山藥(鮮)各適量,加水共煮成粥,熬時加適量食鹼;經常服用;慢性腎功能衰竭病人貧血服用,有健脾利水、和胃養血的功效。
⑷桑椹蜜膏:桑椹有養血補腎作用,蜂蜜可潤燥養血,以鮮桑椹100克(或乾品50克),濃煎,加蜂蜜250克收膏,用於慢性腎功能不全腎陰不足、失眠煩躁者。
⑸五汁飲:鮮藕清熱涼血、鮮梨清心潤肺化痰,鮮生地清熱涼血,生甘蔗助脾健胃,以上諸品各500克,切碎,以消毒紗布擰汁,適用於慢性腎功能不全病人有鼻出血者,分2~3次服完。
日常生活注意事項
1、忌食辛辣、海鮮、發物、豆類、豆製品、乾果類及易上火之物。
2、忌食鹿、牛、羊、雞、鵝、狗、驢肉及其膏湯、骨頭湯等。
3、水腫病人宜低鹽;無水腫者不忌鹽;血尿為主者宜多飲水。
4、適度鍛鍊,每日堅持散步。但要避免劇烈活動和過度疲勞。
5、預防感冒,避免受涼;不吃保健補品、補藥,以防上火增重。
6、務必樹立信心,堅持治療,調整情緒,保持心態平和、樂觀。
7、腎衰尿毒症患者每日應進食半磅牛奶,1個雞蛋,1兩瘦肉。
8、保持大便通暢。每日排便2~3次為宜。方中若有大黃(另包),可根據排便情況自行增減用量。
9、高血鉀者忌食高鉀食品如海產品、蘑菇、火腿、木耳、乾果類、玉蘭片、香蕉、柑橘、土豆、蘿蔔乾、茶葉、醬油、味素等。
10、血尿酸高者尤其忌食動物內臟、蝦蟹魚蚌、啤酒、菇類、豆類(包括菜豆)、菠菜、芹菜等。
11、高血壓者應服降壓藥控制血壓;已服用激素者,應在醫師指導下遞減用量;有酸中毒者應及時服小蘇打糾正酸中毒。
12、禁用含有關木通、廣防己、青木香、馬兜鈴等藥的成藥及湯劑。
腎衰病因病理介紹
引起急性腎小管壞死的病因多種多樣,可概括為兩大類:
腎中毒
對腎臟有毒性的物質,如藥物中的磺胺、四氯化碳、汞劑、鉍劑、二氯磺胺(dichlorphenamide);抗生素中的多粘菌素,萬古黴素、卡那黴素、慶大黴素、先鋒黴素Ⅰ、先鋒黴素Ⅱ、新黴素、二性黴素B、以及碘造影劑、甲氧氟烷麻醉劑等;生物毒素如蛇毒、蜂毒、魚蕈、斑蝥素(Cantharidin)等,都可在一定條件下引起急性腎小管壞死。
腎缺血
嚴重的腎缺血如重度外傷、大面積燒傷、大手術、大量失血、產科大出血、重症感染、敗血症、脫水和電解質平衡失調,非凡是合併休克者,均易導致急性腎小管壞死。
此外,血管內溶血(如黑尿熱、伯氨喹所致溶血、蠶豆病、血型不合的輸血、氧化砷中毒等)釋放出來的血紅蛋白,以急性腎小管壞死的具體發病過程,目前尚未完全明了。
它的發生與下述有關:①腎小球濾過率極度降低(常在5ml/min以下,多數僅為1-2ml/min)產生的機理可能是由於前述多種原因引起腎小管缺血或中毒,發生腎小管上皮細胞損傷,使近曲小管對鈉的的重吸收減少,以致原尿中的鈉、水量增多。當其流經遠曲小管的緻密斑時,刺激腎小球旁器(juxta
glomerular
apparatus)釋放腎素,使腎臟內血管緊張素Ⅱ活性增高,引起腎小球小動脈的收縮、痙攣、導致腎小球非凡是皮質外層腎小球的血流量下降,濾過率極度減少。此外,也可能因腎臟缺血時,腎進球小動脈灌注血量減低,直接刺激球旁細胞釋放腎素而使血管緊張素Ⅱ增多,導致進球小動脈收縮,腎小球濾過率下降及醛固酮分泌增多,促進鈉離子及水份滯留。另一些學者認為腎小球濾過率下降是由於毛細血管內皮損傷、腫脹,致濾過膜通透性降低所引起。②腎小管腔阻塞,受損傷後壞死、脫落的腎小管上皮細胞和炎症滲出物、血(肌)紅蛋白等,結成團塊和管型,阻塞管腔,使原尿下流受阻,因而少尿;另一方面管腔積尿腫脹,又會增加腎內壓力,使腎小球濾過率進一步下降。③腎小管管壁破裂,原尿外溢。腎小管受損傷後,管壁破裂,管內的原尿向管外溢出,因而少尿;同時又造成腎間質水腫,增加腎內壓力,使腎小球濾過率下降。④有人認為各種原因(休克、創傷、擠壓傷等)引起的腎缺血所致的急性腎衰,其主要原因在於發生缺血後的再灌注,而缺血早期的腎濾過減少或停止(少尿或無尿)是腎臟的一種自身保護機制,減輕腎小管細胞的重吸收負擔,減少氧耗,增加對缺氧的耐受力,一旦腎缺血得到改善(再灌注),便可產生大量超氧陰離子,引起嚴重的腎組織損傷,總之,急性腎衰是多種生理異常所組成的具有特徵性綜合徵,各種發病機理在病程的各個不同時期有其不同的意義。
少尿期後為多尿期,腎小管上皮開始新生,此時由於:①致病因素已經解除,缺血和毒性物質已消除,血循環已經恢復;②新生的小管上皮細胞仍缺乏濃縮尿液的能力,尿比重仍低於1.015;③氮質血症和瀦溜的代謝產物,起滲透性利尿作用,故尿量增多,稱為多尿期。
慢性腎衰的預防
編輯慢性腎衰的早期預防越來越引起專家學者們的重視。早期預防,又稱"一級預防"是指在慢性腎衰發生前即開始預防。包括對腎臟病的早期普查,對腎臟病和可能累及腎臟的疾病的積極控制,以防止慢性腎衰的發生。
經常隨診對延緩腎衰進展很有好處,可使病人有計畫地進行治療和接受指導,幫助病人減少或避免一些加重腎衰的誘因,如藥物性損害、脫水致血容量不足、高脂血症、高鈣血症、低鉀血症、泌尿系梗阻、感染、大出血等。
大量的實驗研究及臨床觀察表明,低蛋白和(或)低磷飲食能夠使大多數慢性腎衰病人的進程減慢,甚至暫時停止腎衰進展。低蛋白飲食或加用必需胺基酸可減輕慢性腎衰高濾過狀態,有助於防止慢性腎衰的進展。控制高磷血症的主要措施是低磷飲食,如服用磷結合劑。
對腎性或原發性高血壓的控制,可阻止腎小球硬化的進展。前者主要是控制腎小球的高灌注,後者主要是靠降壓藥的套用。控制高血壓(或糖尿病腎病)可套用小劑量血管緊張素轉換酶抑制劑(巰甲丙脯酸),可降低腎小球內壓力,緩解高濾過狀態。
慢性腎衰診斷標準
根據慢性腎臟病史,有關臨床表現及尿、血生化檢查,可確診。腎功能異常程度可根據腎小球濾過率(GFR)、血尿素氮(BUN)及血肌酐(cr)水平分為三期:
一、腎功能不全代償期GFR介於50-70ml/min之間,血BuN>7.14>8.93mmol/L,血Cr>132<177umol/L,臨床上除有原發疾病表現外,尚無其它症狀。
二、腎功能失代償期或氮質血症期GFR<50ml/min,血BuN>8.93mmol/L,血Cr>177umol/L,有輕度乏力,食慾減退和不同程度貧血等症狀。
三、尿毒症期有GFR<25ml/min,血BuN>21.42mmol/L,血Cr>442umol/L,已有明顯尿毒症臨床症狀。如GFR<10ml/min,為尿毒症晚期;GFR<5ml/min,則為尿毒症終末期。慢性腎功能衰竭一旦確診,應明確原發病因及惡化的誘因,以便採取有效的治療措施。
慢性腎衰前期臨床表現
編輯慢性腎衰前期臨床表現並不明顯,有一個長時間的比較隱匿的病程,主要表現為原發病的症狀,只有在慢性腎衰症狀才逐漸顯示出來,但是只要對自己的健康狀況保持關注,就不難發現它的蛛絲馬跡。不同的慢性腎衰患者所表現的症狀不完全相同,有的人出現一個系統症狀,有的則出現多個系統的症狀。如果您出現下列症狀中的一個或多個就應該及時去醫院就診:
(1)消化系統症狀是慢性腎衰最早期、最常見的症狀。主要表現為胃口不好、味覺障礙、噁心嘔吐等,少數情況下可有腹瀉、腹脹和便秘等。尿毒素瀦留後影響消化功能會導致食慾下降,但是多數人不會把它和腎病聯繫起來。曾有一位患者,32歲,經常上腹部不適、胃口很差,有時感到噁心、乏力,曾到多家醫院診治,疑為慢性胃炎,服用很多治胃病的藥物,甚至還作了胃鏡檢查,但是"胃病"不見好轉,有一次感冒後出現浮腫,去腎內科診查,查血後診斷為腎功能不全。再回顧以前症狀,知道都是慢性腎功能不全的表現。
(2)臉色發黃或發白。這是由於貧血所致,腎功能受損常常伴隨貧血,但是貧血的發展也非常緩慢,一段時間裡反差一般不會太大,常常引不起重視。
(3)浮腫。這是一個比較容易察覺的症狀,是因為腎臟不能及時清除體內多餘的水分所致。早期僅有足踝部和眼瞼浮腫,休息後消失。進一步發展到持續性或全身浮腫時,一般已進入典型的尿毒症期。
(4)尿量減少。由於腎臟濾過功能下降,部分病人隨病情進展會出現尿量減少。也有很多患者尿量正常,但是隨尿液排出的毒素減少,所以不能完全靠尿量來判斷腎功能的好壞。
(5)高血壓。腎臟受損後不能正常排水排鈉,體內出現水和鈉的瀦留。另外腎臟受損後還會分泌一些升高血壓的物質。因此,尿毒症的早期就會出現不同程度的高血壓。血壓高加上凝血機制差容易誘發鼻出血或齒齦出血,要引起注意。
(6)容易疲倦、乏力。這可能是最早的症狀,但是很容易被忽略,因為能夠引起疲倦乏力的原因實在太多了。特別是那些在事業上"全力搏殺"的人,疲勞是家常便飯,如果稍作休息後症狀好轉,就更容易忽視。慢性腎功能不全臨床表現千變萬化,多種多樣,除了上面提到的這些症狀以外,可能還有其他的一些表現,當然也有一些患者所有這些症狀都不出現,那么只有平時定期進行尿常規和其他檢查,才能及早發現,及早治療。
關於腎衰的預防
早期預防
慢性腎衰的早期預防越來越引起專家學者們的重視。早期預防,又稱"一級預防"是指在慢性腎衰發生前即開始預防。包括對腎臟病的早期普查,對腎臟病和可能累及腎臟的疾病的積極控制,以防止慢性腎衰的發生。
延緩慢性腎衰發展的措施
(1)加強隨診:經常隨診對延緩腎衰進展很有好處,可使病人有計畫地進行治療和接受指導,幫助病人減少或避免一些加重腎衰的誘因,如藥物性損害、脫水致血容量不足、高脂血症、高鈣血症、低鉀血症、泌尿系梗阻、感染、大出血等。
(2)合理的飲食:大量的實驗研究及臨床觀察表明,低蛋白和(或)低磷飲食能夠使大多數慢性腎衰病人的進程減慢,甚至暫時停止腎衰進展。低蛋白飲食或加用必需胺基酸可減輕慢性腎衰高濾過狀態,有助於防止慢性腎衰的進展。控制高磷血症的主要措施是低磷飲食,如服用磷結合劑。
(3)控制血壓:對腎性或原發性高血壓的控制,可阻止腎小球硬化的進展。前者主要是控制腎小球的高灌注,後者主要是靠降壓藥的套用。控制高血壓(或糖尿病腎病)可套用小劑量血管緊張素轉換酶抑制劑(巰甲丙脯酸),可降低腎小球內壓力,緩解高濾過狀態。

