流行病學
腎性高血壓是繼發性高血壓最主要的病因,占高血壓總數的3%~5%。其中,腎臟本身器質性病變所致的腎實質性高血壓較腎血管性高血壓略多見前者占高血壓人群的2%~3%,後者占1%~2%。更重要的是,腎實質性高血壓療效遠不如腎血管性高血壓,預後較差腎小球腎炎、慢性腎盂腎炎、多囊腎、尿路梗阻等均可伴高血壓但腎結核很少引起高血壓腎炎患者高血壓的發生率34%~80%,其中,急性腎炎高血壓發生率達70%~90%多囊腎高血壓的發生率30%~46%慢性腎盂腎炎患者高血壓的發生率30%。腎實質性高血壓大多與腎素分泌增加有關,容量擴張也起一定作用。病因
 腎實質性高血壓
腎實質性高血壓1.能引起高血壓的單側腎實質疾病包括反流性腎病、慢性腎盂腎炎、腎盂積水及腎臟腺癌等,如果檢測發現患側腎靜脈血腎素水平高,早期切除患腎有可能治癒或顯著改善高血壓。先天性單腎缺如(腎不發育)患者高血壓多見,而後天單腎切除(切除病腎或做移植腎供體)卻未增加高血壓危險,機制未清。
2.能引起高血壓的雙側腎實質疾病很多包括原、繼發性腎小球疾病,慢性間質性腎炎,成人型多囊腎等。一般而言,原、繼發腎小球疾病的高血壓發生率高於慢性間質性腎炎及成人型多囊腎,而在原繼發腎小球疾病中,病理呈增殖和(或)硬化表現者高血壓發病率最高。此外,無論哪種腎臟病當其出現腎功能損害時高血壓發病率都隨之增加,文獻統計,約90%以上的終末期腎臟病患者具有高血壓。
發病機制
 腎實質性高血壓
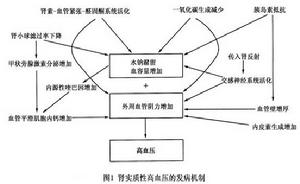
腎實質性高血壓急性腎實質疾病導致高血壓的主要機制為水鈉瀦留血容量增加,利尿常能使血壓下降,乃至正常而慢性腎實質疾病高血壓的發病機制卻較複雜,可由多種因素導致。
1.導致鈉瀦留,血容量增加的因素
(1)導致血容量增加:有如下因素可導致水鈉瀦留:①腎小球濾過率(glomerularfiltrationrate,GFR)下降水鈉排泄減少;②腎素-血管緊張素-醛固酮系統活化,醛固酮促進遠端腎小管及集合管鈉重吸收;③交感神經系統活化,促進近端腎小管鈉重吸收;④一氧化氮(nitricoxide,NO)生成減少,腎小管排鈉減少;⑤腎功能不全導致胰島素抵抗,體內胰島素水平增高刺激鈉泵(Na+-K+-ATP酶)增加近端腎小管鈉重吸收。明顯的水鈉瀦留即可導致容積性高血壓發生(圖1)。
(2)導致血管阻力增加:有如下機制可導致外周及腎臟動脈收縮,血管阻力增加:①腎素-血管緊張素-醛固酮系統活化、交感神經系統活化及內皮素合成增加均刺激血管收縮;②NO生成減少,拮抗血管收縮因素減弱;③GFR下降導致甲狀旁腺素分泌增加,細胞外容積膨脹刺激內源性喹巴因釋放,甲狀旁腺素及喹巴因都能增加細胞內Ca2+濃度,促進血管收縮,並提高管壁平滑肌對縮血管因子敏感性;④胰島素抵抗,高胰島素水平刺激血管平滑肌肥大使血管應答性增強,管壁增厚管腔變窄,血管阻力增加。這些因素均能導致阻力性高血壓。
在腎實質性高血壓中,單純的容積性高血壓或單純的阻力性高血壓均少見,絕大多數患者系兩種致病因素並存與原發性高血壓比較,腎實質性高血壓的容積因素常更明顯
從上面敘述可以得知無論容積性或阻力性高血壓發生都與許多神經體液因子參與相關表2做了簡要概括。
2.導致高血壓的因素
(1)腎素-血管緊張素-醛固酮系統(rennin-angiotensinaldosteronesystem,RAAS)活化:已有大量資料證實,在腎實質性高血壓發生及發展中RAAS起著重要作用腎實質疾病時缺血即可導致RAAS活化。血管緊張素Ⅱ(angiotensinⅡ,AⅡ)能直接刺激血管收縮又能通過中樞增加交感神經活性、及作用於交感神經末梢促進兒茶酚胺釋放,進一步使血管收縮;醛固酮能增加遠端腎小管及集合管鈉重吸收,加重水鈉瀦留。因此,RAAS活化既能參與阻力性、又能參與容積性高血壓發生。
(2)交感神經興奮性增強:交感神經在腎實質性高血壓發病中也起重要作用。在腎實質疾病時交感神經能通過傳入腎反射(afferentrenalreflexes)活化AⅡ增多也將從中樞及外周增加其活性。交感神經系統活化能刺激血管收縮增高血管阻力;能促進近端腎小管鈉重吸收,增加血容量,故能從阻力及容積兩方面參與高血壓發生。交感神經系統活化又能使腎血管收縮,腎血流量減少而刺激
腎素分泌,進一步活化RAAS增重高血壓。
(3)內源性洋地黃樣物質釋放:能與洋地黃抗體起交叉反應內源性洋地黃樣物質(endogenousdigitalislikesubstance,EDIS)具有如下特性:抑制Na+-K+-ATP酶,促鈉排泄。當腎實質疾病導致細胞外容積膨脹時,即能反射刺激視丘下部腦組織釋放EDIS,抑制近端腎小管上皮細胞內Na+-K+-ATP酶,減少鈉重吸收,起排鈉效應。但是,另一方面EDIS將抑制血管平滑肌內Na+-K+-ATP酶,增加細胞內鈉濃度減少跨膜鈉梯度,使Na+/Ca2+交換減少及電壓依賴Ca2+通道去極化,故而胞漿內Ca2+增加,這就促進了阻力性高血壓發生。
(4)內皮素:內皮素是迄今發現的體內最強縮血管肽,它可能通過內分泌途徑,以及自分泌和旁分泌途徑發揮作用。內皮素能刺激血管收縮;能促進RAAS活化;能減少腎血流及GFR,減少尿鈉排泄。因此,它也可能從阻力及容積兩方面參與腎實質性高血壓發病。
(5)精氨酸加壓素:精氨酸加壓素對正常機體及原發性高血壓患者血壓影響不大,但是已有臨床試驗表明,給慢性腎衰竭者套用精氨酸加壓素拮抗藥能使高血壓有效下降,提示精氨酸加壓素能通過縮血管效應參與腎衰竭者高血壓的發生。不過仍需更多研究肯定此觀察及明確作用機制。
(6)降血壓因子減少:腎臟能產生多種降血壓因子,如前列腺素E2及I2激肽(遠端腎小管上皮細胞產生激肽釋放酶進而將血漿中激肽原轉換成激肽)心房利鈉肽腦利鈉肽、NO及髓質降壓脂等。正如前敘,腎實質疾病時N0生成減少,拮抗血管收縮能力減弱,而且NO減少還能減少腎小管排鈉,加重水鈉瀦留,故它能從阻力及容積兩方面參與高血壓發病。可是,至今仍未獲得上述其他降血壓因子參與腎實質性高血壓發病的確鑿證據。
臨床表現
高血壓的各種症狀腎實質性高血壓同樣存在不再贅述。下面僅將腎實質性高血壓表現的某些特殊方面作一簡介
與同等水平的原發性高血壓比較,腎實質性高血壓較原發性高血壓更易進展成惡性高血壓發生率約為後者2倍。其中IgA腎病、特別是增生硬化或硬化性IgA腎病繼發惡性高血壓尤常見並且,與原發性惡性高血壓比較,腎實質性惡性高血壓預後更差有作者統計,前者5年腎臟存活率為60%,而後者1年半腎臟存活率僅4%。
腎實質性高血壓的眼底病變常較重,心、腦血管併發症常更易發生。這是因為腎實質疾病時除高血壓外,還常常存在其他複合心血管危險因素,如腎病綜合徵時的脂代謝紊亂,糖尿病腎病時的糖代謝紊亂,腎功能不全時的貧血、高尿酸血症、高同型半胱氨酸血症、尿毒症毒素代謝性酸中毒及微炎症狀態等這些複合因素將明顯升高心血管併發症的發生率。
在此,還需特彆強調腎實質性高血壓對基礎腎臟病、尤其是慢性腎小球疾病進展的影響。慢性腎小球疾病時腎小球前小動脈呈舒張狀態,系統高血壓很易傳入腎小球造成腎小球內高壓、高灌注及高濾過,此“三高”即能加速殘存腎小球硬化;同時,長期高血壓又能導致腎臟小動脈硬化,包括進球小動脈玻璃樣變,小葉間動脈及弓狀動脈肌內膜增厚,使小動脈壁增厚管腔變窄,繼發腎實質缺血
損害(腎小球呈缺血性皺縮至缺血性硬化,腎小管萎縮及腎間質纖維化)。所以未能很好控制的腎實質性高血壓將明顯加速腎實質疾病進展形成惡性循環。
尿蛋白量多的腎小球疾病高血壓的腎損害作用更明顯因為二者作用疊加。現知蛋白尿、尤其大量蛋白尿能致成腎小球內高壓、高灌注及高濾過,促進腎小球硬化;並且,濾過的蛋白質(包括補體及生長因子等)及與蛋白結合的某些物質(包括脂質及鐵等)被腎小管重吸收後可活化腎小管細胞,釋放致病因子(如轉化生長因子β等)促進腎間質纖維化因此對合併蛋白尿的腎實質性高血壓患者,更需嚴格控制高血壓。
併發症:
可並發腎功能衰竭、高血壓腦病等併發症。
診斷
腎實質性高血壓主要診斷要點有:病人一般年齡較輕;既往有腎病史;肢體往往濕冷、蒼白的多;血壓以舒張壓較高、脈壓小血壓波動小為特點;常有腎病的跡象如貧血、血尿、蛋白尿、夜尿腎功能不同程度損害;B超檢查顯示雙腎實質呈瀰漫性病變,雙腎皮質變薄等。
鑑別診斷:
腎實質性高血壓需與腎血管性高血壓高血壓繼發的腎臟病變及其他繼發性高血壓鑑別。有些病人腎病症狀潛隱,而高血壓表現很突出,易被誤診為原發性高血壓。
1.腎血管性高血壓系由各種原因導致單側或雙側腎動脈主幹或分支狹窄引起的高血壓,常見的病因有大動脈炎纖維肌性結構不良和動脈粥樣硬化。如具有以下臨床特徵之高血壓應疑有本病:發生於30歲之下或50歲以上病人無高血壓家族史;高血壓病程短、進展快,多數呈現惡性高血壓表現;視網膜可有出血、滲出、視盤水腫等;頭頸、上腹及(或)腰背部脊角區可聞及血管雜音;X線及B超檢查顯示雙腎大小、密度有差別;腎靜脈血檢驗患側腎素活性增高,卡托普利(巰甲丙脯酸)核素腎圖檢查呈陽性。行腹主動脈或選擇性腎動脈造影有血管狹窄,可以確定診斷。
2.高血壓性腎臟病腎實質性高血壓與原發性高血壓繼發腎損害鑑別病史對其鑑別非常重要。是高血壓在先還是蛋白尿在先,對鑑別診斷起關鍵作用,後者診斷要點如下:①中年以上多見,可有高血壓家族史;②出現腎損害以前已有10年以上持續性高血壓;③病情進展緩慢,腎小管功能損害(尿濃縮功能減退,出現夜尿增多)早於腎小球功能損害;④尿改變輕微(尿蛋白輕,尿鏡檢有形成分少);⑤常伴隨高血壓視網膜病變、心、腦併發症;⑥診斷本病尚需除外各種原發、繼發腎臟疾病。臨床診斷確有困難時可行腎穿刺活檢,腎組織病理檢查對鑑別診斷有幫助
3.其他繼發性高血壓①內分泌性高血壓:內分泌疾患中皮質醇增多症、嗜鉻細胞瘤原發性醛固酮增多症、甲狀腺功能亢進症和絕經期等均可有高血壓發生。一般可根據內分泌的病史、特殊臨床表現和內分泌試驗檢查做出相應診斷。②主動脈縮窄、先天性主動脈縮窄或多發性大動脈炎引起降主動脈和腹主動脈狹窄,都可導致高血壓。臨床特點常有上肢血壓高而下肢血壓不高或降低;腹主動脈股動脈和其他下肢動脈搏動減弱或不能觸及;肩胛間區腋部和中上腹部可有側支循環動脈的搏動、震顫和雜音;有左心室肥大和擴張徵象。③顱腦病變:某些腦炎或腫瘤、顱內高壓等常有高血壓出現,本類病變的神經系統表現多具有特徵性,診斷一般並不困難。④妊娠高血壓綜合徵:多發於妊娠後期3~4個月分娩期或產後48h內以高血壓水腫和蛋白尿為特徵,重者有抽搐及昏迷。
檢查
實驗室檢查:
根據具體的腎實質病變不同,實驗室檢查各有特點,如急性腎小球腎炎:尿中血尿、蛋白尿伴短暫氮質血症為主。慢性腎小球腎炎:患者尿中大量蛋白,常有紅細胞及管型,出現貧血和腎功能受損。慢性腎盂腎炎:有尿路感染史尿中有微量或少量蛋白,少量紅細胞及白細胞,尿細菌培養陽性。
其它輔助檢查:
1.腎臟B超顯示雙腎實質呈瀰漫性病變,雙腎皮質變薄等;有原發疾病的相應影像學變化特點。
2.眼底可有視網膜出血、滲出及視盤水腫等改變。
治療
 腎實質性高血壓
腎實質性高血壓各種腎病所引起的高血壓,治療原則基本一致
1.控制水鹽攝入以減少血容量,但應注意過分降低血容量,可使腎功能惡化。
2.利尿劑噻嗪類為常用藥,但當肌酐清除率低於30ml/min時,利尿效果明顯降低應改用襻利尿劑呋塞米(速尿)及依他尼酸(利尿酸)等,保鉀性利尿劑在有氮質血症時應屬禁忌。
3.降壓血管緊張素轉換酶抑制劑(ACEI)及鈣拮抗藥在腎實質性高血壓的套用,已受普遍重視。ACEI不僅抑制血管緊張素Ⅱ及激肽的降解還可擴張出球小動脈,緩解腎小球內壓力增高,減低對腎小球的損害卡托普利(Captopril)對急進性高血壓特別有益。其他如肼屈嗪(肼苯噠嗪),米諾地爾(敏樂定)對控制腎功能不全的高血壓亦有效
4.血液透析對腎功衰竭經藥物治療無效者,常需血液透析,透析時不需停用降壓藥,米諾地爾的效果較滿意。
空氣負離子治療
血液中的正常紅細胞、膠體質點等帶負電荷,它們之間相互排斥,保持一定的距離,而病變老化的紅細胞由於電子被爭奪,帶正電荷,由於正負相吸、則將紅細胞凝聚成團。負離子能有效修復老化的細胞膜電位,促使其變成正常帶負電的細胞,負負相斥從而有效降低血液粘稠度,使血沉減慢。同時負離子能加強血液中膠體質點本身負極性趨勢,使血漿蛋白的膠體穩定性增加,保持血液的正常健康狀態。
臨床實驗表明:負離子可有效擴張冠狀動脈增加冠狀動脈血流量,調整心率使血管反應和血流速度恢復正常,從而對緩解心絞痛,恢復正常血壓有良好效果,通過心電圖X線發現,負離子可有效改善心功能和心肌營養不良狀況。基於以上兩種機能,空氣負離子對高血壓、高血脂等心腦血管病有良好的作用。現代醫學研究表明,只有生態級小粒徑負離子才能輕鬆透過人體血腦屏障,起到療養保健的功效。
具有遷移距離遠、活性高的特點,對人有益的是小離子,也稱為輕離子, 醫學研究表明,小粒徑的負離子更加易於透過人體的血腦屏障,發揮其生物效應隨著科技的發展,生態級的小粒徑負離子生成技術已經問世。經詳細了解,目前,只有通過負離子轉換器技術、生態負離子生成晶片技術、納子富勒烯負離子釋放器技術才能實現人工生態級小粒徑負離子的生成。目前,國內能夠掌握這些尖端技術的品牌只有森肽基。
預後預防
預後:
慢性腎炎氮質血症和腎實質性高血壓常提示預後不良。用一般降壓藥雖可降低外周血管阻力,但不一定能降低腎小球內血管阻力長期有效地降壓治療可修復小動脈病變對防止心腦血管併發症有一定作用,但降壓治療效果較差。鈣拮抗藥如硝苯地平等雖可降低血壓,但使出球小動脈阻力增加反而增加腎小球內壓力,對腎功能保護不利。現公認血管緊張素轉換酶抑制劑不僅降低外周血管阻力,也可抑制組織中腎素-血管緊張素系統,使組織內緩激肽降解減少,防止血管壁增厚及平滑肌增生肥大近年套用的血管緊張素Ⅱ受體拮抗藥單獨或與ACE抑制劑合用也收到良好效果。存在下列指征可行腎切除手術:①單側腎臟病變;②病腎功能不到總功能的20%;③高血壓難以控制;④反覆發作的尿路感染。
預防:
預防和積極治療原發腎臟疾病是防治腎實質性高血壓的關鍵。
