 肝臟結構圖
肝臟結構圖流行病學
 肝臟位置圖
肝臟位置圖根據臨床統計資料,肝外傷占腹部外傷的1/4左右。實際上臨床統計數字比實際外傷數要少,因為肝外傷的患者有一部分在出事現場和運送途中或在醫療機構的急診室尚未確診就已死亡。Glenn報導,約有1/3的患者由於大出血而死在事故現場,1/3死於傷後轉送途中48h內,僅1/3輕型者得以存活。
第一次世界大戰時肝外傷的病死率高達66.8%戰後雖有降低,但仍在60%左右;第二次世界大戰期間隨著抗休克等復甦技術的進步,肝外傷的病死率已降至27%;朝鮮戰場和越南戰場上,美軍肝外傷的病死率再次降到14%和4.5%,這與及時轉送(用直升機等工具)和早期手術有直接關係。和平時期肝外傷總的病死率已降到10%左右
據統計,出血、感染及合併傷,在肝外傷死因中分別占前3位,其中大出血則是肝外傷致死的主要原因。
病因:
按致傷原因肝創傷一般分為開放性損傷和閉合性損傷。開放性損傷一般有刀刺傷、火器傷等。刀刺傷相對較輕,病死率低。火器傷是由火藥做動力發射的彈射物(彈丸、彈片彈珠)所致的開放性損傷,在戰傷中多見,肝火器傷是腹部火器傷中最常見的開放性損傷又可分為盲管傷及貫通傷兩種。腹部閉合性損傷以鈍性損傷多見,主要因為撞擊、擠壓所致,常見於公路交通事故、建築物塌方,偶見於高處跌落、體育運動傷或毆打傷。
由於腹部閉合性損傷除肝創傷外常合併其他臟器損傷而腹部表面無受傷徵象,診斷相對有一些難度導致治療延遲,因此鈍性傷較危險,病死率往往高於開放性損傷。
發病機制
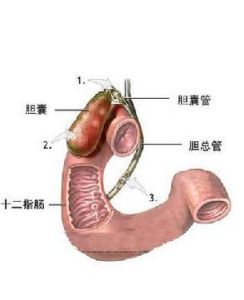
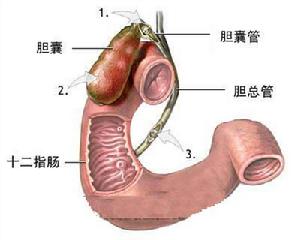 膽管結構圖
膽管結構圖肝臟損傷的病理改變因致傷性質不同而各異。刺傷和切傷造成的肝實質損傷一般較輕。槍彈和彈片往往造成貫穿傷或盲管傷,其損傷程度與損傷部位和彈頭速度有密切關係。
1.肝包膜下血腫 肝實質的表面破裂而肝包膜尚完整,則血液聚積在包膜下。血腫大小不等,有時可容2~4L血液,若繼發感染,則形成膿腫。包膜一旦破裂,則轉為真性肝破裂。有時血腫壓迫肝實質,致大片肝組織壞死。
2.肝中央破裂 肝實質的中央部分損傷破裂表層組織仍完整,常伴有肝血管和膽管的斷裂,形成較大的肝內血腫和膽汁瀦留,壓迫組織造成廣泛壞死也可以繼發感染或與大的肝內膽管溝通,並發膽道出血。
3.肝真性破裂 肝實質和肝包膜均破裂,血液和膽汁直接流入腹腔,但損傷程度和病理改變差別很大,可分為:①肝實質挫裂傷,單處或多處裂傷,規則或不規則性或星芒狀裂傷單純肝實質傷或合併肝內肝後大血管傷等;②肝實質離斷傷,離斷遠端的肝組織血運障礙,失去活力;③肝實質毀損傷,肝組織因嚴重損傷破裂或脫落至腹腔,失去肝的正常外形。壞死肝組織液化、感染,在腹內形成膿腫。
肝內外膽管損傷都可使膽汁外溢,產生膽汁性腹膜炎。肝門區大血管損傷,則引起肝臟缺血和急性腹腔內大出血。
臨床表現
病人一般有明確的右側胸腹部外傷史,清醒的病人訴右上腹疼痛,有時向右肩部放射。覺口渴、噁心、嘔吐肝外傷的體徵主要是低血容量性休克和腹膜炎。個別病人發生腹內大出血,還可以出現腹脹等表現。由於致傷原因的不同肝外傷的臨床表現也不一致。
肝包膜下血腫或肝實質內小血腫,臨床上主要現為肝區鈍痛,查體可見肝大或上腹部包塊若血腫與膽道相通,則表現為膽道出血,引起上消化道出血長期反覆出血可導致慢性進行性貧血。若血腫內出血持續增加,肝包膜張力過大,在外力作用下突然破裂,發生急性失血性休克。因此對於包膜下血腫病人行非手術治療時,必須注意延遲出血的可能。若血腫繼發感染,可出現寒戰、高熱、肝區疼痛等肝膿腫的徵象。
肝臟淺表裂傷時,由於出血量少、膽汁外滲不多,且在短時間內出血多能自行停止,一般僅有右上腹疼痛,很少出現休克及腹膜炎。
中央型肝破裂或開放性肝損傷肝組織碎裂程度廣泛,一般都累及較大的血管及膽管。腹腔內出血、膽汁外滲多,病人常出現急性休克症狀及腹膜刺激症狀。表現為腹部疼痛,顏面蒼白,脈搏細數,血壓下降,尿量減少等。腹部壓痛明顯,腹肌緊張隨著出血的增加,上述症狀進一步加重。
肝臟嚴重碎裂傷或合併肝門附近大血管破裂時如門靜脈下腔靜脈等,可發生難以控制的大出血。大血管損傷可導致大量動力性失血而引起致命的低血容量性休克,往往死於救治過程中,喪失手術治療的機會。
病理生理
肝外傷早期病理生理改變以出血、失血性休克和膽汁性腹膜炎為主,後者不僅加重細胞外液的丟失,並可影響正常的凝血機制,引起繼發性出血和感染。肝臟損傷的病理改變因致傷性質不同而各異。刺傷和切傷造成的肝實質損傷一般較輕。槍彈和彈片往往造成貫穿傷或盲管傷,其損傷程度與損傷部位和彈頭速度有密切關係。通常由以下公式代表:
式中,m-投射損害,v-投射速度。由上式可見投射速度稍增加,則產生的動能呈平方增加。此外,彈片不規整則造成的損傷也愈重。高速彈頭沿彈道造成的損傷,可使肝組織分離脫落。肝臟裂傷的部位常在肝周圍韌帶附著處,或與肋骨、脊柱的走向一致。閉合性肝外傷主要造成以下3種損傷。
肝包膜下血腫
肝實質的表面破裂,而肝包膜尚完整,則血液聚積在包膜下。血腫大小不等,有時可容2~4L血液,若繼發感染,則形成膿腫。包膜一旦破裂,則轉為真性肝破裂。有時血腫壓迫肝實質,致大片肝組織壞死。
肝中央破裂
肝實質的中央部分損傷破裂,表層組織仍完整,常伴有肝血管和膽管的斷裂,形成較大的肝內血腫和膽汁瀦留,壓迫組織造成廣泛壞死,也可以繼發感染或與大的肝內膽管溝通,並發膽道出血。
肝真性破裂
肝實質和肝包膜均破裂,血液和膽汁直接流入腹腔,但損傷程度和病理改變差別很大,可分為:①肝實質挫裂傷,單處或多處裂傷,規則或不規則性或星芒狀裂傷,單純肝實質傷或合併肝內、肝後大血管傷等;②肝實質離斷傷,離斷遠端的肝組織血運障礙,失去活力;③肝實質毀損傷,肝組織因嚴重損傷破裂或脫落至腹腔,失去肝的正常外形。壞死肝組織液化、感染,在腹內形成膿腫。肝內外膽管損傷都可使膽汁外溢,產生膽汁性腹膜炎。肝門區大血管損傷,
則引起肝臟缺血和急性腹腔內大出血。
肝外傷的病理生理變化(圖1)。
臨床上按病理形態分類有時並不能全面、準確地反映肝損傷程度。美國創傷外科協會(AmericanAssociationfortheSurgeryofTrauma,AAST)制定的分類標準將肝創傷分為6級(表1)。
併發症
 血小板病理圖
血小板病理圖2.膽漏 常見併發症。引起原因為:肝創傷時肝創面較大的膽管分支縫扎不完全,壞死的肝組織清除不完全液化破潰而致肝管分支破潰縫合傷口時將引流肝段的膽管結紮致使膽管的末梢壓力增高,再加上感染破潰,從而膽汁外溢。若未建立有效的引流,往往發生膽汁性腹膜炎重者休剋死亡。小的膽漏經短時間的引流可治癒,但大的膽漏則持續時間長,少數需要再次手術已形成竇道者可經竇道置入一引流管,3~6個月後行造影檢查後再確定治療方案。
3.再出血 是肝外傷早期死亡的主要原因。早期出血多與術中止血不徹底有關。後期出血多發生在傷後數天、十數天,為繼發性出血。多與失活的肝組織壞死脫落有關。此外肝損傷時輸入大量的庫血肝損傷後肝功能下降,凝血機制障礙,也是導致術後出血的一個重要原因。因此手術時儘可能止血徹底並充分引流。輸血時儘量用鮮血,必要時套用血小板、凝血因子等。一旦發生繼發性出血常常需再次手術行肝動脈結紮或填塞壓迫止血。
4.外傷性膽道出血 可在術後早期發生,也可在數周、數月後發生。出血多源於中央型肝破裂、肝內血腫感染後破潰至肝內膽管而引起膽道出血。表現為嘔血、黑便、上腹部絞痛。治療方法主要為手術,採用血腫切開止血、肝動脈結紮術或肝葉切除術,並行膽總管T形管引流術。
5.多系統器官功能障礙綜合徵(MODS) 多因損傷嚴重,大量出血嚴重休克合併感染引起主要表現為急性腎功能衰竭(ARF)呼吸窘迫綜合徵(ARDS)、應激性潰瘍。因此在處理肝損傷時,及時抗休克,糾正內穩態的失衡,防治感染對預防MODS十分重要。
治療
 心房結構圖
心房結構圖1.急救處理 首先要保持呼吸道通暢,充分給氧。迅速建立兩條以上的靜脈通道保證輸血輸液通暢,避免重要臟器的血流灌注不足。應選用上肢靜脈穿刺,因為下肢靜脈在術中可能被阻斷最好有一條靜脈通路是經皮鎖骨下靜脈穿刺或頸內靜脈穿刺插管,導管放置於右心房(上腔靜脈)既有利於快速輸液又有利於監測中心靜脈壓(CVP),以調節輸液量。並留置尿管,觀察每小時尿量在病情好轉、生命體徵平穩的情況下,做必要的檢查診斷明確後再做進一步治療計畫。休克嚴重者可在輸血補液擴容的同時積極手術。不能等到休克糾正後再處理損傷,這樣常失去挽救病人生命的機會。
2.非手術治療 Pachter報告輕度肝損傷行非手術治療成功率可達95%~97%。採用非手術治療的理論依據是:①86%的肝外傷在手術時出血已停止,由於解剖原因右肝正中裂傷自行止血的機會更多。腹腔灌洗陽性而手術探查者67%的不需進一步外科處理。②CT、BUS能準確判斷並動態監測傷情為非手術治療提供了條件。③非手術治療打擊少恢復快,住院時間短,病人易接受。
3.手術治療 當肝外傷病人有明顯的腹腔內出血、腹膜炎症狀或伴有腹內臟器合併傷時均應在糾正休克的同時行剖腹探查術。手術的基本原則為:①止血;②結紮膽管;③清除壞死肝組織;④引流;⑤處理合併傷。