簡介
慢性腸炎病程一般在兩個月以上,臨床常見的有慢性細菌性痢疾、慢性阿米巴痢疾、血吸蟲病、非特異性潰瘍性結腸炎和限局性腸炎等。腸炎極為普遍,全世界每年發病約30~50億人次,尤以開發中國家發病率和病死率為高,特別是兒童。根據世界衛生組織統計,在開發中國家中,感染性腹瀉是兒童發病率最高的傳染病,病死率約為20%,僅在亞、非、拉地區,每年就要奪去約460萬嬰幼兒的生命。
病因
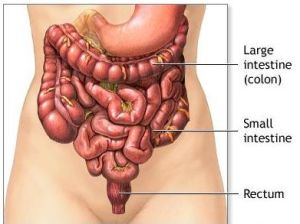
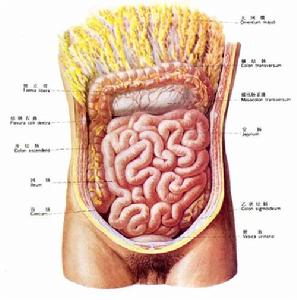 人體腸部
人體腸部 1.病毒性腸炎
病毒性腸炎見於犬瘟熱病毒、犬細小病毒、犬貓冠狀病毒等引起的腸炎。
在病毒性腸炎中,輪狀病毒是嬰幼兒腹瀉的主要病因,而諾瓦克病毒是成人和大齡兒童流行性病毒性胃腸炎的主要病因。
2.細菌性腸炎
細菌性腸炎見大腸桿菌、沙門菌、耶爾森菌(引起小腸結腸炎)、毛樣產芽胞桿菌、空腸彎曲桿菌、梭菌(犬出血性胃腸炎)等引起的腸炎。
細菌性腸炎的致病菌以痢疾桿菌最常見,其次為空腸彎曲菌和沙門菌。
3.真菌性腸炎
真菌性腸炎見組織胞漿菌、藻狀菌、麴黴菌、白念珠菌等引起的腸炎。
真菌性腸炎以白色念珠菌引起的最多。
4.寄生蟲性腸
寄生蟲性腸炎見鞭毛蟲、球蟲、弓形蟲、蛔蟲、鉤蟲等引起的腸炎。
寄生蟲引起的腸炎以溶組織內阿米巴較為常見。
5.飲食導致的腸炎
污染或腐敗變質食物、刺激性化學物質、某些重金屬中毒,以及某些變態反應等都能引起腸炎。
6.抗生素導致的腸炎
濫用抗生素,導致腸道菌群失調,或出現耐抗生素菌株而引起的腸炎。
臨床表現
 腸炎
腸炎 1.急性腸炎
在我國以夏、秋兩季發病率較高,無性別差異,一般潛伏期為12~36小時。噁心、嘔吐、腹瀉是急性腸炎的主要症狀。
2.慢性腸炎
臨床表現為長期慢性、或反覆發作的腹痛、腹瀉及消化不良等症,重者可有黏液便或水樣便。
腹瀉程度輕重不一,輕者每日排便3~4次,或腹瀉便秘交替出現;重者可每1~2小時一次,甚至出現大便失禁。部分患者可有夜間腹瀉和(或)餐後腹瀉。直腸嚴重受累時,可出現里急後重感。糞質多呈糊狀,混有大量黏液,常帶膿血。
部分患者便鮮血,其病變限於直腸,稱出血性直腸炎,血液或大便分開排出,或附著於正常或燥糞表面,常被誤認為是痔出血。直腸炎患者亦常排黏液血便,甚至出現大便失禁。病變若擴展至直腸以上,血液往往與糞便混合或出現血性腹瀉。
查體可見臍周或下腹部輕度壓痛、腸鳴音亢進、脫肛。
併發症
1、腸息肉、結腸癌:直腸炎超過五年,腸道潰瘍面在炎症的長期刺激下容易異常增生,引發腸息肉,一厘米以上腸息肉癌變率極高;
2、腸狹窄:多發生在病變廣泛、病程持續長達5-25年以上的病例,其部位直腸,臨床上一般無症狀,嚴重時可引起腸阻塞,在本病出現腸狹窄時,要警惕腫瘤,鑑別良性惡性。
3、肛竇炎:直腸炎不及時治療,可並發肛竇炎等肛腸病,並有繼發肛周膿腫的危險。
4、肛管炎:這是本病的一個併發症,經常與直腸炎並稱為肛管直腸炎,肛管炎久拖不治亦有癌變危險。 5、便血:便血是本病的主要臨床表現之一,便血的多少也是衡量病情輕重的指標。長期慢性出血可引起缺鐵性貧血。
檢查
腸炎因病原不同而異,一般應根據流行學史和臨床表現初步加以判斷。進一步確診需依賴實驗室檢查。
腸炎一般要做的檢查如下:
放射學鋇劑檢查
急性期一般不宜作鋇劑檢查。而特別注意的是重度潰瘍性結腸炎在作鋇灌腸時,有誘發腸擴張與穿孔的可能性。一般情況下,臨床有症狀時只用刺激性不大的緩瀉劑,以免誘發急性發作。靜止期時應常規操作腸道準備。鋇灌腸對本病的診斷和鑑別診斷有重要價值。尤其對克隆病、結腸腫瘤有意義。臨床靜止期可作鋇灌腸檢查,以判斷近端結腸病變,需排除克隆病者宜再作全消化道鋇餐檢查,氣鋇雙重對比法更易發現黏膜淺表病變。
常規鋇灌腸X線檢查可見:①輕度潰瘍性結腸炎病人,X線檢查陰性,中度和重度患者則有典型表現。②結腸壁邊緣呈小鋸齒狀突出的鋇影及鐵軌樣皺襞相。③充盈缺損,假息肉形成,少數病例因結腸壁纖維化及息肉增生,可致腸腔變窄。④結腸袋消失或變淺,結腸縮短僵直,甚至如水管樣。⑤雪花征:由於微小潰瘍及糜爛而附著鋇劑,鋇斑點,氣鋇雙重造影顯示如雪花。⑥排鋇異常。⑦直腸後間隙增大達2cm以上,表示直腸與直腸後組織有嚴重炎症。⑧應注意結腸癌的有無。
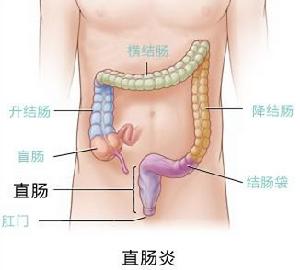 直腸炎
直腸炎 內窺鏡檢查
臨床上多數病變在直腸和乙狀結腸,採用乙狀結腸鏡檢查很有價值,對於慢性或疑為全結腸患者,宜行纖維結腸鏡檢查。一般不作清潔灌腸,急性期重型者應列為禁忌,以防穿孔。內窺鏡檢查有確診價值,通過直視下反覆觀察結腸的肉眼變化及組織學改變,既能了解炎症的性質和動態變化,又可早期發現癌前病變,能在鏡下準確地採集病變組織和分泌物以利排除特異性腸道感染性疾病。小兒病毒性腸炎與菌痢的鑑別。
1 小兒菌痢:多見於1-7歲兒童,全身症狀重,以腹瀉為首發症狀,大便每日大於10次,為粘液便,大便鏡檢可見大量白細胞,大便PH值大於7,大便培養可見志賀氏菌陽性。
2.病毒性腸炎:多見於6個月-2歲小兒,全身症狀輕,以嘔吐、咳嗽為首發症狀,大便每日3-10次,呈水樣便,大便PH值小於7,大便可分離出輪狀病毒。
數位化胃腸影像檢查
數位化胃腸影像檢查是由世界衛生組織(WHO)、國際消化病協會共同推薦的最新高端胃腸檢查技術,是國內最早引進的國外先進的檢查胃腸疾病的品牌技術。 數位化胃腸影像具有輕鬆無痛、快速等優點,中國華東地區南京和平胃腸醫院引進這項國外高新技術成果。經數萬名患者臨床實踐,對於各種常見的胃 腸疾病例如慢性胃炎、胃潰瘍、胃竇炎、胃腸息肉、胃癌等等,確診率高達99.5%,為臨床治療提供了客觀的診斷依據,有效防止誤診、漏診等情況,該技術被譽為 國際胃腸檢查的"金標準"。
診斷
因病原不同而異。一般應根據流行學史和臨床表現初步加以判斷。進一步確診需依賴實驗室檢查。細菌性腸炎可作嘔吐物及大便培養,獲得病原菌即可確診。有些病原菌如沙門氏菌感染可作血培養。病毒性胃腸炎可用電子顯微鏡、免疫電鏡、免疫螢光及血清學檢查如補體結合試驗、酶聯免疫吸附法及放射免疫法等檢查病毒的抗原和抗體。也可用組織培養法分離病毒。寄生蟲性腸炎可直接鏡檢,尋找病原體及其蟲卵。真菌性腸炎可從大便中直接塗片,在顯微鏡下檢查真菌或作大便真菌培養。診斷依據
(1)有暴飲暴食或吃不潔腐敗變質食物史。
(2)起病急,噁心、嘔吐頻繁,劇烈腹痛,頻繁腹瀉,多為水樣便,可含有未消化食物,少量粘液,甚至血液等。
(3)常有發熱、頭痛、全身不適及程度不同的中毒症狀。
(4)嘔吐、腹瀉嚴重者,可有脫水、酸中毒,甚至休克等。
(5)體徵不明顯,上腹及臍周有壓痛,無肌緊張及反跳痛,腸鳴音多亢進。
預防
慢性結腸炎的自我保健是預防復發、根治該病的關鍵所在。
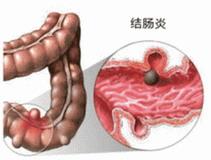 結腸炎
結腸炎 1.慢性結腸炎病人多是身體虛弱、抵抗力差,尤其胃腸道易並發感染,因而更應注意飲食衛生,不吃生冷、堅硬及變質的食物,禁酒及辛辣刺激性強的調味品。
2.慢性結腸炎病人還應密切觀察自己對各種食品的適應性,注意個體差異。如吃一些本不應對腸道造成影響的食品後腹瀉加重,就要找出原因,摸索規律,以後儘量不要食用。
3.患者平常應加強鍛鍊,如打太極拳,以強腰壯腎,增強體質。
4.注意腹部保暖。
5.除了避免受涼,控制情緒外,飲食是一個非常重要的方面。本病在發作期、緩解期不能進食豆類及豆製品,麥類及麵製品,以及大蒜、韭菜、洋山芋、皮蛋、捲心菜、花生、瓜子等易產氣食物。因為一旦進食,胃腸道內氣體增多,胃腸動力受到影響,即可誘發本病,甚至加劇症狀。
6.柿子、石榴、蘋果都含有鞣酸及果膠成分,均有收斂止瀉作用,慢性結腸炎可適量食用。
危害
 腸炎
腸炎 腸息肉、結腸癌
結腸炎超過五年,腸道潰瘍面在炎症的長期刺激下容易異常增生,引發腸息肉,一厘米以上腸息肉癌變率極高;另外,約5%腸炎病例可發生癌變,多見於病變累及全結腸,幼年起病和病史超過10年者。
腸狹窄
多發生在病變廣泛、病程持續長達5-25年以上的病例,其部位多見於左半結腸,乙狀結腸或直腸,臨床上一般無症狀,嚴重時可引起腸阻塞,在本病出現腸狹窄時,要警惕腫瘤,鑑別良性惡性。
腸穿孔
多為中毒性腸擴張的併發症,也可出現嚴重型,多發生於左半結腸,皮質激素的套用被認為是腸穿孔的一個危險因素。
中毒性腸擴張
這是本病的一個嚴重併發症,多發生在全結腸炎的病人,死亡率可高達44%,臨床表現為病情迅速惡化,中毒症狀明顯,伴有腹瀉、腹部壓痛和反跳痛,腸鳴音減弱或消失,白細胞數增多,易並發腸穿孔。
便血
便血是本病的主要臨床表現之一,便血的多少也是衡量病情輕重的指標。這裡所說的大量便血是指短時間內大量腸出血,伴有脈搏增快,血壓下降及血色素降低,需要輸血治療。另外,長期慢性出血亦可引起缺鐵性貧血。
強直性脊柱炎
慢性腸炎在夏季是高發期,一些人由於飲食不衛生,或者不良的生活習慣,就會發生慢性腸炎,但是得了病一定要積極治療,否則更為嚴重的強直性脊柱炎就會接踵而來。廣大朋友要提高警惕,防患於未然。
春季易發疾病大點兵
| 春季是很多疾病肆虐的時間,這些疾病都是可以預防的,早知道,早預防,早發現,讓疾病遠離我們,擁有一個健康的春天。 |