基本信息
 《腸吻合的基本縫合法及小腸吻合術》
《腸吻合的基本縫合法及小腸吻合術》出版社:人民衛生音像出版社
作者:天津武警醫學院
ISBN:7887200490
出版日期:2002年
定價:¥48.00
內容簡介:本片介紹了腸切除的適應證,腸吻合的基本縫合方法:全層縫合法、漿肌層縫合法,介紹各種縫合法的適用範圍及縫合要領。腸吻合的方式:端端吻合、端側吻合、側側吻合,各種吻合的適用範圍。本片以小腸端端吻合為例,演示小腸吻合的手術步驟。本片由天津武警醫學院製作,片長30分鐘,適合於醫學生和臨床醫師使用。
小腸吻合術
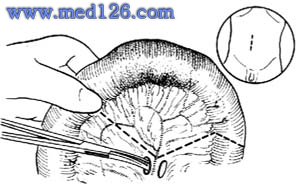 小腸吻合術
小腸吻合術適應證
1.各種原因引起的小腸腸管壞死,如絞窄性疝、腸扭轉、腸套疊、腸系膜外傷等。
2.小腸嚴重廣泛的損傷,修補困難者。
3.腸道炎性潰瘍產生穿孔,局部組織炎性水腫而脆弱,不能修補或修補不可靠者。
4.腸管先天性畸形(如狹窄、閉鎖);或因腸結核、節段性小腸炎所致局部腸管狹窄者;或一段腸袢內有多發性憩室存在者。
5.小腸腫瘤。
6.部分小腸廣泛粘連成團,導致梗阻,不能分離,或雖經分離,但腸壁漿肌層損傷較重,腸壁菲薄,生活力不可靠者。
7.複雜性腸瘺。
術前準備
需行小腸切除吻合術的病人,常伴有水、電解質平衡失調、營養不良、貧血、或中毒性休克,必須針對具體情況進行必要的準備。
1.靜脈點滴生理鹽水、林格液、5%~10%葡萄糖水等,糾正脫水和電解質平衡失調。
2.有貧血、營養不良、休克者,應適當輸血或血漿加以糾正。
3.全身感染徵象較重者,給予抗生素,一般常青黴素、鏈黴素、氯黴素、慶大黴素、先鋒黴素及滅滴靈肌注或靜脈點滴。此外,擇期手術者術前1~3日口服新黴素、鏈黴素或滅滴靈等,可減少腸道內的細菌。
4.久病營養不良者,應給多種維生素。
5.術前胃腸減壓,此點對有腸道梗阻病人尤為重要。
6.術前灌腸。手術涉及結腸者,應作清潔灌腸。
麻醉
成人可選用硬膜外麻醉,小兒可採用氯胺酮麻醉、硫噴妥鈉肌肉注射基礎麻醉加骶管麻醉。
手術步驟:
1.體位 仰臥位,雙下肢稍分開。
2.切口 常採用右側正中旁切口,長約8~10cm,1/3位於臍上,2/3位於臍下,將腹直肌向外側拉開。若術前確定病變位於左側,則作左側正中旁切口。
3.探查 根據病情需要進行腹內臟器的探查,進一步明確診斷,並確定腸管需要切除的範圍,小心將其提出切口外。一般在離病變部位的近、遠兩端各3~5cm處切斷。如為腸梗阻引起的腸壞死,近端切除範圍應略多些。如為惡性腫瘤,應包括區域淋巴結的廣泛切除,切斷部的腸管必須正常。
4.保護切口及腹腔 將病變腸管提至切口外,在腸管與腹壁間用溫鹽水大紗布墊隔開;紗布墊之下再墊兩塊乾消毒紗布,使與切口全部隔開,這樣,可以減少小腸的損傷,並可防止腸內容物污染腹腔。
術中注意事項
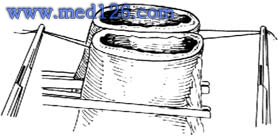 小腸吻合術
小腸吻合術判定腸管是否壞死,主要根據腸管的色澤、彈性、蠕動、腸系膜血管搏動等徵象。如:①腸管呈紫褐色、黑紅色、黑色或灰白色;②腸壁菲薄、變軟和無彈性;③腸管漿膜失去光澤;④腸系膜血管搏動消失;⑤腸管失去蠕動能力。具備以上5點中的3點,經較長時間熱敷、或放入腹腔內、或用0.25%普魯卡因15~30ml行腸系膜封閉,而血運無明顯改善時,即屬腸壞死,應予以切除。
在所謂遲發性腸壞死,即腸管的色澤經熱敷後略為轉紅,系膜血管可有輕微搏動時,常不易判斷是否應該切除。如果患者是老年人,應偏向切除;如是小兒,則可予保留,術後進行嚴密觀察。如出現休克不見好轉,水、電解質平衡失調不易糾正,腹痛、腹脹加重,有嘔吐、血便,全腹膜炎體徵等情況,應考慮有遲發性腸壞死,必須及早再次剖腹探查。
腸管對於缺血缺氧耐受力很差。完全缺血缺氧6小時即可喪失活力,即使解除了病因,其病理、生理、代謝變化等也難以逆轉。
腸狹窄引起的腸壞死,開始多為靜脈堵塞,表現為腸壁出血性梗塞,繼之動脈也可發生阻塞,腸管因缺血缺氧而可發生充血性水腫反應,在腸管內層,從黏膜表面的絨毛到黏膜下層,可發生程度不等的廣泛出血性壞死。失去抵抗力的腸黏膜面與腸管內消化液中分解的蛋白酶接觸時,可加劇腐蝕,故臨床上可出現大量腸道出血症狀,尤其在解除梗塞部的動脈恢復了血流以後,出血更甚。此種病變的腸管,再加上大腸桿菌等細菌的侵襲,即可發生細菌性腸壁炎症,又進一步加重了病變,影響黏膜的修復。臨床上可有出血不止的腸炎表現,糞便中可見成塊的壞死腸黏膜。腸內積聚的毒素,也可迅速被吸收,進入血液後,細菌可直接滲透腸壁。故在臨床上可出現腸麻痹、腸脹氣、中毒性休克。甚至大腸桿菌敗血症,再加上水、電解質平衡失調、酸中毒等,很易造成死亡。因此,保留這種腸段害多利少。有時從漿膜面看腸管似已恢復生機,但保留後臨床上便血不止,原因也就在此。為避免上述情況,可在手術台上延長觀察時間,在梗阻解除後,再用溫生理鹽水濕敷,或放回腹腔觀察半到一小時,直至可疑腸袢作出肯定判斷後,再作相應處理。
2.注意無菌操作 腸切除後目前多用開放式吻合,應注意勿使腸管內容物流入腹腔,污染切口,引起感染。術中套用消毒巾及鹽水紗墊妥善保護手術野,將壞死腸袢和腹腔及切口隔開;用腸鉗夾住兩端腸管;以防腸內容物外溢;及時用吸引器吸淨流出的腸內容物;吻合完畢後,應更換所用器械和手套後再行關腹操作。
3.腸穿刺、切開減壓,改善顯露 小腸膨脹嚴重,操作不便時,可先用穿刺或切開方法進行腸減壓。有蛔蟲時應儘量取出,以免術後鑽破吻合口。減壓後的針孔或小切口可予修補縫合或暫時夾閉,待以後一併切除。切斷腸管前腸道未行減壓者,可將接近切除段腸管上、下兩端的腸內容向兩側排空,或擠壓至擬切除的腸段內。
4.決定切除範圍 在準備切除前,先行全腸檢查,決定切除範圍,以免遺漏重要病變。
5.注意腸管的血液供應 腸系膜切除範圍應成扇形,使與切除的腸管血液供應範圍一致,吻合口部位腸管的血運必須良好,以保證吻合口的癒合。
6.腸鉗不宜夾得太緊 夾腸鉗以剛好阻止腸內容物通過為度,以免造成腸壁損傷,繼發血栓形成,影響吻合口的癒合。以往常在腸鉗上套一軟膠管,以圖減少對腸壁的損傷,但常因此而鉗夾太緊,阻斷了腸管血運,反而增加損傷。腸鉗位置應放置在距吻合口3~5cm為宜。如腸內容物不多,進行吻合時,可不用腸鉗。
7.吻合時宜注意避免腸管的扭曲 由於連續全層縫合後腸管內徑日後不易擴大,可導致狹窄和通過不良,故應該用間斷縫合。吻合時腸壁的內翻不宜太多,避免形成腸腔內的瓣膜。全層縫合的線頭最好打3個結,不使過早鬆脫。前壁縫合應使腸壁內翻,漿肌層縫合必須使漿膜面對合。不要縫得太深或太淺。吻合完畢後必須仔細檢查吻合口一遍,看有無漏針,尤應注意系膜附著處兩面及系膜對側是否妥善對齊。
8.兩端腸腔大小懸殊時的吻合 可將口徑小的斷端的切線斜度加大,以擴大其口徑。另一種方法是適當調整兩個切緣上縫線間距離,口徑大的一邊針距應寬一些,口徑小的一邊應窄一些。若差距懸殊過大,可縫閉遠端,另作端側吻合術。
9.開放腸端吻合時注意 應先止血,以防止術後吻合口出血。
10.縫合系膜時注意不要扎住血管,同時也應注意勿漏縫,以免形成漏洞,產生內疝。
術後處理
1.麻醉清醒、循環功能穩定後,開始半坐位。
2.腸梗阻腸切除術後繼續禁食、胃腸減壓1~2日,至腸功能恢復正常為止。小腸手術後6小時內即可恢復蠕動,故無腸梗阻者術後可拔除胃管,術後第一日開始服少量不脹氣流質,逐漸加至半流質。對小腸切除多者,或對保留腸管生機仍有疑問者,飲食應延緩,需待排氣、排便、腹脹消失後開始。
3.術後第一日開始,可服用中藥“胃腸復原湯”或“通腸湯”,第一次50ml,以後每日2次,每次100ml,至排氣排便為止。
4.在禁食期間,每日需輸液,以補足生理需要和損失量。脫水和電解質平衡失調較重者,開始進食後,仍應適當補充液體。貧血嚴重者,宜間斷輸血,以保留癒合。
6.小兒病人應每3~4小時擴肛一次,促使排氣,與結腸作吻合者,應留置肛管排氣。
7.術後應鼓勵病人翻身、咳嗽、早期活動,以預防腸粘及肺部併發症。
