疾病簡介
顴骨骨折和顴弓骨折是頜面常見的骨折之一。顴骨與上頜骨、額骨、蝶骨和顳骨相關聯,顴骨體本身很少發生骨折,骨折線常常發生在周圍薄弱骨,常形成以顴骨為中心的鄰近骨骨折,因此在描述該區域骨折時,也有稱為顴眶複合體骨折、顴上頜複合體骨折。由於顴弓由顴骨的顳突和顳骨顴突構成,單純顴弓骨折常累及這兩塊骨,故將其也包括在顴骨複合體骨折內。
發病原因
顴骨顴弓骨折與其他骨折發病原因類似,主要病因是外力直接或間接地作用於頜面部所致,通常包括擊打傷、交通傷、墜落傷、槍彈傷。
發病情況
在不同國家和地區,顴骨和顴弓骨折的病因、發病率、患者年齡有一定差異,這與當地的社會、經濟、政治以及人群的受教育程度等因素有關。世界多數地區顴骨顴弓骨折的主要病因為斗毆傷,機動車交通事故傷占較大的比例,此外工傷也占一定比例。近年來,隨著機動車交通事故傷的增多,複雜的顴骨顴弓骨折的病例有所增加。在鬥毆傷所致的顴骨顴弓骨折中,左側的罹患率大大高於右側,這與大多數人習慣使用右拳有關。因而在其他原因所致的顴骨顴弓骨折中則沒有這一顯著特徵。雙側顴骨和顴弓骨折多與機動車交通事故傷有關,一般比率較低。從這個意義上來講,機動車交通事故傷所致的顴骨顴弓骨折往往較鬥毆傷更嚴重。
疾病分類
顴骨顴弓骨折的分類方法繁多。這些方法中,有的試圖詳細準確地去描述骨折移位的解剖不為,有的則採用部位以及復位後的穩定性標準來進行分類以期指導臨床骨折復位和固定方法的選擇。
顴骨顴弓骨折一般可以分為顴骨骨折、顴弓骨折、顴骨顴弓聯合骨折、顴眶骨折及顴上頜骨折等,而顴弓骨折又可以分為雙線型及三線型骨折(M型骨折)。具有代表意義的顴骨顴弓骨折的系統分類,早期有Knight和North(1961年)提出的六型分類法,Manson(1958年)提出的高、中、低三種能量分類法和Zingg(1992年)提出的不完全性、完全性和多發性骨折三型分類法。
Knight和North分類法:(1)無移位骨折;(2)顴弓骨折;(3)顴骨體骨折向內下移位,不伴有轉位;(4)內轉位顴骨體骨折,左側逆時針向,右側順時針向或向中線鏇轉,X線片表現眶下緣向下,顴額突向內側移位;(5)外轉位顴骨體骨折,左側順時針向、右側逆時針向或遠離中線鏇轉,X線表現眶下緣向上,顴額突向外側移位;(6)複雜性骨折。
Manson根據外力作用於頜骨的能量大小來對面中份骨折(包括顴骨顴弓骨折)進行分類。該分類是參照CT檢查的結果將骨折劃分為“高能量”骨折、“中等能量”骨折以及“低能量”骨折。“高能量”骨折一般有明顯的移位、相關骨骼的成段性骨折或粉碎性骨折,這類骨折通常需要廣泛暴露,且需要做充分的固定,而低能量骨折一般可發生移位但沒有粉碎性骨折,這類骨折往往可以採用創傷小的方式進行治療。
目前,在顴骨骨折中使用較多的分類法是Zingg分類法。Zingg依據除標準考氏位、華氏位、額頂位X線片外,對範圍較大的顱面、眶部以及面中部骨折進行高解析度CT掃描,部分患者選擇使用了三維CT成像技術,將顴骨顴弓骨折分為三型,A型骨折:不完全性顴骨骨折,即顴弓骨折或眶外側壁、眶下緣骨折,沒有發生顴骨複合體的移位;B型骨折:完全性單發性顴骨骨折,發生顴骨複合體的分離移位;C型骨折:多發性顴骨骨折,即顴骨複合體的粉碎性骨折。Zingg分類法能更好地對顴骨骨折手術方法的選擇提供指導。臨床上一般採用冠狀切口者多為Zingg C型骨折,採用局部小切口者多為Zingg B型骨折。
另外,Manolidis等在2002年提出根據顴骨顴弓骨折嚴重程度將其分為五類。2004年,何冬梅等根據顴骨的臨床和影像學研究發現顴骨複合體骨折畸形的發生機制是顴突點的移位、面寬改變和顴骨外形輪廓破壞,據此在Zingg分類的基礎上對其進行改良,以顴骨體是否完整,顴骨體是否移位以及顴突點移位的方向,將顴骨骨折分為3型9個亞型。A型:顴骨體完整,顴骨體無移位的骨折,其中A1型為顴骨體完整無移位,未產生面部畸形的骨折;A2型為顴骨體完整無移位,眶緣及眶底局部骨折移位,伴眶緣畸形的骨折;A3型為顴骨體完整無移位,顴弓骨折移位,伴面側方畸形的骨折。B型:顴骨體完整,顴骨體移位的骨折,顴骨體移位的骨折,其中B1型骨折為顴突點後移位的骨折;B2型骨折為顴突點後內或後下移位的骨折;B3型骨折為顴突點後外或後下外移位的骨折;B4型骨折為顴突點前下外移位的骨折。C型(圖1):顴骨體粉碎性骨折,顴骨體外形破壞,C1型骨折為顴骨體粉碎性骨折,顴弓完整;C2型骨折為顴骨體及顴弓均粉碎性骨折。根據上述分類採用不同的治療原則,A型骨折以解決局部畸形和功能障礙為主,不涉及顴骨體的復位和外形重建;B型骨折以解剖復位為原則,恢復顴骨的前凸度、面寬和解決功能障礙,也不涉及顴骨體的外形重建;C型骨折不僅要復位顴骨顴弓,而且要重建顴骨體外形輪廓,特別是外形高點、前凸度和面寬,同時解決功能障礙。這種分類簡化了以往的分類方法,與手術要點和隨診評判療效的標準緊密結合,對此類骨折的診斷分類、處理原則和療效評價均有臨床參考價值。
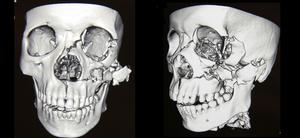
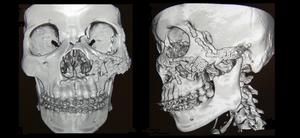
臨床表現
1、顴面部塌陷畸形顴骨、顴弓骨折後骨折塊移位主要取決於外力作用的方向,多發生內陷移位。在傷後早期,可見顴面部塌陷,兩側不對稱,隨後由於局部腫脹,塌陷畸形可能被掩蓋,易被誤認為單純軟組織損傷。而腫脹消失後,又出現局部塌陷畸形。典型單純的顴弓骨折亦可存在塌陷畸形。
2、張口受限由於骨折塊發生內線移位,壓迫了顳肌和咬肌,阻礙冠突運動,導致張口疼痛和開口受限。
3、復視顴骨構成眶外側壁和眶下緣的大部分。顴骨骨折移位後,可因眼球移位,外展肌滲血和局部水腫及撕裂的眼下斜肌嵌入骨折線中,限制眼球運動等原因發生復視。
4、神經症狀眶下神經走行的部位,正好是顴上頜骨的連線處,因此,顴骨上頜突的骨折移位,可造成眶下神經的損傷,使該神經支配區域出現麻木感,如同時損傷面神經顴支,可發生眼瞼閉合不全。
5、瘀斑顴骨眶壁骨折時,眶周皮下、眼瞼和結膜下出現出血性瘀斑。
診斷和鑑別診斷
顴骨顴弓骨折可根據病史、臨床特點和X線攝片檢查而明確診斷。
視診應注意兩側瞳孔是否在同一水平線上,囑病人作各個象限的眼球運動,觀察是否有眼球運動受限,觀察兩側顴骨是否對稱應從患者的頭頂位進行對比。
觸診骨折局部可有壓痛、塌陷移位,顴額縫、顴上頜縫及眶下緣可觸及有台階感。如自口內沿前庭溝向後上方觸診,可檢查顴骨與上頜骨、冠突之間的間隙是否變小,這些均有助於顴骨骨折的診斷。
傳統X線攝片檢查常用鼻頦位(華氏位)和顴弓切線位。可見到顴骨和顴弓的骨折線及移位情況,還可觀察到眼眶、上頜竇及眶下孔等結構有無異常,顴弓骨折X線特徵性表現呈M或V形。近年來套用的三維CT重建技術,可以重建整個頜骨的三維圖像,全面地展現骨折段的形態、移位情況等信息,既有利於骨折診斷,也有利於治療方案的制定。
疾病治療
目前,顴骨顴弓骨折的治療包括保守治療和手術治療兩類。保守治療適用於無移位或輕度移位和面部畸形不明顯,無功能障礙者;手術治療主要適用於有明顯移位,粉碎性或陳舊性,而且伴有面部畸形及張口受限、復視、眶下神經麻木等功能障礙者。顴骨顴弓骨折的手術治療多於保守治療,雖無功能障礙但有明顯畸形者也可考慮手術。
臨床上常用的復位方法包括頭皮冠狀切口徑路復位、顳部Gillies切口徑路復位、上頜前庭溝切口徑路復位、下頜升支前緣切口徑路復位、眉弓切口徑路復位、經皮徑路復位、上頜竇填塞復位法。
顴骨顴弓骨折的手術切口設計,相應的有頭皮冠狀切口,上頜前庭溝切口和局部小切口,包括口內小切口,顳部Gillies切口、眉弓外切口,下瞼緣切口等。對於骨折斷端移位明顯的複雜、陳舊性骨折一般首選頭皮冠狀切口,實踐證明此切口有美觀影響程度小、骨折斷端充分顯露,手術操作方便以及可以同期取骨等優點。但冠狀切口也有出血多、禿感覺異常及面神經損傷等缺點。在實際的複雜病例中,除選擇頭皮冠狀切口外,還嘗嘗選擇上頜前庭溝切口和局部小切口作為補充。局部小切口主要用於骨折部位移位不嚴重的病例,或者作為進行眶緣以及眶底手術的切口。單一的局部小切口如口內小切口徑路、經皮徑路多為間接復位所採用,具有一定的盲探性,其復位情況多依靠術者的經驗確定,由於術中不能直接了解復位情況,常需要術後再拍攝X線片或CT來確認。近年來,有學者採用在C型臂機監視下進行經口內前庭溝小切口顴弓骨折復位術,效果理想,彌補了此類局部小切口間接復位的“盲探性”的不足,但是醫患雙方都要接受一定量的X線輻射。隨著微創外科理論的提出,許多學者倡導微創切口,雖然其創傷小、併發症少,但如何對複雜性顴骨顴弓骨折進行良好復位是值得研究的課題。

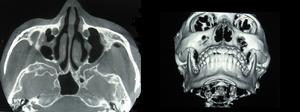
由於內固定理論引入頜骨創傷外科,頜骨骨折生物力學研究的深入及影響診斷技術的發展,顴骨顴弓骨折的治療取得了長足的進步。堅強內固定已成為顴骨顴弓骨折固定的常用方法。傳統使用的鋼絲固定屬於非堅強內固定,這種固定方式骨折斷端不能緊密貼合,受肌肉牽引產生“微動”,可刺激骨膜形成纖維骨痂和軟骨骨痂,而導致間接癒合過程;骨折塊若在癒合過程中發生移位,可出現面中部變短,上頜後退,而呈現盤狀臉的表現。堅強內固定可以中和骨折部位所承受的靜力和動力負載,骨折端在穩定狀態下沒有纖維骨痂和軟骨骨痂的形成。採用釘板固定系統的最大優點在於可以在三維空間上進行顴骨顴弓骨折的固定,以釘板固定系統為代表的堅強內固定技術對於不穩定的顴骨顴弓骨折所產生的可靠固定與效果,是其他固定方法所不能比擬的。
絕大多數顴骨骨折復位後需要做固定,其理由有兩點:上頜骨顴突和顴弓前份為咬肌附麗處,對顴骨體有向下向後的牽拉作用而使骨折發生再移位;顴骨突出於面中份,術後若保護不當而受到外力作用則容易發生再移位。顴骨骨折的固定部位與骨折的類型以及復位後的穩定性有關。由於顴骨顴弓骨折的類型各異,因此各種顴骨顴弓骨折的固定具有個體化的特點。一些骨折可能不需要固定,而有些骨折可能需要使用3~4塊或更多的接骨板。但是從總的治療原則來說,目前多數學者強調三點固定的治療方法,即顴額縫、顴顳縫以及眶下緣或口內顴牙槽嵴處,這樣才能夠防止顴骨固定以後的軸向鏇轉所導致的固定失敗或骨斷端再錯位。
近年來,隨著社會和科技的發展,內鏡輔助技術、計算機輔助外科技術等手段逐漸被套用到顴骨顴弓骨折的治療中,在一定程度上提高了顴骨顴弓骨折的治療水平和治療效果。
Lee等較早報導採用耳前及眶外側切口進入顴弓及顴額區、前庭溝切口進入眶下及顴上頜支柱區的內鏡輔助技術來進行顴骨顴弓骨折的復位與固定。實踐證明內鏡輔助下的微創內固定技術能夠有效、安全地用於顴骨顴弓骨折的復位與固定。但是,對於有骨缺損需要植骨重建,設計眶內探查和眶底粉碎性骨折等情況,不適合套用內鏡技術。內鏡輔助技術手術切口小,避免了術後遺留大面積瘢痕;血淋巴循環受損輕,減少了術後水腫的發生;不足之處是骨折固定複雜,手術時間長。此外,該手術需要手術者經過一定的訓練,才能熟練操作內鏡和配套的手術器械。
計算機輔助外科技術為複雜的顴骨顴弓骨折矯正治療提供了新的手段。對於複雜的顴骨顴弓骨折,在複製仿真的三維頭顱模型上可以沿骨折線進行切割、分塊,模擬拼接骨折片並確定最終的復位狀態;分別在顴額縫、眶下緣、顴顳縫、顴牙槽嵴等解剖標誌部位以及骨折線固定處彎制鈦板或鈦網用作書中復位模板或固定接骨板。對於陳舊性錯位癒合的顴骨顴弓骨折,利用三維頭顱模型則可以實現截骨線與截骨塊移動方向的術前設計與模擬。對於陳舊性的顴骨顴弓粉碎性骨折需要通過植骨或植入骨代用品進行矯治者,也可以藉助計算機輔助外科技術,根據三維測量所確定的面部寬度和顴骨凸度,在術前預製一個植入體備術中使用,以期獲得襯墊植骨的最佳效果。
在實際套用中,複雜的顴骨顴弓骨折,尤其是多發骨折錯位癒合後,相鄰器官如眼、鼻等往往制約了復位手術,計算機輔助外科技術模擬的手術效果與臨床實際操作可能有一定差距。但是計算機輔助外科技術所進行的三維頭顱模型的製作與手術設計,在虛擬手術與實際臨床操作中的差距,並且將手術後的效果通過頭顱模型與患者進行溝通。相信隨著科學技術的發展,計算機輔助外科技術在複雜的顴骨顴弓骨折治療領域中的套用前景將更加廣闊。
治療適應症及治療時機
顴骨顴弓骨折是否進行手術治療,取決於患者的表征、症狀及功能狀況。顴骨顴弓骨折後如有輕度移位,畸形不明顯,無張口受限及復視等功能障礙者,可不進行手術治療;凡有張口受限者均應作復位手術;雖無功能障礙者但有顯著畸形者也可考慮進行手術復位。
總的來講,骨折後有塌陷畸形或功能障礙的傷員,原則上應及早進行治療,應當在傷後還未發生組織水腫的時候進行骨折的復位與固定為佳。已經出現明顯水腫或血腫,則應在腫脹基本消退後再進行手術治療。頜面部軟硬組織有豐富的血供,組織癒合快,骨折後兩周即可達到纖維癒合,這時的手術復位遠比新鮮骨折復位困難;另一方面若是骨折發生錯位癒合,軟組織瘢痕收縮,二期整復將變得十分困難。及早治療的目的,其一是儘可能爭取在面部軟組織出現嚴重水腫和感染之前進行準確的解剖復位與固定;其二是骨折的復位固定將極大改善患者的呼吸、飲食、口腔衛生,將為全身合併傷的處理創造良好的條件。國內患者耽誤治療的原因多為顱腦損傷和出診醫院治療條件的限制。對於嚴重的顱腦損傷和其他合併傷,理應慎重對待,必須在解除患者生命危險後再考慮顴骨顴弓骨折的治療。
