介紹
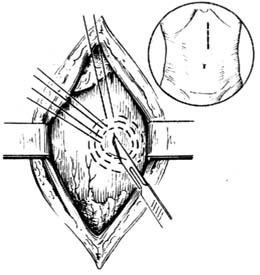 胃腸道外瘺
胃腸道外瘺1、胃腸內容物自體表創口(即瘺口)流出,瘺口可經久不愈;
2、早期可有腹膜炎或腹腔膿腫的表現,即發熱、腹脹或局限性壓痛、反跳痛等;
4、瘺口局部皮膚可出現糜爛及感染;
診斷依據
1、體表自瘺口,並有胃腸道內容物流出;
3、自瘺口注入造影劑可發現瘺口與胃腸道之間相通;
治療原則
1、糾正水、電解質和酸鹼平衡失調;
2、營養支持治療;
3、輸血糾正貧血;
4、抗生素治療;
5、瘺口及其周圍充分引流。若伴有腹膜炎者則需同時引流腹腔,控制腹腔內感染。
6、經過一段時間(2-3周)瘺口引流,瘺管已形成後,採用瘺口堵塞療法。對瘺口較長、直徑小於1cm者,用外堵法;對瘺口大、瘺管短或唇狀瘺口者,用內堵法;
7、瘺口周圍皮膚有糜爛時,可塗以氧化鋅軟膏保護;瘺口周圍組織形成膿腫者應切開引流;
8、手術治療:適用於唇狀瘺;伴有遠端腸道梗阻的腸瘺;瘺管周圍疤痕組織過多,瘺管內已有上皮增生或瘺管周圍有異物存留者;多發性瘺;繼發於胃腸道特殊病變如癌腫、結核或局限性腸炎等的腸瘺;經全身和局部治療不能治癒者,或腸內容物每日排出量大於500ml的腸瘺。手術方法包括:瘺管切除;瘺口單純縫合修補術;部分腸切除與腸吻合術;瘺口上、下腸襻間的短路吻合術;瘺口的貼補術或瘺口腸吻合術。
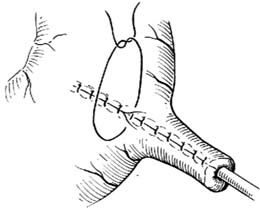 胃腸道外瘺
胃腸道外瘺1、基本用藥的療程根據腹腔感染控制情況來決定用藥時間。
2、對於瘺口小,無明顯胃腸道功能紊亂者,以口服“A”項中滅滴靈、抗生素和其他輔助藥物為主。
3、對於嚴重者,伴有胃腸道功能紊亂者,以靜脈用藥“C”項中力強的抗生素和脂肪乳劑等為主,特彆強調營養支持治療。
輔助檢查
1、一般病人的檢查專案以檢查框限“A”為主;
2、對伴有腹膜炎者、病因不明者、或懷疑為胃腸道惡性腫瘤者,檢查專案可包括檢查框限“A”、“B”或“C”。
療效評價
1、治癒:胃腸道及體表瘺口癒合,全身狀況恢復或接近正常。2、好轉:瘺口變小,胃腸道內容物流出量減少,全身狀況有所改善者。 3、未愈:局部和全身狀況無明顯改善,或出現併發症者。預防
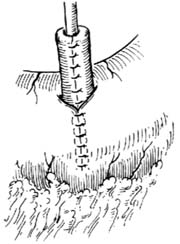 胃腸道外瘺
胃腸道外瘺在胃腸術後及腹部創傷的患者出現腹膜炎徵象,疑有瘺發生時應行剖腹探查,證實有胃腸道瘺時,應徹底沖洗腹腔,安置引流管充分引流,必要時進行多處引流或安置雙套管持續負壓吸引。依據細菌培養的結果,選用抗生素控制感染。
2、維持營養
對高流量瘺患者,不能恢復胃腸道進飲食時,可由深靜脈插管進行全胃腸道外營養治療,每日每公斤體重供給熱量167~209KJ(40~50kcal),供給氮量每公斤0.2~0.3克(相當每公斤1.3~1.95克蛋白質)。部分高位瘺可將鼻飼管插至瘺之遠側腸道或行空腸造瘺或經瘺口插管,將管送至瘺口遠側進行管飼或給予要素飲食,直至能經口進食。
3、瘺口局部處理
(1)管狀瘺,經2-4周充分引流,腹腔感染得以控制、胃腸道內容物排出量逐漸減少,則可逐漸拔出引流管直至瘺自愈。
(2)瘺口大,瘺管較短的管狀瘺及唇狀瘺,可用矽膠片內堵,內堵成功後常可恢復患者飲食,改善患者營養狀況爭取早日手術治療。
(3)瘺口周圍皮膚有糜爛時,可塗敷氧化鋅軟膏保護皮膚,以防止胃腸內容物侵蝕皮膚。
治療
1、手術治療
(1)適應證:
①經上述處理瘺仍長期不愈或瘺管已上皮化。
②唇狀瘺。
③小腸瘺經上述處理,瘺排出量>5000ml/日。
④瘺遠側腸道有梗阻。
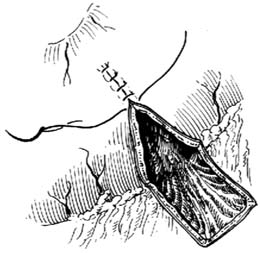 胃腸道外瘺
胃腸道外瘺①腹腔感染已局限或已控制。
②全身營養狀況良好。
③一般瘺超過3個月以上者。但排出量大的小腸瘺,可在炎症控制及營養狀況改善後儘早手術。
(3)手術方式:目前常用的手術方式有:
①腸切除吻合術。適於早期小腸瘺,腹腔感染輕的患者。
②腸瘺曠置術。將有瘺口的腸段曠置,瘺之近、遠側的小腸切端吻合,恢復腸道連續性。適於小腸及結腸瘺。
③帶血管蒂腸漿肌片修補術:適於修補難於切除腸段的瘺,如十二指腸瘺。
5、防治併發症
嚴格進行心、肺功能的監護及血電解質的監測。出現感染性休克、胃腸道大出血、呼吸衰竭等併發症時要及時治療。
診斷鑑別
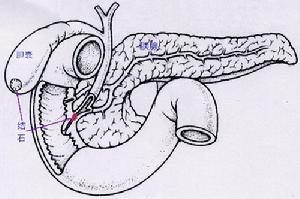 胃腸道外瘺
胃腸道外瘺2、早期,胃腸道內容物未穿破腹壁聚集腹腔時,常有腹腔感染的表現。胃腸術後從傷口、腹腔引流口流出混濁污穢液體時,應懷疑有胃腸道瘺,並應進一步檢查確診。一旦胃腸內容物從切口、引流口流出時則可明確診斷。
3、疑有胃腸道瘺時,可口服活性炭或染料,並觀察是否從傷口或引流口溢出。依據其排出時間的長短判斷瘺口的部位。
專家提示
 胃腸道外瘺
胃腸道外瘺觀察護理
 胃腸道外瘺
胃腸道外瘺一、臨床資料
1、 一般資料 6例胃腸道外瘺病人,其中男5例,女1例,年齡27~81歲,平均53歲。疾病種類:腸瘺3例,胃瘺1例,外傷性胰及十二指腸瘺各1例。
2 、方法 先經中心靜脈給藥2~3周后,再經周圍靜脈留針給藥。因胃腸道外瘺病人機體營養狀況極差,過度消瘦,周圍靜脈血管彈性較差,反覆穿刺給藥困難,經中心靜脈給藥機體營養狀況有所改善後為預防導管感染,再改用周圍靜脈給藥。中心靜脈置管部位每日要消毒一次,用無菌紗布敷蓋,輸液完畢均用2mg/ml肝素鹽水3ml封管。能量供給分別根據病人的具體情況計算出各營養、代謝成份的需要量後,在經每日二次紫外線消毒的普通配液室按“全合一”形式配製於3000ml大袋內。營養液的配製程式是:先用維他利匹特稀釋水樂維他注入脂肪乳劑中,再將安達美,高糖,胰島素及其他電解質成份分別注入葡萄糖和生理鹽水中。將糖、鹽溶液灌入大袋中後再灌入複方胺基酸溶液,最後將脂肪乳劑灌入袋中。其他藥物(如抗生素等)不能加入袋中。營養液輸注要控制滴速,輸注時間不少於12h,注意觀察病人血壓、意識、尿量、液體出入量、有無導管局部靜脈炎及感染等情況。
3 、結果 6例病人最長套用TPN時間為60d,最短套用TPN時間為20d。經TPN治療後,所有患者的低蛋白血症、貧血、水電解質紊亂很快得到改善,肝腎功能也明顯好轉。5例病人經TNP治療瘺口逐漸自然癒合,1例小腸瘺患者經治療後瘺口變小,於3個月後行腸切除腸吻合術。6例病人最終都治癒。無深靜脈置管感染、血栓、敗血症、氣胸等併發症。
 胃腸道外瘺
胃腸道外瘺TPN套用,使水電解質與營養均從靜脈輸入,胃腸液的分泌量減少,瘺口溢出的腸液明顯減少促進了瘺口的自然癒合。能迅速糾正水電解質率亂,明顯改變了全身營養狀態及各器官功能。改善了肝腎功能,提高了機體免疫力,有助於控制感染。瘺口未癒合者,也由於改善了全身狀態為再手術創造了條件。
TPN的套用提高了胃腸道外瘺的治癒率,改善了胃腸道外瘺確定性手術的成功率。因此,TPN在胃腸道外瘺的治療中甚為重要。
