流行病學
多發生於夏秋季節,主要通過水和直接接觸傳染。人類對本病普遍易感,無性別差異。各年齡都可發病10歲以下兒童雖然感染率高但發病率較低,可能為隱性感染。成人特別是20~40歲者,發病率占80%以上本病癒合可留下一定的免疫力但仍可發生重複感染。
病因
本病是由小RNA病毒屬中的腸道病毒70型(enterovirus type70,EV70)或柯薩奇A24變種(coxsackie virus A type24,CA24v)所引起。病毒直徑20~30nm,1969年首次發現,迄今全世界已有近100萬人感染此病。
發病機制
病毒由腸道或呼吸道進入人體後在小腸咽部的上皮細胞及附近淋巴組織內繁殖複製,達一定程度後侵入血循環中,形成第1次(次要)病毒血症,此時患者可出現輕度不適或全無症狀病毒隨血流進入各種靶組織,並在其中繼續繁殖導致組織細胞發生損害;同時再次侵入血循環(第2次或主要病毒血症),使各種靶組織又一次遭到病毒的侵襲臨床症狀一般發生於組織細胞損害出現後及第2次病毒血症時。
組織損傷主要通過病毒在細胞內複製產生抑制因子,抑制細胞核糖核酸和蛋白質合成,而導致細胞破壞。但在某些腸道病毒中,免疫應答引起的組織損傷可能是疾病遷延的原因。如在心肌炎時早期組織損傷可能由病毒複製引起,後期病變則與免疫應答有關。
臨床表現
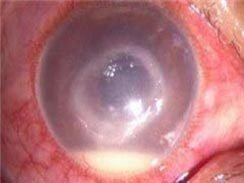
 微小核糖核酸病毒性角膜炎
微小核糖核酸病毒性角膜炎1.潛伏期短,一般為24h左右最長不超過3天。
2.自覺症狀 起病急,開始時可為單眼,但迅速累及雙眼,發病後即出現劇烈的異物感、眼痛及怕光流淚等症狀分泌物初為漿液性,以後變為黏液纖維素性。一般病情於1~2天發展到頂點,3~4天后逐漸減輕,7~10天后恢復正常。有的病人出現全身不適、頭痛、發熱、鼻塞、喉痛等症狀。
3.眼部表現
(1)眼瞼腫脹:輕重不同所有患者都可發生。其腫脹為水腫性,不伴紅痛數天即可消退。
(2)球結膜下出血:發生率高達70%以上,好發部位在顳上方,出血多為斑點或片狀,色鮮紅嚴重時可波及整個結膜下都有出血,與外傷性結膜下出血相似出血多在1~2天之內發生,輕者1周左右自行吸收,重者需1個月後才能吸收。臨床上根據結膜下是否出血分為兩型:
①出血型,多見於年輕患者
②水腫型則見於高齡患者。
(3)濾泡形成:早期因瞼結膜高度充血而不明顯3~4天后待充血消退,才發現下穹隆部有較多細小濾泡形成較EKC少而輕。
(4)角膜病變:
①多發性角膜上皮糜爛:發生率高。發病3h后角膜上皮即可出現針尖大小的多發性上皮糜爛,呈散在或排列成條狀、片狀分布,是引起眼痛、異物感的主要原因。3~4天后可自行消失少數持續2周以上。
②表層點狀角膜上皮病變(SPK):30%左右的患者結膜炎消退後出現SPK通常只有數個浸潤點多在角膜的中心部,必須通過裂隙燈顯微鏡才可發現。多數在1~4周后自行消失,很少引起EKC所致的上皮下浸潤,一般不造成視力損害。糖皮質激素點眼,數天內即可消失。
(5)其他症狀:多數病例在發病時,可有耳前或頜下淋巴結腫大,並有壓痛。該症狀隨結膜炎的消退而消失。極少數病例尚可出現虹膜炎的改變。
4.本病可由EV70和CA24兩種病毒引起,其臨床表現很難加以區別根據文獻資料統計CA24造成的結膜下出血(84%)比EV70低(98%)(P=0.01),出血程度也是前者低於後者,然而前者比後者更易出現全身症狀。
併發症:
神經系統併發症臨床少見,綜合文獻報告該併發症具有如下特點:
1.多發生於成年男性。
2.常在結膜炎後2~3周發生
3.前驅症狀有發熱、倦怠、頭痛及感冒樣症狀。
4.初期表現為神經根刺激症狀和急劇的肌力低下,數天后表現為運動麻痹。
5.癱瘓也呈弛緩性,主要累及下肢。
6.重症者可造成肌肉萎縮,輕度或中等者可恢復正常
雖然上述神經系統併發症發生率很低,但較為嚴重,並可遺留永久性癱瘓,因此值得警惕。
診斷
本病在流行時期診斷不難。但在流行初期或散發病例,如不注意,可與其他病毒引起的結膜炎(如腺病毒3,4,11型所引起的流行性結膜角膜炎)相混淆故需加以鑑別。
檢查
實驗室檢查:
1.病毒分離 從患者結膜囊內分離病毒,以患病後第1天陽性率最高,3天后開始下降,5天后為陰性。
2.血清學檢查 結膜囊內病毒分離陰性者還可採用血清學檢查。恢復期(2周左右)中和抗體滴度高於急性期4倍以上即可確定診斷。
3.免疫螢光快速診斷 間接免疫螢光試驗(IFA)。
4.淚液的免疫球蛋白和補體測定如IgG、IgM及補體C3較正常增多而IgA正常可以協助診斷。
其它輔助檢查:
出現其他全身性症狀時可進行相應的輔助檢查,以排除其他疾病。
治療
1.對於腸道病毒目前尚無有效藥物,抗生素和磺胺藥對於本病基本無效糖皮質激素可減輕炎症反應。國內有採用冷鹽水洗眼,基因工程干擾素αIb滴眼液或汞劑滴眼治療取得一定療效的報告。
2. 羥苄唑在組織培養系統中10µg/ml即能有效的抑制EV70和CA24,為今後開展防治工作提供了實驗依據。
預後預防
預後
對於神經系統併發症的預防,目前尚無有效方法。AHC患病期間,避免疲勞和禁止肌內注射,對於減輕症狀和減少該合併症的發生可能起到一定的作用。
預防:
在流行期間,其主要措施為:
1.個人衛生 不用髒手揉眼,實行分巾分盆。
2.公共衛生 要對游泳池浴室、理髮店以及集體單位的浴池和洗臉池嚴加衛生管理。
3.隔離傳染源 對患者應採取隔離措施,防止傳播。在本病流行期間對於車站、碼頭應加強檢疫工作,嚴禁病人外流。
4.在沒有肯定有效的抗病毒藥前不要亂用“預防性眼藥液”,以免交叉感染。
5.加強消毒工作 常用的消毒劑如酒精(50%,30s;70%,10s;90%10s)、苯酚(1%5min)及甲酚(3%,15min)都有較好的滅活作用。建議臨床上採用70%酒精(90%的刺激性太強)洗手等待乾燥,以作為消毒措施 。
6.臨床實驗證明採用干擾素點眼,可預防本病的發生。由於費用較高,在大流行期間尚無實際套用價值。