流行病學
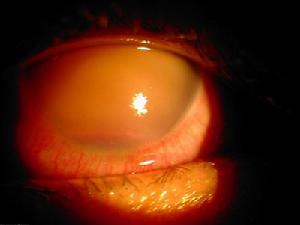 引發性的青光眼
引發性的青光眼剝脫綜合徵合併青光眼的患病率亦不一(0%~93%)。多為開角型青光眼有約20%閉角型青光眼。在開角型青光眼人群中剝脫綜合徵的患病率要比年齡匹配的非青光眼人群高的多在挪威中部,有60%的青光眼病人受累。丹麥開角型青光眼中26%伴有剝脫綜合徵,澳大利亞當地居民則為8.1%印度為34%。
多為單眼發病,亦有隨著時間的延長發展成雙眼者。有些單眼病例另眼結膜活檢常為陽性因為在大多數受影響的另一隻眼經檢查已有剝脫綜合徵色素相關性體征剝脫綜合徵實際上屬於不對稱性的疾病。許多歐洲文獻報導雙眼受累病例愈來愈多,與單眼比例高達3∶1。另眼發展成剝脫綜合徵的可能性5年為6.8%,10年後為16.8%。有人報導5年後另眼發病率在30%~40%雙眼受累的病人較單眼受累的年齡稍大
病因
1.遺傳 雖然已有家族性剝脫綜合徵發病的報導,但遺傳方式仍然不清。同一血統發生剝脫綜合徵與慢性開角型青光眼的關係有關報導的結果不一。
2.感染 有人發現343對夫婦剝脫綜合徵的發生要比他們單獨生活時明顯增高。Ringvold發現在剝脫綜合徵眼標本中有30~50nm膜結合微粒,提示可能有病毒引起剝脫綜合徵的可能。在這方面有待進一步研究。
3.氣候 有人提出剝脫綜合徵與陽光暴露有關。澳大利亞當地居民的剝脫綜合徵與紫外線的接觸關係密切。剝脫綜合徵的發生在巴基斯坦山區人群中似乎比低海拔人群中更常見。
發病機制
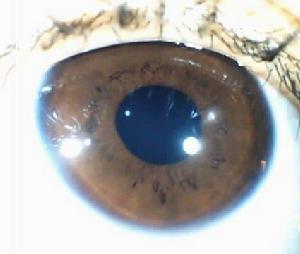 虹膜
虹膜2.剝脫綜合徵合併青光眼的發病機制 一般情況下,僅少數剝脫綜合徵患者可伴有青光眼,大多數經多年追蹤觀察也不伴發青光眼剝脫綜合徵合併的青光眼常為開角型,前房深度正常。可能的機制為剝脫物和色素的結合堵塞了小梁網。另外,小梁細胞由於剝脫物質的產生和沉集而功能受損但後者不是主要原因,因為在正常眼的小樑上有時也可出現廣泛的色素沉集已經證實小梁網內有剝脫物游離,Schlemm管有破壞,小梁網內有色素分子存在剝脫綜合徵合併閉角型青光眼的發病機制:剝脫綜合徵合併閉角型青光眼一般十分少見或只是巧合,大多數報導為散發病例,患病率為1.5%~3%。但剝脫綜合徵中的窄房角較常見。Wishart等在76例剝脫綜合徵的房角鏡檢查時,在73例青光眼中有32%的房角為周邊前粘連或房角關閉全部病例小梁色素均增加。當色素有明顯不對稱時青光眼的發生就更為常見剝脫綜合徵的前房容量較對照組減小,推測可能是該病的一種原因或結果。
想知道更多的青光眼知識,請諮詢:http://www.ahykyy.cn/
診斷
 裂隙燈檢查
裂隙燈檢查鑑別診斷:
1.色素播散綜合徵 最易與剝脫綜合徵相混淆,也是剝脫綜合徵鑑別診斷中一個最主要疾病。色素播散綜合徵是一種自發性疾病,主要表現在30~40歲近視患者,在男性患者更易伴發青光眼,而女性少見二者之比為2∶1~3∶1。從虹膜釋放的色素顆粒較小不彌散於虹膜表面,而是堆積在虹膜皺褶內。常有Krukenberg梭形色素沉著。透照法檢查在虹膜中周部有裂隙狀、放射狀色素缺失。小梁網上的色素帶常比剝脫綜合徵更為緻密,在老年人鑑別較困難,色素帶則較平滑,緊貼在小梁網的後帶,而剝脫綜合徵的色素帶呈明顯的沙礫狀。
一些色素播散綜合徵的病人可發展為剝脫綜合徵,雙側青光眼也易出現因色素播散綜合徵幾乎是雙側對稱性的一個伴有雙側色素播散綜合徵和單眼眼壓高的老年的病人,應懷疑有剝脫綜合徵的可能。
2.虹膜炎繼發性青光眼 虹膜炎的房水閃光陽性有細胞漂游,並伴有虹膜周邊前粘連或後粘連,患者一般較年輕,且可合併全身性疾病,如青年性類風濕性關節炎,而眼前部無剝脫物質沉著。
3.其他類型的晶狀體剝脫症。
檢查
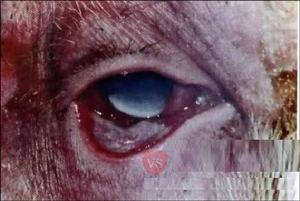 結膜與角膜
結膜與角膜治療
1.藥物治療 剝脫綜合徵伴有開角型青光眼的主要藥物治療方法與原發性開角型青光眼相同。剝脫綜合徵中的青光眼比慢性開角型青光眼對藥物的反應差,療效不佳與色素播散綜合徵的治療一樣,縮瞳仍是開始治療的最好選擇,因為它不僅能增加房水流出也可抑制瞳孔運動,減少剝脫物的數量和色素播散。
毛果芸香鹼對剝脫綜合徵治療是有益的加用腎上腺素、β阻滯藥比在慢性開角型青光眼中更有效碳酸酐酶抑制藥與在慢性開角型青光眼中療效基本一致。
2.雷射和手術治療 已有氬雷射小梁成形術成功治療剝脫綜合徵的報導。但可引起突發性眼壓升高。雷射術後,維持縮瞳,可防止進一步的色素游離及堵塞小梁網。當雷射術後眼壓峰值更高時,可再次行雷射治療。雷射虹膜切開術可用於剝脫綜合徵合併閉角型青光眼的治療,Nd:YAG雷射較氬雷射效果好。
西醫治療方法
1.藥物治療XFS伴有開角型青光眼的主要藥物治療方法,與原發性開角型青光眼相同。XFS中的青光眼比慢性開角型青光眼對藥物的反應差,療效不佳。與色素播散綜合徵的治療一樣,縮瞳仍是開始治療的最好選擇,因為它不僅能增加房水流出也可抑制瞳孔運動,減少剝脫物的數量和色素播散。毛果芸香鹼對XFS治療是有益的,加用腎上腺素、β阻滯藥比在慢性開角型青光眼中更有效,碳酸酐酶抑制藥與在慢性開角型青光眼中療效基本一致。
2.雷射和手術治療已有氬雷射小梁成形術成功治療XFS的報導。但可引起突發性眼壓升高。雷射術後,維持縮瞳,可防止進一步的色素游離及堵塞小梁網。當雷射術後眼壓峰值更高時,可再次行雷射治療。雷射虹膜切開術可用於XFS合併閉角型青光眼的治療,Nd:YAG雷射較氬雷射效果好。
在藥物治療無效時,需行小梁切除術,或其他濾過性手術。其成功率與原發性開角型青光眼相似。不過術後眼壓要比開角型青光眼術後的低。也可行小梁切開術。最近成功套用“小梁吸除術”(trabecularaspiration),即從小梁網中吸除剝脫物的方法。
行晶體囊外摘除能控制眼壓,但術後多只有短暫效果,因術後玻璃體前膜上繼續不斷地有剝脫物質沉著。因而單純行晶狀體摘除術,不能達到治療目的。不過可清除晶狀體虹膜摩擦引起的進一步色素脫失。晶狀體囊外摘除對伴有青光眼的XFS眼壓控制方面可能更為有效,無青光眼者無效。而且降低眼壓能逐漸改善XFS的小梁功能。
護理
剝脫綜合徵的發生遍布全球,但具有地域性分布的特點。最近報告剝脫綜合徵的患病率較以前增高。在挪威、英格蘭、冰島瑞典丹麥、德國為高發區剝脫綜合徵的發生有種族差別但在不同中國或地區又不盡相同。多見於白人,而中國人罕見。在美國的患病率與西歐相似。愛斯基摩人患病率幾乎為零,印第安人可高達38%冰島最高患病率約為25%,芬蘭超過20%丹麥較低約為5%。剝脫綜合徵有隨年齡增長而患病率增加的趨勢發病年齡常在69~75歲,很少小於40歲。也有報告最小年齡為22歲。性別差異報導不一。有人認為女性常見剝脫綜合徵男性患者最可能伴發青光眼。另有些研究則發現伴有青光眼的剝脫綜合徵病人無性別差異。剝脫綜合徵合併青光眼的患病率亦不一(0%~93%)。多為開角型青光眼有約20%閉角型青光眼。在開角型青光眼人群中剝脫綜合徵的患病率要比年齡匹配的非青光眼人群高的多在挪威中部,有60%的青光眼病人受累。丹麥開角型青光眼中26%伴有剝脫綜合徵,澳大利亞當地居民則為8.1%印度為34%。
