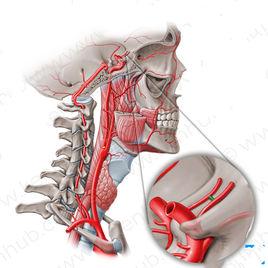
解剖結構
1、前交通動脈位於視交叉前下方,是連於兩側大小不等的大腦前動脈A1段的短乾。其變異較多,按形態可分為簡單型和複雜型,前者為單一連線於雙側大腦前動脈,約占45%~80%,後者有兩支、三支、Y型、O型、網狀型、成窗等多種形狀。少部分人雙側大腦前動脈融合而前交通動脈缺如,約4.5%。
2、前交通動脈位於視交叉上方,鄰近終板。多數前交通動脈位於終板前方或前上方,終板池內尚有纖細的小梁纖維連於前交通動脈和終板之間。所以,臨床過程中首先應小心銳性分離粘連,然後將前交通動脈推向後上方,注意保護其內的下丘腦穿動脈,直至滿意暴露終板。對於前交通動脈成雙支、三支或網狀的形狀時,可限制經終板入路。前交通動脈下丘腦穿動脈常起於前交通動脈的上、後、下壁。有研究者根據穿通支血管的分布區域將其劃分為3類:①胼下支:起於前交通動脈的後上壁,較其它穿支為粗大,為前交通動脈最為重要的穿支,發出分支至下丘腦區,供血範圍涉及終板、下丘腦前部、前連合、扣帶前回、胼胝體的嘴和膝。②下丘腦支:多起於前交通動脈的後下面,供應下丘腦區,與胼下支有吻合。③視交叉支:出現率較低,供應視交叉前面及視神經背側。有研究者認為有95%的穿支自前交通動脈發出後,並未經終板到達三腦室前壁,而是直接進入下丘腦及視交叉區。
相關疾病與治療:
1、前交通動脈是顱內動脈瘤發生的常見部位,其動脈瘤發生率約占顱內動脈瘤發生率的30%。因為前交通動脈在正常人體解剖中就存在較多的變異,加之該部位的動脈瘤生長位置多變,周圍組織解剖結構較複雜,為神經外科臨床手術治療該部位動脈瘤帶來了很多困難。
2、外科手術治療:對於前交通動脈動脈瘤要根據具體情況採取不同的治療措施,外科手術夾閉術是治療前交通動脈瘤的重要手段。有研究者認為,前交通動脈瘤的外科治療主要依靠動脈瘤的形態和生長方向,瘤體向前方生長的應行手術夾閉治療;瘤體向後方生長的行血管內治療。
通過手術發現前交通動脈瘤瘤體向前方生長的較易暴露,特別是瘤體指向前下方,並且從正位片觀察到動脈瘤向載瘤動脈對側生長者,術中無需過多牽拉額葉,即可顯露動脈瘤及瘤頸,並且對載瘤動脈及對側大腦前動脈A1、A2段的暴露較為容易;此型動脈瘤常向前下生長,壓迫視神經,分離時應避免損傷視神經及其供血動脈。如壓迫視神經嚴重,應於夾閉動脈瘤後,再將動脈瘤瘤體切除,進行視神經減壓。此型動脈瘤手術療效好,
向前上方生長的前交通動脈瘤,在翼點入路時,對動脈瘤暴露不夠理想,有時需切除小部分額葉直回來暴露動脈瘤,此型動脈瘤對側大腦前動脈A2段顯露欠佳,且易損傷對側的Heubner動脈,並且在夾閉動脈瘤時可能造成對側大腦前動脈A2段狹窄,所以在夾閉動脈瘤後應探察對側大腦前動脈A2段的情況,如有狹窄,應調整動脈瘤夾。於術中應注意切除額葉直回的範圍不要超過1.5cm,儘量減少對側大腦前動脈A2段的分離,防止血管痙攣的發生,夾閉動脈瘤時應注意避免對側大腦前動脈A2段的副損傷。
採用改良翼點入路動脈瘤夾閉術。全麻成功後,放置腰大池引流,常規開顱,打開硬腦膜,沿各腦池放液;待腦組織塌陷滿意後,沿頸內動脈尋找同側大腦前動脈A1段、前交通動脈、對側大腦前動脈A1段及雙側大腦前動脈A2段,保護回返動脈,顯露動脈瘤,分離動脈瘤頸,如動脈瘤體指向前上方,難於直接暴露動脈瘤,有時需切除一小部分額葉直回(直徑在1cm左右),選擇合適的動脈瘤夾夾閉動脈瘤。
注意
在行前交通動脈瘤破裂夾閉術時,應注意對前交通動脈的穿支進行仔細辨認,力求保留諸如胼下支這樣的重要結構;而下丘腦支損傷,同樣可能出現水電解質紊亂、高熱、認知障礙及長期昏迷等症狀,應注意辨別和保護。對於自前交通動脈至視交叉表面的小穿支視交叉上動脈,因為這些小穿支與垂體上動脈的視交叉支有豐富的血管吻合,必要時加以切斷,術後一般不會產生嚴重的臨床症狀;但是在前交通動脈瘤破裂後,其供血血管痙攣導致缺血,若在手術中不注意保護視交叉上動脈,也可能會造成視力下降和視野缺損。