流行病學
萊姆病主要傳染媒介是細小硬蜱屬蜱類。疾病分布與蜱類的分布有關。隨著對該病的深入認識,世界各地陸續有更多的病例報導。在中國,1986年首次在黑龍江省海林縣發現此病,隨後證實全國許多省市、自治區都存在著該病或有流行。該病多發生於夏季,春秋季較少,冬季罕見。中國傳染萊姆病性鞏膜炎的為全溝硬蜱(Ixodes persulcatus)。人被帶伯疏螺鏇體的蜱叮咬而感染,僅約31%的人可記得叮咬史。
病因
 硬蜱
硬蜱發病機制
蜱體內很容易找到伯疏螺鏇體,人體內尋找卻很困難,部分原因是後者的組織及體液內病原體相對較少之故伯疏螺鏇體的可能致病過程是以蜱為媒介通過叮咬人的皮膚而感染。經過3~32天的潛伏期後伯疏螺鏇體向外移動至皮膚,形成慢性遊走性紅斑(erythema chronicum migrans,ECM),以後蔓延至淋巴(局部淋巴結病),或進入血液中播散至身體各臟器內(中樞神經系統、關節、心、肝、脾及眼球),或其他部位如皮膚等母嬰傳播極其罕見。雖然萊姆病晚期極難找到伯疏螺鏇體,但在萊姆病的過程中,肝臟記憶體在的伯疏螺鏇體可能持續起致病作用。
萊姆病的發生與特異性免疫異常有關。發病早期幾乎全部病例均有循環免疫複合物(CIC)存在的證據。血清學IgM的連續檢測是病變活動的惟一且最有幫助的實驗室診斷依據。在某些病例中,原發播散性免疫介導的炎性病變可以局限,亦可在全身組織尤其是關節中傳播。
除了與伯疏螺鏇體特異分離株的致病性有關的諸因素外,免疫遺傳學的組成在決定感染者是否有能力清除自身伯疏螺鏇體方面也起重要作用。
臨床表現
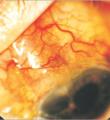 萊姆病性鞏膜炎
萊姆病性鞏膜炎(1)一期:被蜱叮咬後1個月內出現伴有臨床表現的、特徵性的皮膚ECM,故而萊姆病又名慢性遊走性紅斑。以紅色斑疹或丘疹始於攜帶伯疏螺鏇體的蜱叮咬處,持續較長時間。當充血區擴大至1.5cm左右時,部分中間區帶清晰可見。病變外緣呈紅色,中心部偶呈紅色且質地堅硬,甚至形成皰疹或壞死。早期其他的表現具有典型的間歇性或可變性,對萊姆病的早期診斷非常重要。
(2)二期:開始叮咬後的數周~數月,特徵性表現為神經系統症狀(腦膜炎、面癱、周圍神經根炎)和心臟疾病(心肌梗死、心肌炎房顫、陣發性房室傳導阻滯等)。
(3)三期:叮咬2年後出現的特徵性表現為關節炎,神經系統表現(神經精神病疲勞綜合徵、痴呆、脊髓炎、精神障礙、共濟失調等)。
2.眼部表現 可出現於萊姆病的各期,但常見於後2期。包括動眼神經、展神經、面神經麻痹,視神經病變(視神經炎和視神經周圍炎、視盤水腫、缺血性視神經病變)、視網膜病變(視網膜出血、滲出性視網膜脫離、黃斑囊樣水腫)等。
鞏膜炎和鞏膜外層炎可能與伯疏螺鏇體直接侵犯或其代謝產物的免疫反應有關。可以表現為復發性瀰漫性前鞏膜炎、視盤水腫及黃斑囊樣水腫等。鞏膜外層炎在萊姆病的其他眼部疾病如泡性結膜炎基質性角膜炎後發生,可能提示萊姆病未經治療的復發感染。
併發症
眼部併發症包括葡萄膜炎、眼內炎、角膜炎、結膜炎、瞼腺炎、鞏膜炎或鞏膜外層炎角膜炎表現為基質混濁,角膜表面白斑或邊緣性潰瘍。
診斷
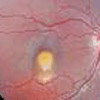 萊姆病性鞏膜炎
萊姆病性鞏膜炎鑑別診斷
梅毒和萊姆病所引起的鞏膜炎或鞏膜外層炎有許多相似之處,二者的鑑別尤其重要梅毒性葡萄膜炎在二期梅毒中約占4%但也可發生於不恰當治療的一期或三期的部分病人。梅毒患者的角膜炎及虹膜炎是最常見的表現。梅毒性角膜炎與萊姆病性角膜炎的最主要區別特徵在於梅毒性角膜炎早期有大量的新生血管形成,而且萊姆病患者不會出現VDRL陽性的實驗結果。
ECM是萊姆病獨特的早期病損。典型的ECM出現時,幾乎無其他病變能與之混淆。但有些病例並未發現有ECM出現,而另一些患者ECM外觀並非完全具備特徵性。繼發性病損為多形性紅斑但水皰黏膜病變及手掌與足底受累不是萊姆病的特徵性表現。面頰部皮疹提示可能為系統性紅斑狼瘡,還可能為蕁麻疹樣皮疹、血清病等。
早期流感樣症狀有可能被誤診,尤其是無ECM,未被查到或此紅斑不是最早出現的體徵時。劇烈頭痛與頸項強直可能為無菌性腦膜炎、腹部病變綜合徵、全身觸痛性淋巴結病及感染性單核細胞增多症等。
晚期萊姆病酷似其他免疫介導疾病與風濕熱一樣萊姆病可伴有咽痛,繼之發生遊走性多關節炎及心臟炎,但無心臟瓣膜受累的證據,也無先前鏈球菌感染史局部面肌麻痹酷似其他原因所致的Bell麻痹兒童萊姆病性鞏膜炎伴關節炎者,其表現與無關節形態改變的青少年類風濕性關節炎無異,惟一不同的是前者不發生前葡萄膜炎。
檢查
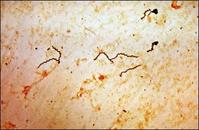 梅毒螺鏇體病理圖
梅毒螺鏇體病理圖其它輔助檢查
眼底螢光血管造影(FFA)以及視網膜功能性檢查如視網膜電圖(ERG)、視覺誘發電位(VEP)等可以確定視網膜形態和功能的變化,明確其病變程度。
治療
治療萊姆病性鞏膜炎或鞏膜外層炎的主要目的是根除致病的伯疏螺鏇體。與其他螺鏇體病一樣,早期萊姆病對抗生素療效最佳由於難以確定病原體是否被消滅在治療很長時間內,一些症狀仍持續存在抗生素治療何時停止,尚難定論。此處提出的治療方案是指導原則,隨著時間的推移和研究的深入,無疑會有更精確、更有效的改進。
一期萊姆病,成人可用多西環素(doxycycline)100mg,2次/d或阿莫西林(amoxicillin)500mg,3次/d或紅黴素250mg,4次/d共10~21天兒童酌減。二三期萊姆病青黴素2400萬U/d,分4次靜脈注射,或頭孢曲松2.0g2次/d靜脈注射,共21天兒童治療青黴素25萬U/kg,4次/d靜脈注射,或頭孢曲松100m/kg,2次/d,靜脈注射,共21天。
萊姆病血清抗體測定陽性無特殊症狀,可口服多西環素100mg,2次/d,4~6周或口服四環素500mg4次/d,4~6周兒童青黴素V鉀片50mg/kg分4次口服,或阿莫西林125~250mg,3次/d口服,或鏈黴素40mg/kg分4次口服,每種治療3~4周。
糖皮質激素不宜全身套用,因其可加重螺鏇體感染。但可以在嚴密監控下局部套用,減少局部併發症的出現。需緩慢減量。
