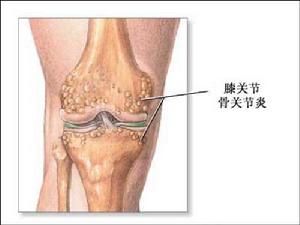
簡介
膝骨關節炎又稱退行性膝關節炎、變形性膝關節炎,是疼痛科最常見的膝痛症。根據其病因的不同,可將膝骨關節炎分為原發性和繼發性兩種。原發性者其原因不明,繼發性者則有明確的病因,膝關節損傷只是該病的一個繼發表現而已。
病因和誘發因素
病因
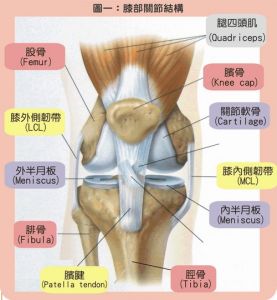 膝部關節結構
膝部關節結構原發性膝骨關節炎的發病原因目前尚不清,可能為多因素作用的結果。
1.年齡臨床發現,本病的發生率隨年齡的增長而上升,特別是到中老年期,患病率明顯升高。可能與下列因素有關:
(1)中年以後神經-肌肉功能逐漸減退,由於運動不協調而導致關節損傷。
(2)隨著年齡的增長,骨中無機鹽的含量進行性增高,導致骨的彈性和韌性減低。同時供應關節的血流量減少,關節軟骨因營養減少而變薄、基質減少、纖維化,使關節內負重分布發生改變,關節面及關節軟骨易受損傷。
(3)絕經前後的婦女,由於雌激素失衡而使骨質丟失增加,發生骨質疏鬆。
2.損傷和過度使用是較為公認的原因之一。
3.肥胖國外有人統計發現,37歲時超過標準體重20%的男性,其患原發性膝骨關節炎的危險性較標準體重者高1.5倍,而女性肥胖者患病的危險性較標準體重者高2.1倍。也可能與關節負重增大和肥胖引起的姿勢、步態、運動習慣等有關。
4.遺傳許多繼發性膝骨關節炎有明顯的遺傳傾向。
5.其他如關節軟骨基質的改變、骨內壓升高等。
誘發因素
下面幾種因素可能對促進膝關節的退行性變具有一定的作用。
1.炎症過程如類風濕疾病,關節周圍和滑膜組織的炎症可侵蝕破壞關節軟骨。
2.代謝性疾患例如痛風性尿酸鹽沉澱,黑尿酸尿性褐黃病的色素沉澱,蓄積於關節軟骨,使關節軟骨性質改變而發生破壞。血色素沉著病與其作用類似。
3.生物力學因素如關節畸形(例如膝外翻或膝內翻),使關節增加的負荷不平衡,一側分布大,最後軟骨破壞。身體的異常作用力亦可引起關節的內部紊亂。如採用構想的關節一瞬間的力傳導中心的方法測定關節作用力的方向和速度。通過關節表面的任何一點與一瞬間關節作用力傳導中心的連線,垂直於作用面,即可發現關節正常和異常情況下的不同。
在正常情況下,接觸關節面的作用力速度和方向與關節面平行,內側半月板撕裂的患者,其產生為一瞬間力傳導中心,由於關節扭動偏移以致膝伸展時,關節作用力速度方向有由股骨傳到脛骨的傾向。這種巨大的接觸作用力造成了半月板撕裂,其後產生了關節退行性變疾病。
關節面的相對擠壓可造成關節軟骨營養障礙,導致軟骨細胞壞死。繼之發生基質蛋白(PG)多糖的消耗,於是關節軟骨經不住關節往返運動的壓力和剪力,從而發生退行性改變。膝部長期受屈曲作用力固定的一些實驗動物,關節面不相接觸的部分,關節軟骨和滑膜之間可發生粘連。可能由於軟骨營養障礙,所以粘連下面的軟骨發生退行性改變。
4.激素的作用肢端肥大症(acromegaly)患者的關節軟骨改變明顯。生長激素(samototrophin)可刺激軟骨細胞,加速和增強軟骨細胞的代謝活動。當動物老化時,生長激素缺乏明顯,可造成軟骨細胞退行性變,軟骨細胞代謝降低。在糖尿病患者,由於軟骨細胞進行性異常,所以極易患骨性關節炎。
5.化學性損傷全身或局部使用化學藥物,傷害了軟骨細胞的生命力和代謝活動性。如關節內注射糖皮質激素,使其合成活動明顯降低,持續時間從數小時至1周或更長時間。當全身使用糖皮質激素和免疫抑制劑時,同樣可引起合成代謝降低,PG(糖蛋白)喪失。組織學改變稱為局灶性軟骨軟化或早期骨性關節炎。關節內注射鹼性藥物(如氮芥或噻替哌)同樣可損傷關節軟骨。
6.反覆的關節內出血在凝血因子存在缺陷的患者,關節內反覆出血可導致關節軟骨以及軟骨下骨結構的嚴重損害。在軟骨基質內的離子色素可改變軟骨的理化性質,或軟骨細胞吞噬了大量的離子色素在胞漿內,可引起溶酶體釋放降解酶。出現糖蛋白(PG)濃度降低,軟骨細胞的合成活動減少。1次或偶然的關節內出血,可不出現嚴重問題。
臨床表現
膝骨關節炎是疼痛門診的常見病,患者主要表現為關節疼痛、絞鎖、功能障礙。關節疼痛在早期可僅表現活動時隱痛,隨著患者病情的發展,疼痛逐漸加重,性質改變為脹痛,在上下樓、下蹲、起立時明顯,嚴重時在靜止狀態也可有疼痛發作。有的表現為在行走過程關節腔內礫軋音、關節打空、絞索。有的表現為關節僵直。嚴重的膝骨關節炎患者還可伴有關節腫脹、周圍水腫、肌肉萎縮等。
查體膝關節周圍可有壓痛點、水腫,有關節積液時浮髕征可陽性。膝關節X線片檢查可見骨贅形成、關節間隙變窄、骨質疏鬆、髕下脂肪墊消失等。
診斷
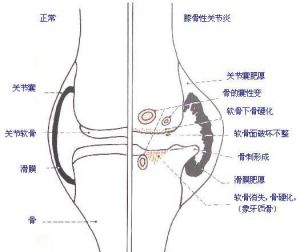 膝骨關節炎
膝骨關節炎一般根據患者的臨床症狀、體徵及膝關節改變不難對膝骨關節炎作出正確診斷。下面將膝骨關節炎的國際診斷標準和美國風濕病學會2001年制定的膝骨關節炎診斷標準介紹如下:
(一)膝骨關節炎的國際診斷標準
1.臨床診斷標準①前月大多數時間內有膝痛。②有骨摩擦音。③晨僵<30min。④年齡≥38歲。⑤膝檢查示骨性肥大。滿足①②③④或①②⑤或①④⑤者可診斷為膝骨關節炎。
2.臨床、實驗室和放射學診斷標準:①前月大多數時間內有膝痛。②X線片示關節邊緣有骨贅。③關節液檢查符合骨關節炎。④年齡≥40歲。⑤晨僵<30min。⑥關節活動時有骨響聲。滿足①②或①③⑤⑥或①④⑤⑥者可診斷為膝骨關節炎。
(二)美國風濕病學會2001年制定膝骨關節炎診斷標準
1.膝關節疼痛患者有下列7項中的3項①年齡≥50歲。②晨僵<30min。③關節活動時有骨響聲。④膝部檢查示骨性肥大。⑤有骨壓痛。⑥無明顯滑膜升溫。⑦放射學檢查有骨贅形成。
2.膝關節疼痛患者有下列9項中的5項①年齡≥50歲。②晨僵<30min。③關節活動時有骨響聲。④膝檢查示骨性肥大。⑤有骨壓痛。⑥無明顯滑膜升溫。⑦ESR<40mm/h。⑧類風濕因子(RF)<1:40。⑨滑膜液有骨關節炎徵象。
治療
膝骨關節炎的治療目的主要在於疾病教育,緩解疼痛,預防及延緩關節組織結構改變,恢復其正常功能。
(一)一般治療
1.疾病教育 膝骨關節炎多由退行性變引起,一般患者預後良好。在解除患者思想顧慮的同時,應對患者進行必要的生活指導。使其認識到控制飲食、減輕體重、注意補充維生素、礦物質(包括鈣劑)、堅持適度的功能鍛鍊是非常重要的。另外,還要注意選用合適的鞋與鞋墊,以及拐杖與護膝。同時,在日常生活中注意自我保護,避免過勞過累和著涼。
2.體療肌肉協調運動和肌力增強可有效減輕關節疼痛症狀。為增強關節周圍的肌肉力量和耐力、保持和增強關節活動的範圍、提高患者日常生活的能力,進行適當的體育鍛鍊是非常有益的。有氧操及股四頭肌強化訓練在緩解疼痛及功能改善方面有明顯的效果。
(1)股四頭肌強化訓練:方法為:患者取坐位,將小腿下垂,在踝關節處掛一個2~3kg的重物,有意識地使股四頭肌收縮,作膝關節伸屈運動。股四頭肌收縮鍛鍊可以增加股四頭肌的收縮力、促進膝關節周圍血液循環、防止局部肌肉萎縮和減少骨鈣的丟失。
(2)肌肉等長運動,可增強肌力,每日鍛鍊4次左右。
對進行體療的患者,如在運動中出現肢體疼痛或運動後疼痛持續15min以上,應適當減少鍛鍊的強度和次數,在患者逐漸適應後再增加。
3.食療多食含鈣量豐富的食物,如牛奶、豆製品、海產品和綠色蔬菜等,對補充正常人體所需的鈣,減少體鈣丟失,特別是預防婦女絕經期前後骨鈣流失有積極的作用。
(二)藥物療法
1.非甾類抗炎藥(NSAIDs)目前NSAIDs仍是治療膝骨關節炎患者疼痛的基礎藥物。近年來,新開發的環氧化酶-2(COX-2)特異性抑制劑如:塞來昔布、羅非昔布,其治療效果與傳統NSAIDs相當,而副作明顯減少。長期服用對乙醯氨基酚(撲熱息痛)的安全性明顯高於其他傳統的NSAIDs,已被歐洲專家組推薦為口服鎮痛藥的首選,尤其適宜老年人使用,但需注意防止其對肝臟的損害作用。
2.鎮痛劑、阿片類藥物①安必丁(雙醋瑞因):優點是可與NSAIDs合用。據報導,該藥可促進軟骨修復。②曲馬朵:屬弱效阿片類鎮痛藥,對不宜使用NSAIDs的患者可選擇。③鹽酸羥考酮控釋片(奧施康定,Oxycontin):是強效阿片類藥物,屬純阿片受體激動劑,鎮痛作用無封頂效應。
3.硫酸氨基葡萄糖(glucosaminesulfate,GS):是軟骨細胞生物代謝所必需的生理物質,軟骨細胞利用GS合成大分子黏多糖,構成軟骨基質重要的組成部分,與Ⅱ型膠原纖維一起維持軟骨的形態和功能。GS的鎮痛作用與布洛芬相當。
4.鈣製劑和維生素D可預防骨丟失和骨質疏鬆,延緩骨關節炎的發展,提高患者的生活質量。較常用的有鈣爾奇-D、α-D3、葡萄糖酸鈣、健骨鈣等。
5.精神類藥物可改善患者的抑鬱和焦慮等精神改變,長期套用抗憂鬱類藥物不僅可緩解因慢性疼痛導致的憂鬱狀態,還可增加中樞神經的下行性疼痛抑制系統功能。常用的有阿米替林、多塞平、地西泮等。
(三)神經阻滯療法
神經阻滯療法是目前治療膝骨關節炎的一種較好的方法,其治療效果確切。同時對髖、踝關節源性膝痛症還具有鑑別診斷的意義。
1.關節腔內注射向關節腔內注入局部麻醉藥物,可以通過疼痛緩解的程度來判斷引起疼痛的原因是關節腔內的,還是關節腔外的。
以前有人將局部麻醉藥、糖皮質激素混合液注入到關節腔內。其藥物配方為0.5%利多卡因或0.25%布比卡因、地塞米松5mg的混合液5~10ml。每周注射1次,3~5次為1個療程,一般1個療程即可見效。但因糖皮質激素可增加局部感染的機會,故目前已不常用。
目前國內外較公認、有效的方法是將透明質酸鈉直接注入關節腔內,常用劑量為透明質酸鈉20mg,每周1次,5次為1個療程。其作用機制可能與下列因素有關:①抑制炎症介質(如細胞因子、前列腺素)。②刺激軟骨基質和內源性透明質酸的生成。③抑制軟骨降解。④直接保護感受傷害的神經末梢。⑤潤滑和彈性作用,可緩解組織間的應力,保護關節軟骨,促進關節軟骨的癒合與再生。
進行關節腔內注射時應嚴格無菌操作規程,因為一旦發生膝關節腔內感染,後果可相當嚴重。同時操作要輕柔,以避免損傷關節軟骨。
2.局部痛點阻滯在有自覺痛或壓痛的膝關節周圍肌腱、韌帶附著處進行逐一阻滯,每點2~3ml。常用方法有:①每點注射0.25%~0.5%利多卡因、維生素B12、當歸液2ml的混合液2~3ml。②得寶松7mg(或阿沙吉爾0.9)、0.5%~1%利多卡因、維生素B120.5mg混合液,每點注射2~3ml。
3.關節腔沖洗適用於關節腔內有積液的患者。方法為:經關節腔穿刺抽出關節積液後,用相當於體溫的生理鹽水50ml,反覆快速注入和抽吸。每周1次,連續2~5次即可明顯減輕疼痛症狀。
4.枝川注射療法膝部枝川療法的操作方法同局部痛點阻滯。
(四)物理治療
較常用的物理治療方法有TEHNS、針灸、按摩等。
(五)手術治療
適用於長期經保守治療無效、頑固性疼痛伴失能以及X線示有膝關節嚴重破壞的患者。常見的手術方式有關節置換術、切骨術、關節鏡清除游離體、自體軟骨細胞種植術(ACI)等。
(六)代替醫療
食品療法當中,從80年代開始有一個備受矚目的嘗試,那就是純天然鋸峰齒鮫軟骨粉。使用一定量的高質量的純天然鋸峰齒鮫軟骨粉之後,可以實現人體軟骨的再生,包括腰椎纖維環軟骨,這一點已經在臨床上獲得驗證。這種嘗試從美國開始,逐漸在歐洲日本等先進國家中普及,現在,歐洲一些國家,已把純天然鋸峰齒鮫軟骨粉萃取物認定為藥品,日本也選定了專門企業提供臨床之用。
治療誤區
誤區一將膝骨關節炎等同於骨質疏鬆
膝骨關節炎主要是軟骨退化、磨損;骨質疏鬆是由於骨的有機成分和礦物質減少造成的骨質減少,常由缺鈣或缺乏維生素D引起。
誤區二沒有接受或進行規範治療
不少中老年人,膝骨關節炎是年年治,年年發,就像一個摘不掉的“緊箍咒”。其實,之所以存在久治不愈的情況,很重要的一個原因就在於沒有接受或進行規範化的治療。
誤區三未能儘早發現與就診
身體某個或某些關節開始運轉不自如,時常感覺手腳僵硬或久坐後突然感到有些關節像“上了鎖”一樣動彈不得,或關節活動時骨頭互相觸碰發出咔嚓的聲音時,很多人沒有想到可能患上了膝骨關節炎,未及時就診。
誤區四年輕人不會得膝骨關節炎
由關節外傷、關節過度使用引起的繼發性膝骨關節炎往往與年齡無關。近年來有車一族、運動愛好者等中青年膝骨關節炎有明顯上升趨勢。
誤區五膝骨關節炎是小病
不少患者認為膝骨關節炎是小病,沒有接受有效治療,關節病損必然越來越嚴重,最後可致殘。
誤區六依賴口服苭忽視副作用
由於多數患者年齡較大,對這類苭物的副反應大,如胃腸道反應、腎毒性、血象改變等。目前,沒有一種苭物能夠逆轉膝骨關節炎患者的病理改變。
誤區七不疼就是“治癒”
很多膝骨關節炎患者經治療後,尤其關節注射後“不疼”了就以為達到治療目的。但這並不意味著已經治癒,只要關節軟骨還沒有恢復正常,疼痛隨時會再次出現。並且反覆發作,病情將進一步惡化。
誤區八輕視微創與輔助治療
對早前的膝骨關節炎患者,可以實行保守治療,如牽引、針灸、苭物、按摩等;對於中晚期患者及保守治療無效的,可以考慮行微創治療或套用軟骨保護劑改善病情;真正需要開刀換關節的是極少數。
誤區九忽視體重對膝骨關節炎的影響
超重的人更易患膝骨關節炎,因為超重增加了承重關節的負荷,促進軟骨破壞,而且肥胖可通過代謝過程的中間產物誘發膝骨關節炎。
誤區十缺少對關節的保護
平時不注意自我保護,如經常蹲下或跪下取物、坐矮凳子、睡低床等,這會增加關節的摩擦和負重。錯誤鍛鍊也可加劇關節炎,如膝骨關節炎患者喜歡用打太極、爬山等運動來鍛鍊關節,這些都會使關節磨損更厲害。