流行病學
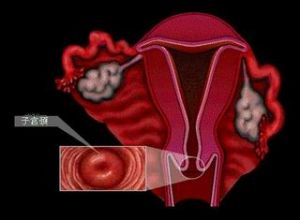
 卵巢無性細胞瘤
卵巢無性細胞瘤卵巢無性細胞瘤是一種較為少見的腫瘤,多發生在10~30歲的青少年和年輕婦女,患者最小12歲,最大31歲,平均年齡21歲。占卵巢惡性腫瘤的2%~4%。卵巢無性細胞瘤在卵巢惡性生殖細胞瘤中所占的比例國內與國外的報導有一些區別國外一般認為無性細胞瘤是其中最常見的一種而國內統計的數字無性細胞瘤僅占20%北京協和醫院166例惡性生殖細胞瘤中有無性細胞瘤18例僅占11%。
病因
卵巢無性細胞瘤來源於尚未分化以前的原始生殖細胞,故名無性細胞瘤。
臨床表現
盆腔包塊是最常見的症狀常伴有腹脹感,有時腫瘤扭轉破裂出血可有急性腹痛。腹水較為少見由於腫瘤生長較快故病程較短。大多數病人的月經及生育功能正常,僅在極少數表現兩性畸形的患者中有原發性無月經症狀或第二性徵發育差陰蒂大多毛等男性特徵北京協和醫院的18例無性細胞瘤患者中,有3例是XY核型的性腺發育不全兩性畸形。
檢查
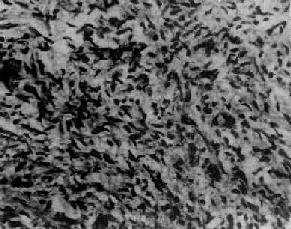
1.組織病理學檢查
(1)大體為表面光滑的實性結節。切面呈灰粉或淺棕色,腫瘤較大者可有出血、壞死灶;出現成片的出血、壞死或囊性區:可能合併絨癌或卵黃囊瘤,出現灶性鈣化,可能合併性母細胞癌。
(2)鏡下特點:生殖細胞巢,纖維間隔,淋巴細胞浸潤。瘤組織由成片、島狀或梁索狀分布的圓形或多角形大細胞構成,細胞直徑15~25µm,界限清楚。細胞核大而圓,核膜清楚,呈空泡狀,核仁明顯,核分裂象易見,嗜酸性。分化差的腫瘤細胞異型性明顯。間質由纖維結締組織和淋巴細胞構成,偶爾由具生髮中心的淋巴濾泡形成。有時觀察到由組織細胞和多核巨細胞構成的肉芽腫樣結節。
2.組織化學
PAS和鹼性磷酸酶呈陽性反應。免疫組織化學染色細胞角蛋白呈陰性。胎盤鹼性磷酸酶呈陽性。
3.內分泌
無性細胞瘤可含小量合體滋養細胞,其絨毛膜促性腺激素(HCG)免疫反應陽性,甚至血HCG水平上升和殘留的卵巢間質黃素化。
4.其他
腫瘤標記物檢查、B超、CT、腹腔鏡檢查。
診斷
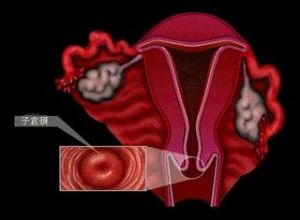
 卵巢無性細胞瘤
卵巢無性細胞瘤對年輕患者卵巢瘤的性質,應首先考慮生殖細胞腫瘤有關生殖細胞腫瘤的類型血清腫瘤標誌物可有助於鑑別如果血清AFP及HCG均陰性,包塊雖增長快、病程短,但又並非很惡性的表現、又沒有很明顯的腹水一般健康情況好,可以多考慮無性細胞瘤的診斷無性細胞瘤的血清LDH有升高現象Casey曾報導9例卵巢無性細胞瘤其中8例術前血清LDH均有升高為248~3245U/L(正常值100~180U/L)因無性細胞瘤腹膜後淋巴結轉移多見可作B超或CT觀察淋巴結情況。
診斷方面尚應注意是否存在下列兩種情況:
1.混合型無性細胞瘤 無性細胞瘤內常混合存在其他類型的惡性生殖細胞腫瘤如未成熟畸胎瘤、胚胎癌或絨癌等北京協和醫院35例無性細胞瘤中,單純型18例混合型17例幾乎各占半數。混合型中有些是以無性細胞瘤為主其中混有少量或極少量其他成分。有些則以其他類型惡性生殖細胞瘤為主,僅含有少量無性細胞瘤成分。血清腫瘤標誌物AFP及HCG檢測,對混合類型的診斷很有幫助,若陽性則應考慮混合型的可能。病理標本應多作切片進行全面的病理取材也是重要的診斷步驟。Fox組中有1例無性細胞瘤曾作40個蠟塊檢查其中僅有1塊可見到畸胎瘤成分Abell組中,1例原發性腫瘤的19個蠟塊檢查,全部表現為無性細胞瘤,而腹腔內轉移灶的切片內有卵黃囊瘤及畸胎瘤北京協和醫院有2例第1次手術切除的標本為無性細胞瘤,腫瘤復發後再次手術病理檢查結果為無性細胞瘤及卵黃囊瘤。可見如果取材不全面則不能發現同時存在的其他腫瘤成分。
2.兩性畸形 如果有原發性閉經、第二性徵差或甚至有男性化體徵,應注意兩性畸形的可能而進行下列檢查:①取口腔黏膜細胞找染色質;②作血細胞培養,檢查性染色體的類型;③內分泌測定如陰道細胞學檢查血LH、睪酮尿17-羥、17-酮等;④仔細檢查腫瘤側性腺及對側性腺的組織學形態。
:
混合型腫瘤所含的卵黃囊瘤未成熟畸胎瘤及絨癌其惡性程度遠遠超過無性細胞瘤。如果不予以鑑別,就不能對其預後做出正確估計必將妨礙正確總結無性細胞瘤的特點和發展規律在治療方面混合型亦有所區別。無性細胞瘤是放射治療高度敏感的腫瘤放射對晚期或復發性無性細胞瘤非常有效,而其他類型的惡性生殖細胞瘤效果很差。故明確腫瘤類型的性質,更有利於選用正確的治療方案。
治療
 卵巢無性細胞瘤
卵巢無性細胞瘤1.手術治療
(1)單側附屬檔案切除:大多數卵巢無性細胞瘤患者的年齡為10~30歲,平均21歲。因此手術範圍的選擇應儘可能保留生理及生育功能作單側附屬檔案切除單側附屬檔案切除組的預後並不比廣泛手術組差。
在下列情況下,對保守手術治療需要慎重考慮後酌情決定或是不考慮單側附屬檔案切除。
①患者為XY核型的兩性畸形:為防止對側發育不良的性腺再發腫瘤應作雙側性腺切除。
②腫瘤已屬晚期:當盆腔內種植轉移瘤已侵入對側卵巢,則不考慮單側附屬檔案切除。若腫瘤雖已有腹主動脈淋巴結及盆腔淋巴結或其他部位廣泛轉移但並未累及對側卵巢及子宮也可選用單側附屬檔案切除。
③雙側性腫瘤:無性細胞瘤大多數為單側僅10%~20%為雙側而這些雙側性腫瘤中有一部分大體外觀為單側腫瘤只是通過切開對側探查時才發現對側卵巢有極小的腫瘤。由於無性細胞瘤屬於惡性腫瘤既然已是雙側性就應選擇雙側附屬檔案及子宮切除。但是近年來的研究發現,化療對無性細胞瘤有奇效有學者報導2例卵巢無性細胞瘤腹主動脈淋巴結復發轉移化療後行二次剖腹探查手術見轉移瘤已消失,僅剩下纖維組織及小塊壞死區。Schwarta(1992)組有4例雙側性腫瘤但僅切除一側卵巢手術後化療,其中3例效果很滿意,並保留了生育功能另一例在手術後33個月正當妊娠期發現對側卵巢無性細胞瘤作者報導時妊娠已33周Hudson(1995)報導1例雙側卵巢無性細胞瘤Ⅲ期,治療後成功受孕北京協和醫院曾收治1例復發性無性細胞瘤,在外院初治手術時見對側卵巢外觀正常隨作單側附屬檔案切除手術後很快懷孕術後1年足月分娩一女孩產後1年又因對側卵巢無性細胞瘤及盆腔內轉移,來北京協和醫院手術並在手術後放療。迄今存活已19年。推測此例初次手術時對側卵巢很可能已有小型腫瘤因此在個別情況下,如若對側卵巢瘤很小,且患者切盼生育對本瘤的預後有所了解、能做到按醫囑嚴密隨診觀察,也可以考慮單側附屬檔案切除。
(2)淋巴結清掃手術:對於卵巢無性細胞瘤是否需作淋巴結清掃手術意見有分歧贊成作清掃手術者是因為無性細胞瘤的轉移發生率高;而不贊成手術者是由於腫瘤對化療的高度敏感性既然單純化療對轉移性無性細胞瘤的療效很好則不必對可能並無轉移或僅有小型轉移的淋巴結行清掃手術我們傾向於後者的意見。不過對於手術時探查發現有增大的淋巴結也可考慮選擇性手術切除。
(3)二次全面病理分期的手術:有些患者在外院初次手術時,僅作患側附屬檔案切除,未行全面病理分期的詳細探查在沒有發現腫瘤對化療的高度敏感性以前,對這種病例往往再行二次全面病理分期及淋巴結清掃手術。現今既知順鉑聯合化療對無性細胞瘤有奇效,則可通過一系列輔助檢查包括CTB超血清腫瘤標誌物等,全面了解情況後考慮正規而有效的化療不必再行分期探查手術。
(4)復發性腫瘤的手術治療:腫瘤復發部位如果在盆腔,仍可以再次手術切除北京協和醫院有2例盆腔廣泛性復發,粘連極重,其中1例已浸潤直腸達黏膜層。但經再次手術和術後輔以放療化療,效果很好此2例隨診已經各有17年及19年健康情況好如盆腔無復發僅有遠處轉移如肺及縱隔等部位,因放療效果很好可不考慮手術治療。
2.放射治療 無性細胞瘤是一種對放射線高度敏感及放療可治癒的腫瘤手術後加放療可使存活率達到100%。但由於無性細胞瘤多數為年輕患者盆腔部放療將影響生理及生育功能,因此其治療上的作用受到了一定的局限但在下列情況下放射治療仍具有重要價值:
(1)患者已有小孩而腫瘤又為晚期轉移或復發瘤較多可在手術後輔以放療
(2)遠處轉移復發:放療對於遠處轉移或復發瘤的效果早已為不少臨床實踐所證實。Mahammad組病例中有2例廣泛復發者,1例肺轉移1例肝實質內大塊轉移皆經放療後痊癒北京協和醫院有1例左卵巢無性細胞瘤有腹主動脈淋巴結轉移,手術切除左側附屬檔案。手術後盆腔及腹主動脈區放療治療後2年縱隔及雙肺門有大塊轉移瘤,作胸部放射治療及口服沙可來新(溶肉瘤素)化療胸部陰影消失,存活20年後死於胃印戒細胞癌。
(3)保留生育功能的放射治療:為避免放射治療對正常卵巢的破壞作用可在放射治療時復蓋對側卵巢部位,使其不受照射。Bjorkholm(1990)以此法治療30例患者16例以後受孕,所分娩的22個小孩中無一例畸形,有1例死產北京協和醫院也曾有2例以此法治療後妊娠,其中1例分娩的小孩隨診到20歲除有尿道下裂以外無其他畸形且智力正常。另1例分娩的小孩已有5歲未見明顯異常。這種復蓋對側卵巢的放療技術使卵巢所受到的放射量約相當於靶區所受照射量的3%~5%。我們認為既然現今已有充分的資料說明聯合化療對無性細胞瘤有奇效對於需要保留生育功能的患者仍以選用化療為宜。
3.化療 由於聯合化療用於無性細胞瘤而取得了一些很成功的經驗使化療有可能取代放療在無性細胞瘤的治療地位。Brewer(1999)報導了26例無性細胞瘤經過BEP聯合化療後96%獲得持續緩解。Gema(1992)報導了7例Ⅱ~Ⅳ期無性細胞瘤經聯合化療後完全緩解已達40~129個月並有Ⅲ期及Ⅳ期各1例患者未行手術切除,僅做活檢證實診斷後化療完成化療後行二次剖腹探查手術,見已無腫瘤跡象。Williams(1991)及Schwartz(1992)分別以聯合化療各治療26例及20例無性細胞瘤也獲奇效他們認為,無性細胞瘤可能比其他類型的惡性生殖細胞瘤對化療更為敏感。
聯合化療的套用藥物有VACPVB、BEP
由於卵巢無性細胞瘤對化療很敏感故可套用反應較輕的VAC也可用PVB或BEP但化療的療程數不必太多,可根據臨床分期手術後殘存瘤的多少等因素確定。
如果經過詳細探查包括淋巴結活檢或清掃術證實腫瘤屬臨床Ⅰa期則在手術後不一定附加化療Germa(1992)組3例Ⅰa期無性細胞瘤手術後未用化療,亦未接受放療經隨診25~66個月,情況很好但是因為無性細胞瘤的淋巴結轉移率高且小型淋巴結轉移常常在探查時被遺漏,因而亦有報導臨床Ⅰa期患者腫瘤復發率可達20%為此,Gershenson(1990)仍建議Ⅰa期患者手術後進行短期BEP化療(3個療程)。
對於卵巢無性細胞瘤的病情監測雖然目前尚未有較為特異的腫瘤標誌物用來了解病情狀態及化療效果,但血清LDH或NSE檢測對於卵巢無性細胞瘤的病情監測還是比較敏感的。