症狀
1.有眼球穿破傷或眼內異物史,或有內眼手術、角膜潰瘍、全身發熱敗血症等病史; 化膿性葡萄膜炎
化膿性葡萄膜炎2.有劇烈眼紅痛及眼部刺激症狀;
3.視力迅速減退,甚至光定位不確或光感消失;
4.眼瞼水腫、痙攣及睜開困難;
5.眼球混合充血、結膜水腫,有膿性分泌物;
6.前房積膿,角膜混濁;
7.玻璃體混濁、積膿,散瞳後呈黃白色;
8.眼壓低:眼壓就是眼球內部的壓力,簡稱為眼壓。它是眼內容物對眼球壁施加的均衡壓力。正常人的眼壓穩定在一定範圍內,以維持眼球的正常形態,同時保證了屈光間質發揮最大的
 化膿性葡萄膜炎症狀
化膿性葡萄膜炎症狀9.眼底一般窺不清。
治療
 化膿性葡萄膜炎治療
化膿性葡萄膜炎治療1.廣譜抗菌素全身及局部套用:廣譜抗菌生素是指抗菌譜比較寬的藥物,簡單說就是能夠抵抗大部分細菌的藥物,還有一種就是窄譜抗生素了,它是專門殺滅某一種或一類細菌的藥物。廣譜抗菌素主要是用在致病菌還未知,但需要殺菌的時候,當明確致病菌的時候,就要用窄譜抗生素特異性的殺菌了。抗生素使用過量都對機體不利的,應該在醫生指導下適量用藥,不能自己隨便吃的。
2.皮質類固醇:腎上腺皮質可分泌多種激素,按生理生化功能及分泌組織,可分做三類:①球狀帶分泌的鹽皮質激素(mineralocorticoide),主要是醛固酮(aldosterone)和脫氧皮質酮(deoxycorticosterone);②束狀帶分泌的糖皮質激素(glucocorticoide),主要有皮質醇(cortisol)及少量的皮質酮(corticosterone);③網狀帶分泌的性激素,如脫氫異雄酮(dehydroepiandrosterone)、雄烯二酮(androstenodione)及少量雌激素。
3.散瞳:散瞳驗光是在套用藥物使眼睛的睫狀肌完全麻痹,使之失去調節作用的情況下進行的驗光。
4.玻璃體切割術聯合玻璃體內藥物注射。
治療措施
1.抗生素全身套用:診斷一旦確立,應立即套用有效的抗生素,使眼內特別是玻璃體脈絡膜和視網膜達到應有的治療濃度,並且採用兩種以上抗生素,聯合套用,能提高抗炎效果。常用藥物有:青黴素、新青黴素Ⅱ、先峰黴素靜脈滴注或肌肉注射。慶大黴素,肌肉注射或靜脈滴注,每日1~2次。羧苄青黴素10~15g溶於300ml生理鹽水中,每日1次靜脈滴注。二性黴素B對黴菌性眼內炎可作首選藥物。
2.激素治療:套用目的是減少炎症滲出及肉芽組織的形成。但其缺點可以削減抗生素的抑菌作用,還能降低抗生素穿透眼組織的能力。
3.玻璃體內注射抗生素:常用抗生素有:先峰黴素Ⅱ0.25mg或慶大黴素200u玻璃體注射。慶大黴素200u,加氟美松0.4mg;慶大黴素100u,加先鋒黴素Ⅱ0.25mg。二性黴素B0.01mg等玻璃體內注射。
4.抗生素及激素局部點眼或結膜下注射。
5.手術治療:前房有大量滲出物時可行前房沖洗並注入抗生素。眼內炎應遲早進行進行玻璃體切除,並聯合抗生素和激素進行玻璃體切除,並聯合抗生素和激素進行玻璃體注射,若炎症不能控制,且視力喪失時,可行眼內容摘除術。
病因
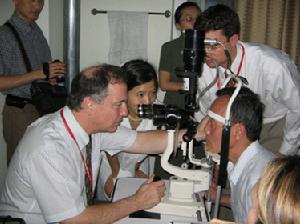 化膿性葡萄膜炎病因
化膿性葡萄膜炎病因2.內源性:內源性(或轉移性)感染性眼內炎多以真菌感染為特徵,是經血流到達眼部的感染引起。致病菌可來自遠處的感染灶或全身性敗血症。通常起病隱匿,進展遲緩。
臨床表現
 化膿性葡萄膜炎臨床
化膿性葡萄膜炎臨床2.化膿性眼內炎(endophthalmitis):多因穿孔性外傷,眼內容脫出或眼內異物存留,微生物沿傷口進入眼內很快擴展為全葡萄膜炎。患者突然眼痛、流淚,視力下降,眼瞼腫脹,結膜高度充血水腫,角膜混濁,虹膜充務呈黃色,瞳也縮小,閉渙或膜閉,前房及玻璃體積膿。另外,炎症可向眼球壁外及眼眶內組織擴散而產生全眼球炎。
3.全眼球炎(panophthalmitis):眼內炎症可通過鞏膜導水管,使感染向眼球筋膜和鞏膜組織擴散,並使眼內組織亦產生化膿性炎症,此時劇烈的眼痛、頭痛,難以忍受。疼痛原因為毒性劇烈的細菌在眼內繁殖產生蛋白酶及膿性滲出物所造成的高眼壓或脈絡膜內膿腫壓迫睫狀後長神經所致,視力嚴重障礙或失明,眼瞼高度腫瘤,結膜充血水腫,可增夾於眼裂之中,眼球固定。嚴重者可發生頭痛、噁心、嘔吐,全身不適,高燒,昏迷等症,炎症向顱內蔓延,可出現海綿竇炎及海綿竇綜合徵。眼骨由膿性滲出物所充填,角膜鞏膜可壞死穿孔,膿液排出,症狀減輕,眼球萎縮。
用藥
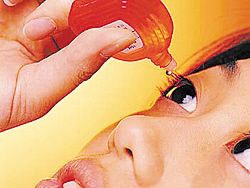 化膿性葡萄膜炎用藥
化膿性葡萄膜炎用藥2.在大劑量抗菌素的套用的同時可全身或局部套用地塞米松、強的松等皮質類固醇藥物以減輕炎症反應;
3.由於真菌感染或嚴重感染又未套用有效劑量的抗菌素的情況下,禁用或慎用激素;
4.病情嚴重或在大量抗菌素治療6-12小時病情仍惡化者,應及時給以玻璃體切割及眼內注射抗菌素,直接清除玻璃體內的膿液。起到類似外科切開排膿的效果。
預防
 化膿性葡萄膜炎預防
化膿性葡萄膜炎預防