病因
本病多由以下原因所致:交通事故;醫源性損傷;墜落傷;刀刺傷;槍傷。
臨床表現
一、閉合性氣胸
根據胸膜腔積氣量及肺萎陷程度可分為小量、中量和大量氣胸。小量氣胸指肺萎陷在30%以下,病人可無明顯呼吸與循環功能紊亂。中量氣胸肺萎陷在30%~50%,而大量氣胸肺萎陷在50%以上,均可出現胸悶、氣急等低氧血症的表現。查體可見氣管向健側偏移,傷側胸部叩診呈鼓音,呼吸音明顯減弱或消失,少部分傷員可出現皮下氣腫且常在肋骨骨折部位。X線胸片是診斷閉合性氣胸的重要手段,但小量氣胸尤其是傷情不允許立位後前位攝片者易被漏診。胸腔穿刺可有助於診斷,也是治療手段。
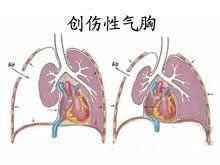
二、張力性氣胸
病人常表現有嚴重呼吸困難、紫紺,傷側胸部叩診為高度鼓音,聽診呼吸音消失。若用注射器在第2或第3肋間穿刺,針栓可被空氣頂出。這些均具有確診價值。另外,檢查時可發現脈搏細弱,血壓下降,氣管顯著向健側偏移,傷側胸壁飽滿,肋間隙變平,呼吸動度明顯減弱。並可發現胸部、頸部和上腹部有皮下氣腫,捫之有捻發音,嚴重時皮下氣腫可擴展至面部、腹部、陰囊及四肢。X線胸片雖可直觀顯示胸腔大量積氣,肺萎縮成小團,縱隔明顯向健側移位,以及縱隔內、胸大肌內和皮下有氣腫表現,但應強調指出,千萬不可依賴和等待X線檢查而致耽誤時間,引起不良後果。
三、開放性氣胸
開放性氣胸病人常在傷後迅速出現嚴重呼吸困難、惶恐不安、脈搏細弱頻數、紫紺和休克。檢查時可見胸壁有明顯創口通入胸腔,並可聽到空氣隨呼吸進出的“嘶-嘶”聲音。傷側叩診鼓音,呼吸音消失,有時可聽到縱隔擺動聲。
檢查
1.胸腹腔穿刺
如果患者血氣胸和腹膜刺激征同時存在,則應該及早進行胸腹腔穿刺,胸腹腔穿刺是一種簡便又可靠的診斷方法。
2.X線檢查
是診斷氣胸的重要方法,肺內病變情況以及有無胸膜粘連、胸腔積液和縱隔移位等。縱隔旁出現透光帶提示有縱隔氣腫。氣胸線以外透亮度增高,無肺紋理。有時氣胸線不夠明顯,可囑病人呼氣,肺臟體積縮小,密度增高,與外帶積氣透光帶形成對比,有利於發現氣胸。大量氣胸時,肺臟向肺門回縮,外緣呈弧形或分葉狀。
3.CT檢查
胸部鈍性創傷中血胸與氣胸同時存在,基本由於胸部受擠壓及肋骨骨折所引起相應部位肺挫傷及肺破裂所致。橫貫一側或雙側胸腔的氣液平面為其特徵表現。
4.B超檢查
在胸部鈍性損傷中比X線更加敏感,在B超下可以看到胸膜的“滑動”,也可以發現有無胸腔積液。
診斷
根據患者的病史,臨床表現,結合X線,必要時輔助CT及B超檢查不難明確診斷。
治療
1.閉合性氣胸
小量閉合性氣胸可自行吸收,不需特別處理。中、大量氣胸可先行胸腔穿刺,若抽不盡、抽氣不久又達抽氣前的積氣量、另一側亦有氣胸、合併血胸、需行全身麻醉或需用機械通氣等,均應放置胸腔閉式引流。肺功能差者及老年人,以及有其他部位嚴重合併傷者,例如重型顱腦傷和重度休克病人,對閉合性氣胸的處理應持積極態度。治療中警惕發展為張力性氣胸。
2.張力性氣胸
張力性氣胸的急救在於迅速行胸腔排氣解壓。可用大號針頭在鎖骨中線第2或第3肋間刺入胸膜腔,即刻排氣減壓。目前已研製出特製胸腔引流套管針和胸腔閉式引流裝置,封袋消毒,隨時可用。若張力性氣胸系胸壁上較小的穿透性傷口引起,應立即予以封閉、包紮及固定。
疑有嚴重的肺裂傷或支氣管斷裂,或診斷出食管破裂(口服美蘭觀察胸引或口服碘油造影),應進行開胸探查手術。縱隔氣腫和皮下氣種一般不需處理,在胸腔排氣解壓後多可停止發展,以後自行吸收。極少數嚴重的縱隔氣腫,尤其偶因胸膜腔黏連而不伴明顯氣胸者,可在胸骨上窩做2~3厘米長的橫切口,逐層切開皮膚、頸淺筋膜和頸闊肌,鈍性分離頸部肌肉,直至氣管前筋膜,切口內以紗布條作引流,氣體即可從切口排出。
3.開放性氣胸
儘快封閉胸壁創口,變開放性氣胸為閉合性氣胸。可用大型急救包,多層清潔布塊或厚紗布墊,在傷員深呼氣末敷蓋創口並包紮固定。如有大塊凡林紗布或無菌塑膠布則更為合用。要求封閉敷料夠厚以避免漏氣,但不能往創口內填塞;範圍應超過創緣5厘米以上,包紮固定牢靠。給予輸血、補液和吸氧等治療,糾正呼吸和循環功能紊亂,同時進一步檢查和弄清傷情。待全身情況改善後,儘早在氣管插管麻醉下進行清創術並安放胸腔閉式引流。若胸壁缺損過大,可用轉移肌瓣和轉移皮瓣來修補。如果有肺、支氣管、心臟和血管等胸內臟器的嚴重損傷,應儘早剖胸探查處理。
鑑別診斷
創傷性膈疝:創傷性膈疝主要為胸腹部暴力所致,常為多發傷,是指膈肌在外力作用下破裂,腹腔內臟器經過膈肌裂口進入胸腔即創傷性橫膈疝。因胃、空腸、迴腸、盲腸、橫結腸、乙狀結腸和脾等是腹內位器官活動性大,所以膈肌破時,這些臟器易疝入胸腔。
因此時患者病情危重,膈疝症狀易於被掩蓋,故救治過程中常不易及時診斷或漏診。創傷性膈疝一旦誤診、漏診,其預後較差,死亡率亦較高,因此,高度懷疑膈疝時應進行針對性檢查,以提高救治成功率。尤其要注意的是在胸部損傷嚴重,病情危重的病例中;強大的胸腹腔壓力差也可致膈肌破裂,但因為膈肌裂口較小,傷後時間短,膈疝尚未形成,此時對患者進行CT檢查也未能確診膈疝。
因此時患者均需上呼吸機,而呼吸機正壓控制呼吸可干預膈疝的形成,脫機後由於胸內負壓的持續作用,腹腔內容物不斷湧入胸腔,呼吸困難持續加重,此時行腹部平片、鋇餐、胸部CT等檢查都可以確診膈疝。故在胸部損傷嚴重,同時發生氣血胸的病例中,應充分考慮到膈疝的可能性,及時進行檢查,鑑別。
併發症
一、心臟大血管損傷的治療
搶救成功的關鍵是快速診斷及早手術。對心臟開放傷同時伴有大出血、休克或疑有心包填塞者, 應立即送手術室開胸手術, 避免任何延誤救治的檢查。
二、胸部損傷時不要漏診腹部損傷
胸腹聯合傷時, 其腹部損傷可能比較隱蔽易被忽略, 因為在受傷瞬間, 腹壓驟增, 膈肌和腹腔內臟上抬而可能導致損傷。因此, 遇到有下胸部損傷時應想到膈肌和內臟損傷。術中若發現橫膈損傷必須探查腹腔, 儘可能對損傷臟器進行修補。患者如果血氣胸和腹膜刺激征同時存在, 應及早做腹腔穿刺和X線檢查, 早期明確診斷。一旦確診或高度懷疑時, 首先建立有效的靜脈通道, 明確危及患者生命的主要矛盾, 有針對性地進行搶救。胸部損傷合併多發傷, 尤其是腹部損傷, 往往出現休克和呼吸功能衰竭, 病死率高。根據外傷史結合查體, 胸腹腔穿刺是一種簡便又可靠的診斷方法。再根據X 線及CT 檢查即基本明確診斷。
三、在治療上優先處理大出血
如有心臟及大血管損傷,氣管及支氣管損傷應優先剖胸。無剖胸指征先剖腹, 麻醉前需先安置胸腔閉式引流, 可避免術中出現呼吸困難, 並可檢測胸內情況。創傷性血氣胸常伴肋骨骨折及肺挫裂傷, 如患者休克時間過長併合並感染, 抗休克時輸入大量晶體液, 容易誘發ARDS。對於創傷性血氣胸, 尤其是雙側肺挫裂傷合併休克及多器官損傷者, 應考慮ARDS 的可能, 休克糾正後嚴格控制輸液量, 及早補充血漿及白蛋白, 及時檢測肝腎功能及血生化, 定時檢測血氣, 及時發現ARDS 傾向, 以便及早搶救治療。
預防
1 對於本病的預防,積極觀察,防止併發症。因此醫護人員應儘量做到以下幾點:
1.1 嚴密觀察患者生命體徵:創傷後血氣胸可進一步發展,且多合併有內臟和其他臟器損傷,合併其它臟器損傷時死亡率高。因此需嚴密地觀察患者,防止合併傷的發生。
1.2 血胸的觀察與護理:血胸在胸外傷中的發生率可高達75%,要及時判斷胸內出血是否繼續及出血速度,可依照以下2點來判斷:
①輸血補液後,病人血壓、呼吸情況改善不明顯;
②胸腔閉式引流放出積血後,如平均每小時引流量大於100mL且為鮮血。
1.3 心理護理:由於創傷多為突發,病人對突如其來的事故毫無思想準備,難以接受現實,易出現緊張、恐懼的心理。護理人員首先要熱情接待患者,安慰、關心、體貼患者,主動與病人交流,簡單介紹治療方案、注意事項及預後,使其消除緊張心理,樹立起戰勝疾病的信心並積極配合治療,與此同時儘快進行靜脈輸液、吸氧。對於施行胸腔閉式引流術者,術前應給予必要的解釋,使患者能充分理解並保持良好的心理狀態,手術時護士應守護在病人身邊,關心體貼病人,使他們的情緒穩定,積極配合搶救。
2 急救
2.1 閉合性氣胸:小量氣入胸腔,症狀不明顯。大量氣入時,有胸悶、胸痛、氣促,用手拍打患胸有“嘭嘭”聲小量氣胸無需治療,可自愈。
2.2 開放性氣胸:病人呼吸困難,促迫,如傷口直通胸膜腔,呼吸時有氣體出入的“卟卟”聲同多發性肋骨骨折急救。至於胸腔穿刺、輸血、補液、吸氧、清創、糾正休克、防止感染以及可疑內臟損傷、止血、開胸探查等由醫院執行。
2.3 張力性氣胸:多見肺或支氣管破裂並與胸膜腔相通而發病。可見傷側胸部脹滿,肋骨間隔加大,呼吸幅度減低,並有皮下氣腫,用手拍胸有高聲鼓音。呼吸極度困難,病人取坐位,煩躁不安、昏迷等張力性氣胸應立即送醫院急救。如有條件時,可在傷側鎖骨正中下(相當第二肋間)插入一粗針頭到胸膜腔內,即能將胸腔的氣排出(最好在醫護指導下進行),同時立即請醫師來急救。