流行病學
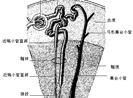 全遠端型腎小管酸中毒
全遠端型腎小管酸中毒病因
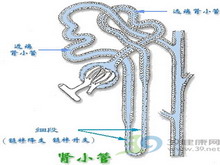 全遠端型腎小管酸中毒
全遠端型腎小管酸中毒1.單純醛固酮缺乏 如失鹽性先天性腎上腺增生,醛固酮缺乏症艾迪森病等。
2.慢性腎臟疾病伴腎素和醛固酮分泌不足 如糖尿病腎病、紫癜性腎炎、鐮狀細胞腎病、腎硬化、間質性腎炎等。
3.急性腎小球腎炎伴腎素和醛固酮分泌不足。
4.腎小管對醛固酮反應性降低 如嬰兒原發性假性醛固酮缺乏繼發性假性醛固酮缺乏(包括嬰兒尿路梗阻、嬰兒腎靜脈血栓形成、氯分流綜合征即GORDON綜合徵)。
5.藥物和毒素 補充氯化鉀過多,使用過量保鉀利尿劑、肝素、前列腺素抑制劑等。
發病機制
醛固酮是調節Na+-K+和Na+-H+交換的主要內分泌激素當醛固酮不足或腎小管對醛固酮反應性降低時,Na+-K+和Na+-H+交換減少腎小管對Na+重吸收減少,HCO3-丟失增多泌H+、排K+障礙因而出現高血鉀性酸中毒。
臨床表現
 全遠端型腎小管酸中毒
全遠端型腎小管酸中毒常有一定程度的腎小球功能受損,但本病往往在慢性腎功能不全出現前即有高血氯性代謝性酸中毒及高鉀血症。腎小球濾過率降低[但通常GFR>20ml/(min·1.73m2)]而且GFR下降難以解釋酸中毒程度。臨床上常有原因不明的低鉀或高鉀血症。高鉀血症可致心律失常或心肌麻痹,如果發生低鉀血症可引起肌肉無力,腱反射減弱和癱瘓。血生化和尿pH測定證實有酸中毒及鹼性尿。
因腎小管酸化功能障礙有反常性鹼性尿或經常性鹼性尿尿一般pH≥6.0。人體新陳代謝的總趨勢是產酸多於產鹼,成年人普通飲食,每天淨產生非揮發性酸(主要來源於蛋白質)1mmol/kg(BW)左右。所以,尿液一般都呈現一定程度的酸性(pH 5.0~6.0),僅在食用大量蔬菜和水果後或服用鹼性藥物後,才呈現一過性鹼性尿,而患兒在基礎代謝下,尿pH仍≥6.0。
併發症
可並發呼吸肌麻痹至呼吸困難,嚴重者發生心室顫動,腎功能不全,低血壓或高血壓等。RTA患者極易發生佝僂病軟骨病、低鉀性腎病、腎鈣化或腎結石,應予注意。有文獻報告,某些不明原因的猝死,可能與不完全性RTA引起的低鉀血症有關。
 全遠端型腎小管酸中毒
全遠端型腎小管酸中毒具備下述4項可確認:①高血氯酸中毒;②高血鉀;③尿pH能降到5.5以上;④血清肌酐和尿素氮輕度增高。
1.診斷線索
(1)熟悉RTA的病因:有能夠引起RTA的致病因素和疾病存在時,要時刻注意腎臟的酸化功能,動態觀察有關臨床與實驗指標,以防漏診。對不完全性腎小管性酸中毒的診斷來說這一點尤為重要。不完全性TRA雖然臨床上無顯著高氯性代謝性酸中毒,但其潛在的危害性不容忽視,其引起的低鉀血症可致患兒猝死。
(2)把握RTA的線索:臨床上遇有下列異常時,應及時做有關檢查,以明確有無RTA:
①原因不明的低鉀或高鉀血症。
②尿pH經常≥6.0。
③慢性腎功能不全腎小球濾過率>20ml/min時,即出現顯著的代謝性酸中毒。
④輕度腎功能減損即出現了嚴重的骨病。
2.定性診斷 遇有RTA的診斷線索後,輔助檢查有下列異常時,RTA多可確診。
(1)反常性鹼性尿或經常性鹼性尿:一般人體尿液pH為5.0~6.0,食用大量蔬菜水果,或服用鹼性藥物後可呈現一過性鹼性尿為排除干擾因素,囑患者清晨空腹狀態第2次留尿送檢,如基礎代謝下尿pH仍≥6.0,則提示腎小管酸化功能障礙。
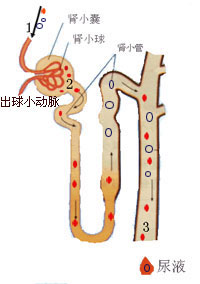 全遠端型腎小管酸中毒
全遠端型腎小管酸中毒酸中毒狀態下,尤其是伴有低鉀血症時,正常的腎臟能高度酸化尿液使尿pH降至5.5以下。如酸中毒時,尿pH仍>5.5,則提示腎小管酸化功能障礙(RTA)。但在判斷尿pH的臨床意義時要注意下列幾種情況:
①Ⅱ型RTA患者:血漿HCO3-濃度下降至腎臟HCO3-重吸收閾值以下,尿中HCO3-就不會增加,這時無反常性鹼性尿。
②不完全性RTA患者:不進行酸負荷試驗時,尿pH大多正常。
③胃腸道HCO3-丟失:胃腸道HCO3-丟失引起的高氯性代謝性酸中毒,常同時伴有缺鈉。這時可因遠端腎單位管腔內N+缺乏,皮質集合管內Na+依賴性H+、K+排泌受阻,尿液因而不能正常酸化。使用呋塞米或硫酸鈉負荷後,可使尿pH下降至5.5以下
④選擇性醛固酮缺乏症:由選擇性醛固酮缺乏症引起的Ⅳ型RTA因腎單位酸化功能障礙較輕,酸中毒時尿pH可下降到5.0~5.5之間。
(2)高氯性代謝性酸中毒:血HCO3-濃度降低,血氣分析提示代謝性酸中毒,血Cl-濃度增高血清陰離子間隙(Na++K+-Cl--HCO3-)正常,伴或不伴鉀代謝異常,排除非腎性酸中毒致病因素(尤其是胃腸道HCO3-丟失)後RTA可以確診。不完全性RTA血HCO3-Cl-及AG基本正常,但可出現低鉀或高鉀血症。
(3)尿液陰離子間隙呈正值:尿液中電解質保持電中性(陰陽離子等當量)。常規測定的尿電解質包括Cl-K+和Na+,未測定的陰離子(UA)包括HCO3-SO42-、HPO42-、及有機陰離子等未測定的陽離子(UC)包括NH4+(以NH4+為主)、Ca2+Mg2+。尿液中各種電解質之間的關係是Cl-+UA-=Na++K++UC+,UA-UC=Na++K+-Cl‑=陰離子間隙。尿液陰離子間隙反映的是未測定的離子之差該間隙呈正值說明尿中[HCO3-+SO42-+HPO42-+有機陰離子]>[NH4+Ca2++Mg2+]提示尿中HCO3-排泄增加或(和)NH4+排泄減少,符合RTA的尿液變化。如果該間隙呈負值,說明尿中很少有HCO3-排泄,同時尿NH4+排泄增加,符合正常腎臟對腎外源性酸中毒的代償反應引起的尿液電解質濃度變化。所以正常人NH4Cl負荷後或腎外源性代謝性酸中毒時,尿陰離子間隙呈負值(Na++K+-C1-<0),而RTA時呈正值。值得注意的是某些通常不在尿中出現的離子(如藥物)如從尿中排泄可干擾結果的判斷。酮症酸中毒時,即使正常腎臟NH4代償性排泄增多,也因同時有大量酮體陰離子從尿中排泄而使尿陰離子間隙呈正值。
3.定位診斷 首先根據RTA患者的臨床特徵及病因,建立初步定位診斷印象然後選用下列試驗加以證實。不完全性RTA的定性與定位診斷均依賴於下列試驗。
(1)確診pRTA的試驗:NaHCO3濾過排泄試驗:正常成人腎小管重吸收HCO3-的閾值(尿中出現HCO3-最低血漿HCO3-濃度)約為24~26mmol/L。輸注NaHCO3使其血漿濃度增高至28mmol/L時(兒童約21.5~22.5mmol/L),腎小管重吸收達到最高值(TmHCO3-)。血漿HCO3-在腎閾值以下時,濾過的HCO3-全部被腎小管重吸收,尿中無HCO3-排出給患者以NaHCO3負荷使其血濃度處於不同水平,然後測定血和尿HCO3-濃度、腎小球濾過率,可分別計算HCO3-腎閾值、TmHCO3-和HCO3-濾過排泄分數(FEHCO3-)。
①腎臟HCO3-閾濃度:正常人普通情況下尿中基本無HCO3-排泄只有當輸注HCO3-使血漿濃度上升後,尿中才有HCO3-出現,說明正常人自然血漿HCO3-濃度略低於腎閾值。pRTA患者雖然血漿HCO3-已經顯著下降,不補或稍微補充HCO3-後尿中HCO3-排泄率即顯著增加,說明pRTA患者腎臟HCO3-重吸收閾值顯著降低。
②HCO3-濾過排泄分數(FEHCO3-):即單位時間裡尿HCO3-排泄量占腎小球濾過量之百分比。當血漿HCO3-在腎閾值以下時FEHCO3-為零。而達到腎閾值以後的一定範圍內,FEHCO3-隨血漿HCO3-濃度的進一步升高而相應地增加。能反映腎小管HCO3-重吸收減損程度的是血漿HCO3-在正常水平時的FEHCO3-。其計算公式是:
FEHCO3-=[血肌酐×尿HCO3-]/[尿肌酐×血HCO3-]×100%
pRTA患者在血漿HCO3-濃度處於正常水平時FEHCO3->15%,嚴重者可高達25%,某些輕微的患者只有10%。Ⅳ型RTA在10%以下。dRTA患者FEHCO3-在3%~5%左右。
③最高HCO3-重吸收率(TmHCO3-):根據下列公式計算HCO3-重吸收率:
HCO3-重吸收率=血漿HCO3-濃度×腎小球濾過率-尿HCO3-排泄率。
隨著血漿HCO3-濃度逐漸升高,如果連續2次HCO3-重吸收率不變,則前一次血漿HCO3-濃度為TmHCO3-血濃度。pRTA患者該數值降低,dRTA者輕度降低或正常。值得注意的是,腎小管HCO3-最大重吸收率=單個腎單位小管最大重吸收率×腎單位總數。所以在慢性腎功能不全時(腎單位總數減少),TmHCO3-也會降低。
試驗方法:以4ml/min的速度靜脈滴注5%NaHCO3使其血漿濃度逐漸上升,每30~60min收集尿液及採血1次,測定血漿和尿的肌酐、HCO3-濃度。
(2)確診dRTA的試驗:
①尿銨排泄率測定:遠端腎單位排泌的H+一半以上與NH3結合生成NH4+從尿中排出。測定尿NH4+是反映腎臟淨酸排泄量(可滴定酸+NH4+-HCO3-)的方法之一。正常成人普通飲食下尿銨排泄率為40mmol/24h左右,高蛋白飲食後還會增加。腎外因素引起慢性代謝性酸中毒時,腎小管H+排泌代償性增加,尿銨可增加到200~300mmol/24h。但是dRTA時尿銨排泄率總是<40mmol/24h值得注意是,與TmHCO3-一樣尿銨排泄率也受腎單位總數的影響,慢性腎衰竭時也會下降。
②氯化銨(鈣)負荷試驗:本試驗用於不完全性dRTA的診斷典型的dRTA已經有顯著的代謝性酸中毒沒有必要再做酸負荷具體方法如下:
A.單劑量氯化銨負荷試驗:一次口服NH4Cl 0.1g/kg(BW),服藥後3~8h內每小時測尿pH一次。
B.三天氯化銨負荷試驗:每天口服NH4Cl 0.1/kg(BW)共3天,第3天反覆測定尿pH。
C.氯化鈣負荷試驗(單天或3天):劑量與NH4Cl負荷試驗相同,但胃腸刺激較小。氯化鈣口服之後在小腸內發生下列反應,消耗腸道內NaHCO3,加重代謝性酸中毒:
CaCl2+2NaHCO3←→CaCO3+CO2+H2O+2NaCl
正常人在本試驗出現顯著酸中毒時尿pH可下降至5.5以下,同時尿銨排泄率也增加到70mmol/24h以上dRTA患者尿pH持續>5.5尿銨<40mmol/24h
③碳酸氫鈉負荷試驗:給予大劑量NaHCO3使其血漿濃度升高到腎閾值以上讓大量HCO3-進入遠端腎單位後,如該處H+排泌功能及H+梯度的維持能力正常則有大量H2CO3形成。正常遠端腎單位上皮細胞頂膜表面缺乏CA,H2CO3得以排出腎外,在尿路內緩慢分解成H2O和CO2,尿CO2分壓(UPCO2)顯著升高。如遠端腎小管H+泵功能障礙或反漏增加時則UPCO2不增高。具體試驗方法是:
A.靜脈注射法:7.5%NaHCO3以1~2ml/min的速度持續滴注,待血HCO3-上升後每5~30 min直立位向盛有液狀石蠟的容器中排尿1次,測定尿pH和UPCO2,直至連續3次尿pH達7.8以上為止。在後兩次留尿中間抽血測PCO2。
B.口服法:試驗日晚禁水,分次口服NaHCO3 200mmol(1gNaHCO3=12mmol HCO3-),次日晨留尿及抽血測PCO2。正常人尿HCO3-增至150mmoL/L或尿pH>7.8時UPCO2>9.31kPa,或血-尿PCO2差>2.66kPa。dRTA時血-尿PCO2差值<2.0kPa。
④遠端腎單位H+K+排泌刺激試驗:給予某些藥物負荷之後增加遠端腎單位管腔內Na+濃度,促進皮質集合管形成跨膜電位差,管腔內電位降低,刺激該處的電壓依賴性H+、K+離子排泌。常用的方法有:
A.中性磷酸鈉負荷試驗:將中性磷酸鈉溶於生理鹽水中,以150µmol/min的速度靜脈滴注30mmol中性磷酸鈉後抽血及留尿送檢Na2HPO4中的Na+被重吸收後HPO42-接受1個H+生成H2PO4-,後者不易返漏。所以,梯度缺陷不會影響試驗結果。當尿磷酸鹽達20~30mmol/L時UPCO2比BPCO2高3.99kPa,dRTA時應低於3.33kPa。
B.硫酸鈉負荷試驗:低鈉飲食數天,試驗前12h口服9α-氟氫皮質酮1mg,或於試驗前12h和4h分別肌注去氧皮質酮5mg,試驗開始後在40~60min內靜滴4%硫酸鈉500ml,滴完後收集2~3h尿送檢。本試驗結果不受梯度缺陷的影響(硫酸鹽不易返漏)如尿pH>5.5,提示dRTA。
C.呋塞米負荷試驗:呋塞米抑制髓襻升支粗段Cl-重吸收,Na+重吸收因而減少,使Na+進入遠端腎單位增加。靜脈給予呋塞米1~1.5mg/kg,30min後反覆留尿送檢。呋塞米使正常人尿K+排泄增加,不僅與皮質集合管腔內產生負電位有關,而且還與增加集合管內尿流速度有關尿流速度越快,K+排泌越多。
遠端腎單位H+、K+排泌刺激試驗結果的判斷應以自身對照為準因為這有利於排除腎功能不全(腎單位數減少)對某些指標的影響所以,在試驗開始前都要常規留血和尿標本。這類試驗的判斷指標包括遠端腎單位的H+排泌功能和K+排泌功能兩類。前者包括觀察試驗前後尿pH尿銨排泄UPCO2或U-BPCO2等;後者包括尿K+排泄率及K+濾過排泄分數遠端腎單位酸化功能正常者這類負荷試驗之後尿pH<5.5,尿銨排泄率、UPCO2、尿淨酸排泌率、尿鉀排泄率和K+濾過排泄分數均較試驗前顯著增加;而dRTA患者則出現H+排泌障礙的表現,可伴有或者不伴有K+排泌障礙伴有K+排泌障礙者可診斷為Ⅳ型RTA。
鑑別診斷
診斷本病時應注意與高血鉀遠端腎小管性酸中毒鑑別。兩者均表現為高血鉀和酸中毒,但本病在酸血症時,尿pH<5.5,而且如果腎小球濾過率無明顯下降(>40ml/min),在鹼化尿液後,尿與血CO2分壓之差>2.66kPa(20mmHg)當尿HCO3-丟失增多而血HCO3-濃度正常時,易與pRTA混淆鑑別要點在於本病在酸血症時,NH4+排出減少,可用硫酸鈉滴注試驗鑑別。
檢查
 細胞圖
細胞圖1.尿酸化試驗 常有一定程度的腎小球功能受損,但本病往往在慢性腎功能不全出現前即有高血氯性代謝性酸中毒及高鉀血症。江永娣等認為尿酸化試驗是診斷RTA首選的篩選試驗,治療後數年仍陽性。40/115例是通過檢查該化驗發現RTA的。
2.腎小球濾過率降低 通常GFR>20ml/(min·1.73m2),而且GFR下降難以解釋酸中毒程度。
3.尿檢 如微量蛋白、Tamm-Horsfall糖蛋白均能反映小管間質損害。無糖尿、胺基酸尿、高磷尿症等近端腎小管的功能障礙。酸中毒時,尿可呈酸性但尿氨仍然減少。尿HCO3-排量極少或無,在血HCO3-濃度正常時,尿HCO3-排量常增多,尿NH4+明顯降低,尿鉀減少。尿HCO3-排出量增加,尿氨生成減少
4.血生化 血生化改變與pRTA類似,血Cl->105mmol/L,pH<7.35,HCO3-<22mmol/L。
5.其他 抗腎集合管抗體(+),提示免疫性疾病。本病通常不出現腎鈣化與腎結石,骨損害僅見於尿毒症患者。
其它輔助檢查影像學檢查心電圖檢查和B超檢查等,有相應發現,可助診斷與鑑別診斷。
治療
 食療
食療(1)限制鉀攝入:<30mmol/d,避免用含鉀藥物。
(2)排鉀利尿劑:DHCT 2mg/(kg·d)或呋塞米每次2mg/kg,1~2次/d
2.鹼性藥物 由於遠端腎小管排H+減少在體內瀦留引起代謝性酸中毒而近端腎小管酸中毒時,HCO3-重吸收功能障礙,患兒碳酸氫鹽的腎閾降低至17~20mmol/L以下(正常為25~26mmol/L,小嬰兒為22mmol/L),即使血漿HCO3-正常時,由於腎閾降低,濾液中的HCO3-大量從尿中排出,引起酸中毒。鹼性藥物的套用在於糾正酸中毒,早期使用能使臨床症狀得以改善或完全消失。常用製劑有2種:
(1)碳酸氫鈉:碳酸氫鈉可直接發揮作用,急性或慢性酸中毒時均可採用。1.5~2mmol/(kg·d)既可糾正酸中毒又能降低血鉀濃度。治療過程中需根據血碳酸氫鹽或二氧化碳結合力及24h尿鈣排出量調整劑量,其中尿鈣排泄量是指導治療較敏感的指標,應調整劑量使24h尿鈣排泄量在2mg/kg以下碳酸氫鈉劑量過大可產生腹脹,噯氣等副作用。
(2)枸櫞酸鹽混合液:有2種製劑,一種為枸櫞酸鈉枸櫞酸鉀各100g,加水至1000ml,每毫升含鹼基2mmol。另一種為枸櫞酸鈉100g、枸櫞酸140g,加水至1000ml,每毫升含鈉1mmol。劑量為1mmol/(kg·d)分4~5次口服。
3.鹽皮質激素治療氟氫可的松(fludro-cortisone)0.01mg/(kg·d),可糾正酸中毒並降低血鉀。
4.原發病治療 最重要的是治療原發病和對症治療。
5.鈣製劑套用 慢性酸中毒可導致尿鈣排出增加妨礙25-(OH)D3轉變為1,25-(OH)2D3,此外有些病人胃酸缺乏,影響腸道對鈣的吸收,使血鈣偏低。低血鈣可引起繼發性甲狀旁腺功能亢進,增加磷廓清,血中磷酸鹽與鈣離子降低則使骨質不能礦化,形成佝僂病;在糾正酸中毒過程中也可出現低鈣血症,甚至驚厥。均需要補充鈣劑。嚴重低鈣血症可靜脈滴入10%葡萄糖酸鈣,每次0.5~1.0mg/kg或5~10mg/次,加倍稀釋後緩慢輸注。同時進行心臟監護,心率低於60次/min時則停止注射,以防發生心搏驟停。必要時可間隔6~8h重複使用。一般低鈣可口服鈣劑按15mg/kg鈣離子補充。
6.維生素D治療 慢性酸中毒可影響維生素D及鈣代謝,特別在腎小管酸中毒並有明顯佝僂病時需補充維生素D。它可促進胃腸黏膜和腎小管對鈣的吸收,提高血鈣濃度有利於骨的礦化。可選用以下維生素D製劑:
(1)普通維生素D2或D3:劑量可自5000~1萬U開始,漸加量,個別可高達10萬U/d。
(2)25-(OH)D:50µg/d,或雙氫速甾醇(雙氫速變固醇)0.1~0.2mg/d。
(3)1,25-(OH)2D3:劑量為0.5~1.0µg/d,可收到良好療效,治療過程中必須密切監測血鈣開始每周查1次,以後可每月1次。當血鈣恢復正常,佝僂病症狀減輕時,應減量,以防發生高鈣血症及維生素D中毒。
7.利尿劑 對Ⅰ,Ⅲ型病例可減少腎臟鈣鹽沉積;對重症Ⅱ型病例需大量使用碳酸氫鹽時,不僅可以提高碳酸氫鹽的腎閾,減少尿中丟失,還可以減少鹼性藥物的用量;對Ⅳ型腎小管酸中毒同時使用利尿劑,有助於糾正酸中毒和降低血鉀濃度。
8.Ⅳ型腎小管酸中毒的治療 除按原則糾正酸中毒外,由於其病理改變缺乏醛固酮或遠端腎小管及集合管對醛固酮反應低下,腎小管對NaHCO3 的重吸收減少,NaHCO3 排出增多尿排酸、排鉀、排銨減少致使H+及K+在體內瀦留,引起代謝性酸中毒和高鉀血症。故Ⅳ型患兒禁忌補鉀。Ⅳ型腎小管酸中毒常見於Addison病,先天性腎上腺皮質增生症(又稱腎上腺生殖器綜合徵)及腎發育不良等須補充糖皮質激素或鹽皮質激素,目前常用的糖皮質激素為氫化可的松,劑量10~20mg/m2,鹽皮質激素多套用氟氫可的松,劑量0.15mg/m2。
如腎小管酸中毒並有腎濃縮功能受損,必須供給充分的水分。
預後
本症多數病例需要長期治療,甚至需終生治療。應定期門診隨訪測定血的pH值,碳酸氫鹽濃度和尿鈣排出量,謹慎調整藥物劑量。其預後取決於早期診斷,早期合理治療和長期堅持規律性治療。若能早期合理治療,可預防嚴重腎鈣化和腎功能不全,預後較好若中斷治療,代謝性酸中毒所致臨床症狀可復發,則導致腎功能不全或衰竭,預後不良。
預防
積極治療原發性疾病,如對腎上腺皮質疾病者給予激素替代治療等,避免補充氯化鉀過多使用過量保鉀利尿劑、肝素前列腺素抑制劑等並禁服用對腎功能有損害的藥物及食物。應加強鍛鍊、增強體質可服用六味地黃丸等。
