疾病概述
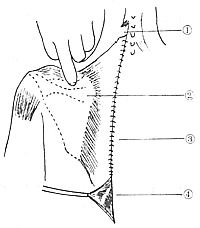 先天性高肩胛症
先天性高肩胛症固定的原因:①肩胛骨內上角向前彎曲,超過胸廓的頂部。②肩胛骨的內緣緊靠鄰近椎體的棘突,以致脊柱側凸,③肩椎骨橋。故手術時應切除肩胛岡以上的畸形部分、肩椎骨橋或纖維束帶,才能更好地改善患側上肢功能。患側肩胛骨的內上角與頸椎、上胸椎間的肩椎骨橋或纖維索帶是妨礙肩胛骨下降的重要因素之一。
畸形不嚴重、功能障礙不顯著者,不考慮手術治療,可作些被動和主動的上肢活動,如外展、上舉、下壓及內收,伸展牽引短縮的肌肉,改善和增進肩的外展和上舉功能。手術治療適用於畸形嚴重,功能障礙明顯的患兒。
病因病理
1、原因
 先天性高肩胛症示意圖
先天性高肩胛症示意圖(1)與遺傳因素有關;
(2)與羊水量過多引起宮內壓力過高有關;
(3)與肌肉組織缺損或肩胛骨和椎體間的異常關節有關。
各種因素主要影響胚胎早期,尤其是頸脊柱及上肢芽發育和肩胛骨下降階段。如於胚胎第3月內肩胛骨未完成下降進程,降至胸壁後側,則會形成高肩胛症。
2、病理改變
胚胎髮育過程中,肩胛帶隨之下降,同時肩胛骨的橫徑與垂直徑的比率逐漸減少。但由於下降過程中斷或受阻,使肩胛骨處於胸廓後較高處,肩腫骨正常發育受到影響,發生了形態變化。常見的病理改變可分成兩個方面:①骨和肌肉的變化。前者是肩胛骨位置高,最高時與枕骨相接觸,上部向前彎曲超過胸廓頂部呈鉤狀,內緣及下角向脊柱內移,甚至與相鄰的頸椎與上胸椎的棘突有骨性、軟骨性或纖維性連線。形成全部骨性連線的稱為肩椎骨(omo-vertebralbone),肩胛骨內上角與頸椎棘突與橫突之間有一纖維束和軟骨或骨性的束帶,稱之為肩椎骨橋。有的在骨橋與肩胛骨之間有發育較好的關節,有的僅見一些纖維組織連線在骨橋與肩胛骨之間。肩胛骨體一般發育很小。除肩胛骨畸形外,可合併脊柱側凸、脊椎體缺如、肋骨融合及肋間隙變窄等畸形。②肌肉的變化。肩胛骨的諸組肌肉部分或完全缺損,肩胛提肌和菱形肌變得纖細並有不同程度的攣縮或纖維化。
臨床表現
 先天性高肩胛症
先天性高肩胛症1、肩胛帶的高度超過胸廓高度,內上角甚至向前彎曲。
2、肩胛骨的內側緣緊靠椎體棘突。
3、肩椎骨拆。
4、肩胛骨周圍諸肌的異常。
X線表現可見患側肩胛骨發育較小,下角升高,上界可超過胸廓高度,肩胛骨的腋緣與脊柱緣之間(橫徑)寬度增加,下角轉向腋部,內上緣轉向脊柱,可見肩胛骨與脊柱有骨橋相連以及其它的胸頸椎及肋骨畸形。功能障礙取決於畸形的程度,Cavendlish根據畸形程度分成四級。一級:畸形不明顯,兩肩在同一水平,穿衣後外觀近於正常。二級:畸形較輕,兩肩接近同一水平,但穿衣後可以看出畸形,頸蹼處可見隆起腫塊。三級:中等度畸形,患肩關節可高於對側2~5cm,畸形則很容易看出。四級:嚴重畸形,患肩很高,肩胛骨內上角幾乎與枕骨相抵,有時常合併有短頸畸形。畸形的分級對治療有一定的參考意義。
檢查診斷
 先天性高肩胛症示意圖
先天性高肩胛症示意圖本病主要是採用X線檢查
X線表現為肩胛骨位置升高,抬高的肩胛骨內上角居第1胸椎至第4頸椎,肩胛骨發育較小,正位近似方形或三角形,其內上角變尖,內下角內收且逆時針鏇轉。患側肩胛骨發育較小,下角升高,上界可超過胸廓高度,肩胛骨的腋緣與脊柱緣之間(橫徑)寬度增加,下角轉向腋部,內上緣轉向脊柱,可見肩胛骨與脊柱有骨橋相連以及其它的胸頸椎及肋骨畸形。
2、鑑別診斷
本病依據臨床和檢查即可明確診斷,無需要鑑別。
但臨床上需根據畸形的程度,判斷功能障礙的級別,對於這一點的鑑別,對本病的治療有直接的作用。有學者根據畸形程度分成四級。
一級:畸形不明顯,兩肩在同一水平,穿衣後外觀近於正常。
二級:畸形較輕,兩肩接近同一水平,但穿衣後可以看出畸形,頸蹼處可見隆起腫塊。
三級:中等度畸形,患肩關節可高於對側2-5cm,畸形則很容易看出。
四級:嚴重畸形,患肩很高,肩胛骨內上角幾乎與枕骨相抵,有時常合併有短頸畸形。畸形的分級對治療有一定的參考意義。
疾病治療
 先天性高肩胛症--治療
先天性高肩胛症--治療年齡以3-7歲時手術效果較好。年齡太小則不能耐受手術。8歲以上者,手術時過於注重矯正畸形,常引起臂叢神經牽拉而造成損傷,同時組織發育接近成熟,缺乏彈性,對肩胛骨位置的變化適應性差,故功能改善收效甚少,應慎重考慮。
畸形程度對畸形嚴重合併有功能障礙者應考慮手術,功能障礙不著而僅有外觀畸形可不考慮手術。雙側畸形:如畸形對稱可不考慮手術治療。
如合併有其它脊柱及肋骨嚴重畸形,估計術後功能改善不大,不應手術治療。
手術原則是松解肩胛骨周圍軟組織,使肩胛骨下降至正常位置,切除阻礙肩胛骨下降的骨性、肌性連線,注意避免血管、神經損傷。
幾種常用的手術方法:
 先天性高肩胛症
先天性高肩胛症(二)肩胛骨大部分切除術McFarland主張把肩胛骨大部分切除,僅留下關節盂和喙突部分,但必須充分保持肩胛骨對肩關節的穩定性。該法用於治療畸形嚴重的患者。主要的缺點有:創傷嚴重,出血多,術後功能有一定程度影響,由於切除了大部分肩胛骨,外形不美觀。
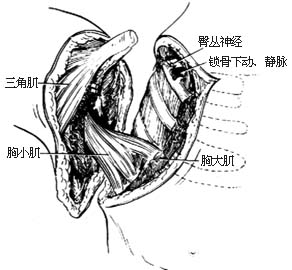
(三)肩胛骨下移固定術主要步驟是切斷附麗於肩胛骨上諸肌及肩胛骨內上角的骨橋及骨突,將肩胛骨下移並固定。此法目前臨床上使用較多。全麻,俯臥位,自第一頸椎棘突至第九胸椎棘突作一正中切口,於棘突上切斷斜方肌和大小菱形肌的起點,然後翻開游離的肌肉瓣,顯露出肩胛骨的肩椎骨橋或附著於肩胛骨上角的纖維束帶,連同骨膜切除肩椎骨橋,如無骨橋則切斷纖維束帶或攣縮的肩胛提肌,須注意防止損傷肩胛上神經與肩胛橫動脈。肩胛骨內上角如向前彎曲超過胸廓頂部者應將內上角鑿除。經以上處理,肩胛骨可比較容易地被推下移至接近正常位置,使術側肩胛岡與健側肩胛岡達同一水平。此時可用鋼絲經肩胛岡到下角最後固定在髂後上棘或肋骨骨膜上。穩定肩胛骨在此矯正位置後,再將斜方肌、菱形肌縫回原起點以下的棘突,斜方肌的下部則應有過剩的部分。術後患肢用肩-肱繃帶包紮,2-3周后逐漸進行肩關節活動。內固定的鋼絲可在肩胛骨位置穩定之後抽除。
 肩胛骨下移術
肩胛骨下移術切斷的斜方肌上部②被壓下的肩胛③皮膚縫合線④斜方肌過剩部分畸形不嚴重、功能障礙不顯著者,不考慮手術治療,可作些被動和主動的上肢活動,如外展、上舉、下壓及內收,伸展牽引短縮的肌肉,改善和增進肩的外展和上舉功能。手術治療適用於畸形嚴重,功能障礙明顯的患兒。患者除了肩胛骨的升高外,還合併有其它的骨性及軟組織畸形,故選擇手術治療時應考慮下列因素。①年齡以3~7歲時手術效果較好。年齡太小則不能耐受手術。8歲以上者,手術時過於注重矯正畸形,常引起臂叢神經牽拉而造成損傷,同時組織發育接近成熟,缺乏彈性,對肩胛骨位置的變化適應性差,故功能改善收效甚少,應慎重考慮。②畸形程度對畸形嚴重合併有功能障礙者應考慮手術,功能障礙不著而僅有外觀畸形可不考慮手術。③雙側畸形:如畸形對稱可不考慮手術治療。④如合併有其它脊柱及肋骨嚴重畸形,估計術後功能改善不大,不應手術治療
術後護理
一、術後護理
1、心理護理
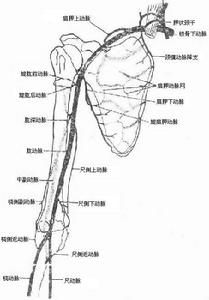 先天性高肩胛症
先天性高肩胛症2、石膏外固定護理
術後為促進石膏凝固,防止石膏變形、斷裂,石膏應完全暴露,冬季可用烤燈照射,在石膏未乾前,避免用手指在石膏上壓凹陷,致使該處組織受壓,密切觀察石膏繃帶鬆緊度及上肢血液循環情況,包括術側肢體末梢血液循環,皮膚感覺、溫度、顏色,發現異常及時處理。本組患兒術後U形石膏托保護2周,石膏固定牢固,無變形及斷裂發生,石膏繃帶鬆緊度適宜。
3、頭部沙袋固定
術後出現輕度頭頸偏斜,但胸鎖,突肌未見明顯攣縮,考慮為長期高肩胛使一側肌肉緊張所致,採用睡眠時頭部用沙袋固定在中立位,患兒配合良好,1個月後頭頸偏斜情況明顯好轉。
術後訓練
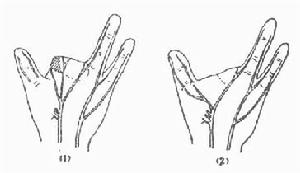
1、功能康復訓練
 先天性高肩胛症--訓練圖
先天性高肩胛症--訓練圖2、外固定拆除後的功能訓練
手術14d後,拆除U形石膏托,開始進行功能鍛鍊,主要進行肩關節前後左右的往復擺動運動,每日3~4次,每次5~10min,每分鐘15~20下,並逐日增加運動的次數和擺幅。可以增加肩關節的活動度、松黏連,為後期康復打下良好的基礎。
3、恢復期的功能訓練
術後4~5周開始訓練,目的為預防軟組織孿縮、關節黏連、創傷性關節炎等的發生,縮短康復時間,提高患兒的生活質量。方法:臥位鏇臂操練法,患兒仰臥,肘部緊貼身旁,手掌向上,前臂逐漸向外,直至手背觸及床緣,重複數次;爬牆運動,面牆而立,患肢的食、中指在牆上爬動,後做環鏇運動,使患肢上抬,待不能再往上爬時,做好標記,保持於該位置至疲勞為止,每日3次,每次重複5遍,立位操練,患者站立,彎腰後患肢自然下垂,先做前後甩動,後做環鏇運動,活動由小到大,每天操練3次,每次至少5min,自由活動,最初可做一些小遊戲,如玩滾球、投圈等。
疾病預防
本病為先天性疾病,無有效預防措施,早診斷早治療是本病的防治關鍵。同時應該注意到,高肩胛症最主要還需進行手術後的護理,其重點是正確指導患兒行肩部功能鍛鍊,良好的康復訓練對恢復和改善功能具有極其重要的意義。
通過早期指導患兒主動鍛鍊,並配合被動功能鍛鍊和局部按摩,同時指導家長共同參與,熟悉訓練方法、步驟,持之以恆,可以提高療效進患兒早日康復。
