病因原理
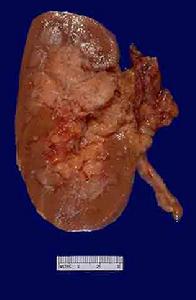 腎盂腫瘤
腎盂腫瘤巴爾幹半島腎病是間質性腎炎,為腎盂輸尿管癌的常見病因,包括南斯拉夫、羅馬尼亞、保加利亞、希臘等有明顯的區域性,甚至村落之間有界限,發展緩慢,腎功能減退,男女發病數相似,雙側10%。曾進行環境、職業、遺傳等調查,原因仍不清楚。因為容易有腎功能損傷、表淺、多發,治療應儘可能保留腎組織。
止痛片可引起腎盂癌,近年認為acetaninophen(Tylen01)是其代謝物具致癌質。止痛片致癌常需積累超過5kg,與每日吸15支煙20年的致癌機會相似。慢性刺激如尿石所致的炎症等可引起腎盂癌,多數為鱗癌,鱗癌患者中50%以上有結石病史。有家族性發病現象。McCullough報告父親和二子發生上尿路多發腫瘤,Gitte見到三兄弟多發腫瘤,先有膀胱腫瘤。家族性發病可能與梅病毒感染、代謝異常和接觸致癌質有關。
流行病學
腎盂腫瘤男性較多,男女比例為2∶1,高發年齡為50~60歲,並隨年齡增高而增加。輸尿管腫瘤位於下1/3者較多。腎盂及輸尿管腫瘤多數屬於移行細胞腫瘤,鱗狀細胞癌及腺癌可伴有感染或結石,但不常見。鱗狀細胞癌低於10%,腺癌更少見。
腎盂腫瘤類型
腎盂腫瘤分為4類。
①移行上皮乳頭狀瘤:源於腎盂黏膜移行上皮的良性腫瘤,肉眼見腫瘤局限於黏膜,直徑約為1~5cm,單發或多發,可以癌變,屬於中間型腫瘤,約半數伴有輸尿管發病。
②乳頭狀癌:源於腎盂黏膜移行上皮的惡性腫瘤,呈單發或多發,呈乳頭狀生長,此癌先從腎盞向腎盂表面播散,隨後向下延及輸尿管或膀胱,約一半乳頭狀癌侵犯肌層、靜脈、淋巴管,遠處轉移達肺、肝、骨或入淋巴結。鏡下:癌以纖細的纖維血管束為核心作分枝狀排列,外被以未分化的多形性移行上皮,核染色質數量不等。該癌多由良性乳頭狀瘤惡變而來。凡乳頭變粗,變短,融合,瘤組織壞死,都系癌變表現。乳頭癌分浸潤性和非浸潤性兩種,非浸潤性乳頭狀癌與乳頭狀瘤的區別在於前者的瘤細胞失去正常柵狀排列的特點,瘤細胞大小、形狀、染色性質不一,核染色質豐富,出現大量核分裂等。浸潤性乳頭狀癌除上述特點外,還見癌細胞向固有膜或肌間浸潤。
③鱗狀細胞癌:少見。中老年患病,男女相等,大體標本見扁平隆起的腫塊,質硬脆,常在腎盂內擴展形成潰瘍。切面多呈灰白色,乾燥,50%的病例伴鈣化和感染,鏡下能見到鱗癌的一般表現。腫瘤可穿過腎盂壁並迅速轉移,常轉移到局部淋巴結、肺、肝及骨等處。
④盂腺癌:罕見。鏡下可見由高柱狀分泌粘液的細胞形成的腺泡狀結構,於腺泡周圍常有增生的平滑肌是其特徵。
臨床表現
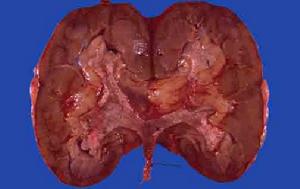 腎盂腫瘤
腎盂腫瘤腎盂、輸尿管腫瘤以移行細胞癌最為常見,其病因、病理、臨床表現和治療原則等與膀胱腫瘤相似。在中國腎盂移行細胞腫瘤的發病率高於國外報告。在腎腫瘤中腎盂癌一般占10%以下,而我國第三屆中國泌尿外科學術會統計占24%。尿路上皮器官發生腫瘤的機會不等,以膀胱腫瘤最為常見,其他器官較少。中國上尿路上皮腫瘤多於國外報導。尿路上皮器官腫瘤接觸的致癌物質是相同的,尿路上皮腫瘤有多器官發病傾向,常是順尿流方向發病,北京醫科大學第一臨床醫院統計占92%,逆尿流方向發病僅占8%。文獻報告上尿路腫瘤30%~50%以後發生膀胱癌,而膀胱癌發生上尿路腫瘤機會為2%~3%。膀胱在泌尿器官中容量大,尿液停留時間長,水解酶激活致癌質成分,因此其發生腫瘤的機會遠高於其他器官,在膀胱癌切除的標本里10%輸尿管末端有原位癌。因此可以構想若膀胱癌病人生存更長些,則有可能發現更多的上尿路癌的病例。
診斷方法
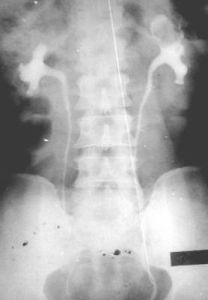 腎盂腫瘤
腎盂腫瘤2、逆行性泌尿系造影:其重要性為:
①造影更清晰,尤其是排泄性造影顯影不良時;
②可能見到病側輸尿管口噴血,下端輸尿管腫瘤向輸尿管口突出;
③直接收集病側尿行腫瘤細胞學檢查或刷取活檢;
④膀胱鏡檢查以除外膀胱內腫瘤。
逆行造影時,腎盂內注入過多對比劑可能遮蓋小的充盈缺損,輸尿管造影必須使全輸尿管充盈方可明確診斷。球狀頭(bulb)導管輸尿管造影,其輸尿管導管頭似橄欖或橡子塊,插入輸尿管口螢屏
 腎盂腫瘤
腎盂腫瘤輸尿管腫瘤時可使以下導管彎曲或呈圈狀。如插管通過腫瘤可發現其上方為清尿,而導管旁邊流出的為血尿。
造影時必須防止帶入氣泡造成誤診。
3、刷取活檢:當臨床懷疑腫瘤而細胞學檢查陽性者,可在靜脈注入對比劑後,選擇可疑的部位刷取活檢,小刷子通過F5導管,組織可附在刷子毛上,取出刷子後輸尿管導管流出液內可能有小組織碎塊,用少量鹽水反覆沖洗,收集液體作檢查。輸尿管導管應留置過夜後拔出。
4、超聲檢查:可以區別結石與軟組織病變,腫瘤與壞死乳頭、血塊、基質結石等難以鑑別。輸尿管病變超聲檢查不可靠。
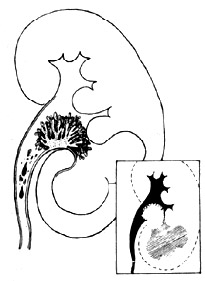 腎盂腫瘤
腎盂腫瘤①腎盂內實性腫物有或腎盞呈球狀,腎竇脂肪移位和受壓;
②注射對比劑後增強不明顯;
③腫瘤旁對比劑充盈的曲線;
④腎實質增強延伸(腫瘤大影響引流時);
⑤保留腎外形。
6、腎動脈造影:可發現腎內動脈變細或阻塞,常說明已有浸潤。直徑3cm以上可見到腫瘤出血。
7、輸尿管鏡和腎盂鏡:可能用於診斷和治療。腎盂鏡可能引起腫瘤移植,其實際價值尚難作結論。
8、核磁共振:可用於鑑別腎癌和腎盂癌,亦可用於輸尿管病變診斷,並可免用造影劑(對造影劑過敏者)。如能開發套用對比劑可提高診斷的準確性。
9、細胞學檢查:分化良好的低期腫瘤80%假陰性,而分化不良的腫瘤60%陽性或高度懷疑。
治療措施
 腎盂腫瘤
腎盂腫瘤孤立腎或雙腎同時有腫瘤者如屬低期低級,尿細胞學陰性者應爭取儘可能保留腎組織,高期高級者則透析下根治手術。有時對細胞學陰性低級的腫瘤行徑腎盂鏡檢切除腫瘤。輸尿管腫瘤行部分切除保留腎臟者約占20%。
腎盂癌無浸潤者5年生存率40%~59%,有浸注分化不良者10%~25%。北京醫科大學腎盂癌手術後5年生存率達60.3%。已如前述腎盂輸尿管腫瘤容易出現器官腫瘤,必須緊密隨訪有主張每6個月行尿細胞學檢查一次,膀胱鏡檢查隨訪2年。在治療腎輸尿管腫瘤時必須注意與輸尿管息肉相鑑別,輸尿管息肉是間葉組織上覆的一層薄的良性尿路上皮,蒂很長,且可以有分支表現光滑,細胞學陽性。組織內混有血管和纖維組織,血管多的被稱為“血管瘤”。嚴重血尿,纖維多者稱“纖維瘤”。息肉多發於年輕人。1.根治性手術手術切除為腎盂腫瘤的主要治療方法。標準術式為:無遠處轉移者,應常規作根治性手術,切除範圍包括腎臟、腎脂肪囊、同側腎上腺、輸尿管全段及膀胱袖套狀切除。一般多採用兩個切口施行手術,處理膀胱壁間段時宜在直視下進行,將有利於預防術後膀胱內種植。至於是否要做區域淋巴結清掃術,目前尚有爭議。
2.保留器官的手術
(1)經尿道輸尿管腎盂鏡或經皮腎鏡電灼或切除術
(2)開放性腫瘤切除術
3.姑息手術如果已有遠處轉移,因梗阻、感染或嚴重血尿時,可考慮作單純腎切除術或腎動脈栓塞術,以緩解症狀。有肝臟、骨骼、肺等處轉移的治療,手術後可試作全身化療,可能有一定的幫助,但放射治療無效。
4.放療化療放療作為輔助治療用於腎盂腫瘤術後較多,但效果並不明確,一般認為對於分級高的腫瘤有一定的療效。全身化療對於腎盂腫瘤的治療並無多少價值。
預防措施
1.積極開展防癌宣傳,普及防癌知識,做到對腎盂腫瘤的早期診斷、早期治療,這是決定腎盂腫瘤的治療效果及預後的關鍵。2.術後康復患者應定期複查,每1~3月複查一次,情況良好者每半年到一年複查一次,並堅持綜合治療。
3.養成良好的衛生習慣,不食用霉變腐爛醃製食品。宜用清淡飲食,適當進食魚、雞蛋及少量動物瘦肉。
4.加強體育鍛鍊,增強抗病能力。
5.保持樂觀的人生觀,穩定情緒,提高生活質量。
6.戒菸,避免放射線侵害,慎用激素。加強對鉛化合物接觸的防護。減少化學性致癌物質的接觸,是預防腎盂腫瘤不可忽視的措施。
飲食預防腎盂腫瘤
一、要維持理想的體重,不可過於肥胖,也不宜過於消瘦。
二、預防腎盂腫瘤的飲食
1.攝入多種食物;
2.每天飲食中包括多種蔬菜和是水果;
3.攝取更多的高纖維食物(如全谷麥片、豆類、蔬菜、水果);
4.減少脂肪總攝入量;
5.限制酒精類飲料的攝取;
6.限制醃製、熏制、及含亞硝酸鹽類食品的攝入。
禁忌食物有:
(1)忌煙、酒、咖啡等。
(2)忌辛辣刺激性食物。
(3)忌霉變、油煎、肥膩食物。
(4)水腫忌鹽及鹹味食物。
術後護理
腎盂腫瘤的治療最主要的方式就是手術切除,但是傳統手術治療創傷較大,也容易引起併發症,因此需要做好腎盂腫瘤切除術後的護理,除了要進流質飲食外,還應在術後進行抗生素治療以防發生炎症感染,臥床一天后也應適當起床活動。1.術後臥床1天后,可起床活動。
2.術後l天拔除胃管、尿管、進流質飲食。
3.引流管48小時內拔除。
4.常規術後給予抗生素3~5天。
