概述
 鱗狀細胞癌
鱗狀細胞癌 病因
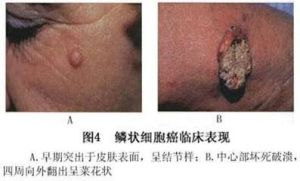
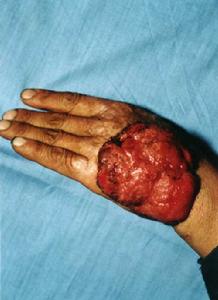
與環境有關,尤其是陽光的刺激有明顯關係,長期日光曬曝和慢性刺激是主要發病潛因,外傷、 放射線 照射、焦油類衍生物亦可誘發本病,盤狀紅斑狼瘡 、慢性潰瘍、黏膜白斑、燒傷瘀痕及長期不愈的肉腫均可誘發鱗狀細胞癌。生長較快,早期即形成潰瘍。有的呈結節樣或菜花狀,向深部侵犯較小,基底可移動;有的呈蝶狀,向深部浸潤較明顯,破壞性大,常累及骨骼。鱗狀細胞癌常伴有化膿性感染,伴惡臭、疼痛。多見區域性淋巴結轉移,患者頭部巨大鱗狀細胞癌,其惡臭無比,膿性分泌物較多,易出血;發生頸部淋巴結轉移。其發病部位以黏膜皮膚連線處鱗狀細胞癌發展最快,黏膜發病者更容易轉移。臨床表現
 鱗狀細胞癌
鱗狀細胞癌 鱗狀細胞癌是宮頸癌常見類型。根據調查研究發現約有90%~95%的宮頸癌屬於了此種類型的宮頸癌,常發生於宮頸鱗狀上皮和柱狀上皮的交界區。
病理
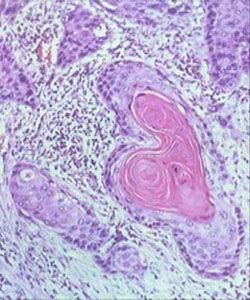
表皮角化, 腫瘤由 鱗狀上皮細胞團塊所組成,不規則地向 真皮內浸潤,棘細胞呈瘤性增生,呈條索狀或巢狀細胞團,邊緣以基底細胞層,中心部有角化性癌珠,在癌細胞團內有很多分裂象,周圍淋巴細胞和 漿細胞浸潤。CLS生物療法
CLS生物療法主要是從腫瘤免疫學角度來治療腫瘤。科學研究 發現,免疫系統是人體防止病毒入侵、細胞異變的保護系統,當人體細胞發生癌變的時候,免疫系統會第一時間清除異變細胞,這也是正常人身體每天產生癌細胞而不患癌的原因。當人體免疫系統功能缺陷和低下的時候,癌細胞就能夠逃過免疫系統的監視而瘋狂生長,直接導致了腫瘤的形成。CLS生物治療的原理是用自身免疫細胞殺滅腫瘤細胞。2011年諾貝爾醫學獎獲得者斯坦曼博士在1973年發現了激活免疫系統的關鍵細胞DC細胞。在20世紀80年代,科學家又培養出了具有腫瘤強殺傷效應的CIK細胞。這兩種細胞是腫瘤生物治療的關鍵 細胞。DC細胞能夠負載抗原直接跟蹤身體各部位的腫瘤細胞,而CIK的腫瘤殺傷能直接根據DC細胞的位置進行。但腫瘤病人體內這類細胞數量少,基本起不到治療作用。CLS生物治療通過體外實驗室萬倍擴增這兩類細胞,再回輸患者體內實現腫瘤大面積的殺傷治療。
診斷
表皮角化,腫瘤由鱗狀上皮細胞團塊所組成,不規則地向真皮內浸潤,棘細胞呈瘤性增生,呈條索狀或巢狀細胞團,邊緣以基底細胞層,中心部有角化性癌珠,在癌細胞團內有很多分裂象,周圍淋巴細胞和漿細胞浸潤。1.注意發病年齡、癌腫部位、職業。有無長期風吹日曬或海上生活史,有無吸菸嗜好及慢性熱刺激,有無不穩定性瘢痕、慢性骨髓炎、慢性潰瘍病史。
2.注意病變是否粗糙、脫屑、潰破等,鄰近淋巴結及區域淋巴結有無腫大、固定。
3.胸部X線攝片檢查,疑有骨質破壞時尚應作骨X線攝片。
4.鄰近淋巴結切除送病理檢查。
影像學
放射X線檢查:中央型SCC可發生肺葉或整個肺萎陷,伴有縱隔向患側移位。中心性段或段以下支氣管腫瘤可擴散至局域淋巴結,表現為肺門、肺門周圍或縱隔陰影,伴或不伴有局部肺萎陷。外周性腫瘤表現為孤立的肺部結節(3cm)。鱗狀細胞癌是形成空洞最常見的肺癌類型,在胸片上可見不規則的厚壁空洞。當腫瘤位於肺上溝時,稱之為Pancoast腫瘤,常伴有胸後壁肋骨破壞,可導致Horner綜合徵。一些小氣管或支氣管內腫瘤的胸部X線可表現正常。肺門陰影、肺不張或周圍腫塊可伴有胸腔積液、縱隔擴大或橫隔一側抬高。CT或螺鏇CT:原發性腫瘤和中央型病變範圍的最佳檢測方法是CT掃描。螺鏇CT可更好地評估胸廓病變的範圍,顯示在胸部平片上無法顯示的小的原發性或繼發性結節以及淋巴結擴散。
PET掃描:是目前鑑別轉移發生的可選擇方法(除需MRI檢測的腦轉移外)。骨轉移典型呈溶骨性表現。
細胞學
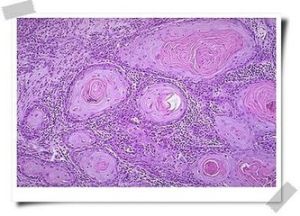 宮頸鱗狀細胞癌顯微鏡圖
宮頸鱗狀細胞癌顯微鏡圖 在壞死和細胞碎屑的背景中可見到大的腫瘤細胞,伴有不規則的深染的核,位於中央,有一個或多個小核仁,胞漿豐富。腫瘤細胞常散在分布,可呈奇特的形狀如梭形和蝌蚪形,也可表現粘附性聚集,通常呈扁平片狀伴有拉長的或梭形核。在分化良好的鱗狀細胞癌中角化的胞漿通過Romanowsky染色呈現刺槐毒素的(robin’s)蛋藍色,而通過Papanicolaou染色可呈橙黃色或黃色。在脫落細胞標本中以表層腫瘤細胞為主,表現為單個散在分布,具有明顯角化的胞漿和緻密深染的核。相反,在刷取的標本中細胞多取自較深層組織,可見更多的細胞表現為粘附性聚集。
腫瘤外觀根據纖維化程度不同常呈白色或灰色,質地較硬,伴有局部碳樣色素沉著,在病變中央呈星狀倒行至四周。腫瘤可表現巨大並伴有空洞形成。中央型腫瘤可形成腔內息肉狀腫塊和/或透過支氣管壁向周圍組織浸潤,也可阻塞支氣管腔導致支氣管分泌物瀦積、肺不張、支氣管擴張、阻塞性脂樣肺炎和感染性支氣管肺炎。少數病例可來源於外周小氣道。但研究結果有所改變因為最近一項研究報導53%的鱗狀細胞癌可發生於周圍肺部。
擴散和分期
中央型鱗狀細胞癌以兩大擴散方式為特徵:上皮內擴散(原位)伴或不伴皮下侵犯和支氣管內息肉狀生長。廣泛的上皮內擴散常見於主要的支氣管。支氣管腺體或導管上皮常被侵及。關於早期浸潤性鱗狀細胞癌的兩種生長方式已有描述:一種是沿著支氣管一側黏膜生長替代表層上皮,伴黏膜下微浸潤和腺體導管侵犯(蔓延型);另一種表現為小的息肉樣黏膜病變,伴向深層浸潤(穿透型)。肺門縱隔組織包括淋巴結的直接侵犯可在進展期病例中見到。周圍型鱗狀細胞癌以形成實性結節為特徵,常伴有支氣管內結節性生長、上皮內擴散或兩者兼有。在進展期病例中周圍型鱗狀細胞癌可直接透過胸膜侵犯胸壁或橫隔。
分期通常根據TNM方法進行。一般來說,鱗狀細胞癌傾向於表現為通過直接擴散侵犯局部鄰近組織。與腺癌或其它原發性肺癌組織類型相比,鱗狀細胞癌較少發生遠處器官轉移。直徑