疾病描述
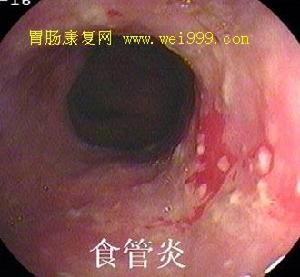 急性腐蝕性食管炎
急性腐蝕性食管炎急性腐蝕性食管炎由誤服(兒童多見)或以自殺為目的而自服(成人多見)強酸、強鹼等腐蝕性物質所引起。不同類型的腐蝕劑造成的損傷情況不同,可據此分為食管酸性燒傷和鹼性燒傷兩大類,前者由硫酸、鹽酸等強酸或陽離子表面活性劑等引起,接觸後可使淺層組織蛋白凝固性壞死,因此食管表面常形成焦痂,但不易損傷食管壁深層。後者由強鹼所致,因其能溶解蛋白、膠原和脂肪而產生穿透性液化壞死,並向深部滲透,故導致的組織損傷更加嚴重而廣泛,一般鹼引起的損傷食管比胃嚴重,而酸相反,但酸引起的食管損傷易出現狹窄形成。損傷程度除與腐蝕劑的性質有關外,還取決於腐蝕劑的濃度、劑量及接觸時間長短等因素。
病理生理
 急性腐蝕性食管炎
急性腐蝕性食管炎流行病學:
腐蝕性食管炎常作為意外事故發生於3歲以下小兒,特別是形形色色的家用清潔劑已進入眾多家庭,易被小兒誤服,這些製品中含有氫氧化鈉(鉀)、碳酸鈉(鉀)、高錳酸鉀等。成人的腐蝕性食管炎往往因吞服強酸或強鹼,作為自殺手段所致。用盛飲料或酒類的容器存放強酸、鹼而不慎被誤服的病例也屢見不鮮。近年藥物引起的食管炎受到臨床關注。現已認識到,所有年齡組患者,在各種臨床情況下服用各種治療劑量的藥物均可能損傷食管。
診斷檢查
 急性腐蝕性食管炎
急性腐蝕性食管炎實驗室檢查:合併食管穿孔出血和呼吸道感染時可見血白細胞計數升高,血紅蛋白降低。
其他輔助檢查:
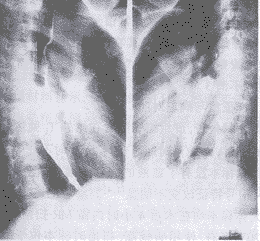
1.X線檢查X線檢查應在急性炎症消退後,病人能吞服流食方可作食管造影檢查。如疑有食管瘺或穿孔,造影劑可流入呼吸道,最好採用碘油造影。依據病變發展的不同階段及損傷程度不同,輕者:早期為食管下段繼發性痙攣,黏膜紋理尚正常,也可輕度增粗、扭曲、後期瘢痕、狹窄不明顯。中度:食管受累長度增加,繼發性痙攣顯著,黏膜紋理不規則呈鋸齒狀或串珠狀。重症者:管腔明顯縮小,甚至呈鼠尾狀。
2.食管鏡檢查除休克或穿孔者外,應儘早施行,以判斷病變範圍,防止因狹窄而形成梗阻。需定期內鏡複查除進行擴張狹窄的食管外,及早發現食管癌,因癌的發生率比正常食管要高,尤其是強鹼致成的食管狹窄。腐蝕性食管炎一般根據其病史、症狀及體徵不難診斷,且常與腐蝕性胃炎並存。但在臨床中應注意是否合併有食管的其他病變。對於中老年男性患者而言,尤需注意與食管癌的鑑別。食管癌以吞咽困難、消瘦等為主要表現,病情呈進行性加重,X線及胃鏡結合活組織檢查可明確診斷。常將急性腐蝕性食管炎內鏡下表現分為3度:1度為黏膜充血水腫,可見小面積糜爛,但無出血,無滲出和潰瘍,黏膜脆性正常或僅輕度增加。此度損傷僅限於黏膜層,後期不會形成狹窄或其他嚴重併發症。2度為黏膜糜爛、滲出,脆性增加易出血,可有小面積潰瘍、壞死或黏膜剝脫。3度為大面積黏膜組織壞死、剝脫、出血,見大塊灰黑色焦痂樣物形成,或其他檢查發現縱膈炎、腹膜炎或肺炎等情況。食管腔可因水腫而明顯變小,或呈擴張狀態,無任何蠕動。有時較嚴重的2度損傷與3度損傷不易區分。
治療方案
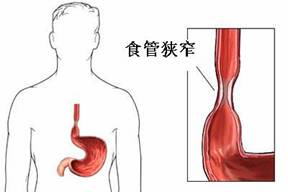 急性腐蝕性食管炎
急性腐蝕性食管炎1.早期處理:應儘早搶救。立即飲水稀釋,亦可服牛奶、雞蛋清等對黏膜有保護作用的物質,放置鼻胃管,早期可經其將胃內容物抽出,以後可進行鼻飼。用清水謹慎洗胃,一般不主張使用中和劑洗胃,禁催吐。嚴重損傷者應早期予抗生素以預防感染、予激素以抗炎並減輕瘢痕增生。有劇烈嘔吐、嘔血、呼吸困難、休克或食管穿孔時應行相應的緊急處理,保持呼吸道通暢,維持水電平衡及生命體徵。
2.後期治療:以防治食管狹窄為主。對可能出現食管狹窄但無食管外併發症者,現主張儘早進行擴張治療,因嚴重狹窄多在3w左右即出現。開始擴張治療的具體時間尚有爭議,多建議在2~3w左右,亦有主張在燒傷後7~10d即開始。3度損傷者擴張治療開始時間則因人而異,儘早擴張效果較好,可在停用激素後(約6~8w)謹慎進行。多在X光下經導絲引導用探條擴張,或用內鏡下水囊擴張法,早期壓力宜小,一般每周擴張不超過2次。因存在再狹窄的問題,一般不行支架置入治療。擴張治療無效或重度、多節段狹窄者應儘早進行外科手術治療。
立即終止接觸毒物,消除胃腸道尚未吸收的毒物,並促進已吸收的毒物排出。根據毒物的性質,選擇套用相應的解毒劑,如強酸中毒時可採用弱鹼或鎂乳、肥皂水、氫氧化鋁凝膠等中和。強鹼可用弱酸中和,常用稀醋、果汁等。除以上治療外,腐蝕性食管炎早期階段,激素和抗生素為主要的治療藥。潑尼松(強的松)一次劑量為20mg,每8小時1次,1個療程為4~5天,以後逐漸減量,延至幾周,方可停藥。根據有無感染、感染程度和細菌種類酌情使用廣譜抗生素。儘早採用汞探條擴張,其目的是防止管腔狹窄,早到燒傷後24~48h進行,一般為4~6周進行擴張。若擴張無效,需進行食管切除和食管胃吻合,或用結腸代食管以恢復消化道的連續性。
預防預後
預後:輕度腐蝕性食管損傷的病人可無併發症;重度燒傷的患者易出現食管穿孔、出血、氣管食管瘺等急性併發症,病死率高;Ⅱb或Ⅲ度食管燒傷70%以上發生狹窄,所有食管腐蝕性損傷中出現食管狹窄等比率在10%~30%。食管腐蝕性損傷後食管狹窄的病人發生食管鱗狀上皮癌的風險明顯增加,發生率是一般人群的1000倍以上,所以長期食管狹窄的患者如狹窄的症狀發生變化,應注意食管癌的可能。
預防:
1.嚴格管理,防止誤食強酸、強鹼而引起的食管損傷。
2.加強教育防止青少年及成年人有自殺意圖而食入強酸強鹼。
急性腐蝕性食管炎相關藥品:腎上腺皮質激素 、抗生素
併發症狀
 急性腐蝕性食管炎
急性腐蝕性食管炎1.全身併發症服毒量較多,則有全身中毒現象,重者在數小時內或1~2天內死亡。
2.局部併發症
(1)出血:在服毒後數天內可出現小量吐血,但大量出血則為壞死組織脫落所致,常出現於1~2周內,一般多在10天左右突然發生大量出血,重的可因無法制止而死亡。故對嚴重的患者,1周后各種症狀雖然消失,最好仍應臥床休息、進流質飲食直至2周后,如此多不致發生大量出血。
(2)食管穿孔和縱隔炎:只並發於吞服毒液過濃而量又大的患者,一般鹼性腐蝕較酸性者更易發生食管穿孔,多在食管下端破裂至左側胸腔,有時穿過至氣管,形成氣管食管瘺管,文獻上曾有偶然破潰至主動脈弓的報導。
(3)胃燒傷、胃穿孔和腹膜炎:並發於酸性腐蝕劑者為多,呈急腹症表現,病情危重。
(4)喉水腫、吸入性肺炎、肺膿腫和支氣管擴張症:可以並發於急性腐蝕性食管炎和瘢痕狹窄時期,尤易發於兒童患者。
(5)食管瘢痕狹窄:常為難以避免的併發症,只有早期預防才可防止其發生,胃瘢痕狹窄也常並發於吞咽酸性腐蝕劑的患者中。
