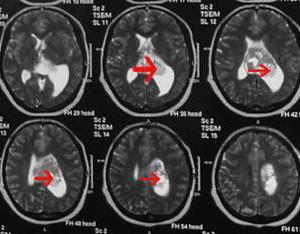
 顱內腫瘤伴發的精神障礙
顱內腫瘤伴發的精神障礙顱內腫瘤包括原發性與繼發性兩類即原發於顱內各種組織的腫瘤和繼發於軀體部位的腫瘤。原發性腦瘤來源於顱內各種組織成分如腦膜、腦組織、腦神經、腦血管、腦垂體及胚胎殘餘組織等。繼發性則由身體其他部位如肺、子宮、乳腺、消化道肝臟等惡性腫瘤轉移至腦部或由鄰近器官的惡性腫瘤由顱底侵入顱內。囊蟲、肉芽腫、膿腫、動脈瘤與血管畸形等均可發生於顱內,但不屬於顱內腫瘤範疇,可統稱顱內占位性病變。顱內腫瘤伴發的精神障礙,是指顱內腫瘤侵犯腦實質壓迫鄰近的腦組織或腦血管,造成腦實質破壞或顱內壓增高伴發的精神障礙,患顱內腫瘤的患者,約有40%~100%的人可出現精神症狀。
流行病學
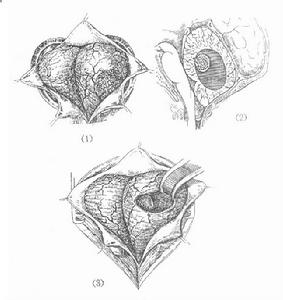 顱內腫瘤
顱內腫瘤據對中國六城市居民調查顯示,腦瘤患病率為32/10萬,一項世界性的統計為40/10萬,說明顱內腫瘤的發病率並不低,值得重視。就全身腫瘤的發病率而言,顱內腫瘤的年發生率約為2.25/10萬~15/10萬,居第5位(6.3%)。在成人,腦瘤占全身腫瘤總數的1.45%~2.0%。兒童期腦瘤在全身各部位腫瘤中所占比率相對較多,占全身腫瘤的7%。腦瘤可發生於任何年齡但多見於青壯年,兩性無明顯差別根據國內北京和上海兩地3049例顱內腫瘤的分析,膠質瘤占43.48%,腦膜瘤17.47%,神經鞘瘤9.91%垂體腺瘤10.9%,顱咽管瘤5.69%,血管性腫瘤3.36%,轉移癌5.12%,其他4.01%。腦瘤發生的部位以幕上者多於幕下二者發病率之比約為3∶1幕上的腦瘤位於額葉、顳葉者居多,幕下者多見於小腦半球與蚓部、第四腦室、腦橋小腦角。腦膠質細胞瘤(簡稱膠質瘤)是顱內腫瘤中最多的一類,接近顱內腫瘤半數。腦瘤的發病年齡、好發部位與腫瘤類型存在相關性。腦瘤所致精神障礙發生率為20%~40%。但因嚴重行為異常而需住入精神病機構者為數不多。南京神經精神病防治院1947年到1991年期間住於精神科的4.353萬例精神病人中,顱內腫瘤所致精神障礙僅4例,占0.032%顱內腫瘤患者出現精神症狀的幾率並不低,而住入精神科者卻不多,主要是外科手術仍然是首先提供給病人的治療手段。精神病院屍體解剖的資料顯示,顱內腫瘤的檢出率為1.7%~11.2%(Davison,1986);對住院的精神病患者進行常規頭顱X射線檢查1200例中發現17例存在未預料到的腦腫瘤,占1.4%,較一般人中腦腫瘤的發生率0.05%要高(Divison,1986)。
病因
腦瘤所致精神障礙的某些特徵性症狀與以下幾個方面密切相關。
1.腫瘤的部位 額、顳葉腫瘤其精神症狀的發生率明顯高於其他部位的腫瘤。顳葉腫瘤常出現視聽幻覺,額葉腫瘤常表現出滑稽動作及言語。腫瘤位於大腦左半球或右半球對精神症狀的影響也存在差異。
2.腦瘤的組織學類型及生長速度 快速生長伴顱內壓增高者多出現急性腦器質性綜合徵;慢性生長的腫瘤易導致認知障礙或局部神經缺失症狀緩慢生長腫瘤導致的認知缺陷與發病前的智慧型有關。
3.腫瘤大小 體積越大症狀越明顯。
4.病前的功能狀態
5.腦腫瘤術後。
總之腦腫瘤所致精神障礙與多種因素的綜合作用有關。
發病機制
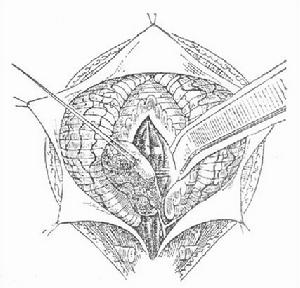 切除術
切除術1.精神症狀的形式 顱內腫瘤所致精神障礙的形式基本上可分為5種:腫瘤本身直接或間接引起;腫瘤所致癲癇而表現為精神發作;患者對腫瘤和(或)手術所發生的精神病性反應;對素質不良者誘發精神分裂症,情感性障礙等;對器質性損傷的補償
(1)腫瘤本身直接或間接引起:
①腫瘤發生的部位與精神功能有密切關聯。如顳葉、邊緣系統、胼胝體、額葉等,易於出現精神症狀。
②腫瘤由於腦瘤擴張生長引起顱內壓增高。約有80%的顱內腫瘤病人出現顱內壓增高。引起顱內壓增高的原因包括:腫瘤在顱腔內占據一定空間體積達到或超過了機體可代償的限度(約為顱腔容積的8%~10%)即出現顱內壓增高;腫瘤阻塞腦脊液循環通路任何部位,或因腫瘤妨礙了腦脊液的吸收形成梗阻性腦積水如後顱窩和中線的腫瘤,往往引起靜脈竇的回流障礙和腦脊液循環通路的阻塞招致腦脊液積聚,可較早出現顱內壓增高症狀;腦瘤壓迫腦組織、腦血管,影響血運,引起腦的代謝障礙或因腫瘤特別是惡性膠質瘤與轉移瘤的毒性作用與異物反應,使腦瘤周圍的腦組織發生局限或較廣泛的腦水腫;腫瘤壓迫顱內大靜脈與靜脈竇,引起顱內淤血等等。
這些因素相互影響,構成惡性循環,使顱內壓增高愈來愈劇烈顱內壓增高引發的精神症狀包括神經症樣症狀群以及精神興奮或抑鬱為主的症狀群。
③腫瘤生長速度迅速的惡性腫瘤,如多形性成膠質細胞瘤本身的軟化、壞死出血,周圍組織可有壞死和水腫,兼之高度浸潤性,易於引起精神症狀。
④腦腫瘤伴發腦水腫的程度。如腦轉移癌和發展迅速的惡性腫瘤往往伴發嚴重的腦水腫,容易出現精神症狀
總之,一般情況下快速生長而且伴發顱內壓增高的腫瘤多表現為急性腦器質性綜合徵,而緩慢生長的腫瘤易於招致認知缺陷。這一類精神障礙雖直接或間接由腫瘤本身引起,但也受病人人格的影響。
(2)腫瘤所致癲癇而表現為精神發作:癲癇發作是顱內腫瘤常見的症狀,約占顱內腫瘤病人的30%~40%以發作性抽搐為顱內腫瘤的首發症狀的占10.3%(張心保等,1986)特別是腦膜瘤星狀膠質細胞瘤,多形性成膠質細胞瘤等顱內腫瘤侵犯顳葉邊緣系統可出現精神性發作亦即精神症狀型癲癇的發作形式。然而其間界線難以劃定,內在腫瘤引起癲癇,癲癇又影響精神活動究竟腫瘤和癲癇二者何方對精神障礙的產生有關需要進一步研究。
(3)患者對顱內腫瘤及其切除後所發生的精神病性反應:
①對顱內腫瘤的精神性反應:這類反應取決於病人對腫瘤的態度。與其他軀體疾病伴發的精神病性反應一樣病人對腫瘤及其治療前景過於關注,進而發展推諉機制而發生偏執意向對醫護人員和家屬抱有敵意,懷疑他們夥同延誤他的診斷和治療。
②顱內腫瘤手術後一過性精神病性反應:南京神經精神病防治院住院4例顱內腫瘤所致精神障礙患者中,2例系手術後精神病性反應,其中右頂葉腦膜瘤和右額葉腦膜瘤各1人。許民輝(1990)報導後顱窩腫瘤手術後一過性精神障礙7例,其中室管膜瘤1人,腦膜瘤1人,聽神經瘤3人,上皮樣囊腫1人,髓母細胞瘤1人。以上兩組病例均在術後1周內發生,最短2天,最長3周。所有病例均無精神病家族史,臨床以興奮和偏執症狀為主,用神經阻滯劑容易控制。發作時腦脊液檢查無顱內壓增高表現,與腫瘤病理亦無關
無論是顱內腫瘤的術前或術後,大多數病人對腫瘤或手術帶來腦功能破壞是極為關注的,並從而引起行為反應。這種反應類似災禍反應病人表現易於激惹,焦慮和抑鬱。術前隨著腫瘤不斷生長可出現知覺功能損害,否認那些已非常觸目的腫瘤徵象其時焦慮和抑鬱消失。這類反應在一定程度上取決於患者的既往人格,病前適應情況和腦破壞的速度既往對環境適應情況可預測其患腫瘤後心理反應的嚴重程度。病人表現焦慮和抑鬱系由於其不能應付環境中的智力挑戰所致。當精神衰退繼續進展時病人的特徵性反應是否認,一些病人表現欣快自我感覺良好,輕浮,無意義的開玩笑和一語雙關(愚蠢性詼諧witzelsucht)。
(4)顱內腫瘤誘發精神分裂症或情感性障礙:對具有發生精神分裂症或情感性障礙易感素質者,顱內腫瘤是腦器質性疾病可降低腦功能從而誘發這兩類精神疾病。除遺傳影響外,作為一般規律,既往任何腦疾病(包括精神分裂症),均有助於後來發生另外一種腦疾病,如既往有乙型腦炎,後來易於發生精神分裂症反之亦然顱內腫瘤侵犯邊緣系統,額顳葉部位引起精神分裂症樣精神病已有一些報導,但尚有待證實。
(5)對器質性缺陷的補償:緩慢生長的顱內腫瘤招致一些腦功能的缺陷與顱腦外傷患者一樣病人對這些缺陷可發生補償行為,如開始時可有災禍樣反應,表現焦慮、抑鬱和易於激惹,後來可出現類似腦外傷患者的行為改變
2.顱內腫瘤病理與精神症狀 腫瘤病理與精神症狀間缺乏相關,然而不同類型腫瘤伴發的行為改變有一定規律性。
(1)膠質瘤:主要包括星狀膠質細胞瘤,多形性成膠質細胞瘤,髓母細胞瘤。南京神經精神病防治院(1986)經手術或病理檢查證實的27例顱內腫瘤所致精神障礙的患者中,膠質瘤占59.2%,腦膜瘤33.3%,轉移癌7.4%。
①星狀膠質細胞瘤:南京(1988)27例顱內腫瘤中星狀膠質細胞瘤16例(40.7%)星狀膠質細胞瘤好發於額葉、頂葉和顳葉,一般呈局限性生長,但也可呈浸潤性進展。此類腫瘤發展到相當大時始出現精神症狀。如侵犯兒童小腦也無行為改變,迄止阻塞腦室系統引起顱內壓增高始出現精神症狀
②多形性成膠質細胞瘤:此類腫瘤好發於額葉、頂葉和枕葉,發展迅速兼之瘤體組織和周圍腦組織出現多種形式病理變化,精神症狀出現較早。此類腫瘤生長具有高度浸潤性,始發於一側額葉,很快波及胼胝體並侵犯另一側額葉其對病人可發生嚴重痴呆。多形性成膠質細胞瘤如侵犯顳葉則精神症狀明顯,此時視通路受損可檢出視野缺損,如主側顳葉受損則有失語症。顳葉受累時常有抽搐發作有時呈精神性發作,可見強制性思維、幻覺、錯覺、心緒障礙、自動症、夢樣狀態、口部自動反射等表現。
③髓母細胞瘤:80%的患者在15歲以下,生長於小腦中線,可有頭痛、噁心嘔吐、共濟失調、腦神經麻痹顱內壓增高等。少數病人網狀結構受累,可出現瞪目昏迷常被誤診為精神分裂症。
(2)腦膜瘤:起源於蛛網膜生長緩慢。腦膜瘤系良性腫瘤,有包膜形成,為纖維性結構,好發於前腦基底部和旁矢狀區,生長很大可無任何臨床表現或僅有智慧型下降腦膜瘤一般不引起痴呆和適應能力下降,這是由於病人可通過防禦機制來補償其不足。如果適應能力發生障礙,多與腫瘤體積大小、病人需求和病前適應水平低有關。
這類腫瘤較少引起顱內壓增高,除非到晚期。位於旁矢狀區的腦膜瘤,可致一側或兩側下肢軟弱或共濟運動不良,易誤診為癔症。Patton和Shepherd(1956)指出,腦膜瘤是精神病學家最感興趣的一類大多在生前未檢出卻因其他疾病去世後始被發現。
(3)垂體區腫瘤:垂體區腫瘤可致內分泌障礙或視覺障礙接近第三腦室的難染色垂體腺瘤,顱咽管瘤室管膜瘤、松果體瘤可引起明顯的精神不正常當腫瘤壓迫第三腦室或額葉,精神症狀日趨嚴重,表現遲鈍、嗜睡、無欲、集中困難記憶減退,甚至欣快、虛構。處於嗜睡狀態的病人如被喚醒,則出現易於激惹,過於活動和判斷不良垂體區腫瘤可見幻覺和妄想。
(4)神經鞘瘤:神經鞘瘤又稱施萬細胞瘤或神經鞘膜瘤,在大多數情況下是單發的,包膜完整,與載瘤神經黏著。多見於聽神經,也可見於三叉神經、面神經舌咽神經和副神經,分布範圍以小腦腦橋角最多亦可發生於中顱窩底、鞍旁、枕大孔區,約占全部顱內腫瘤的8%~12%。早期侵犯聽神經引起聽力減退、耳鳴頭昏、眩暈等症狀隨著腫瘤體積增大,出現小腦和腦幹受累的表現,甚至可形成阻塞性腦積水此類腫瘤引起精神症狀者少而且輕微,但一些聽神經鞘瘤患者在聽力減低的一側可出現幻聽。
(5)轉移癌:轉移癌占顱內惡性腫瘤的87%原發灶在男性多為肺,而女性則以乳腺癌為主,病理性質以腺癌居多。轉移癌進展迅速從起病到症狀明顯僅3~6個月。轉移癌的精神症狀發生率甚高,原發顱內腫瘤的精神症狀發生率為1/2,單發顱內轉移癌為1/3,多發顱內轉移癌為4/5,而腦膜彌散性轉移癌為100%精神症狀包括夢囈樣譫妄、健忘症、情感淡漠無欲、意志缺乏有的病人可見欣快,愚蠢性詼諧。到轉移癌晚期,病人記憶力減退,判斷力降低,淡漠無欲,意識錯亂,定向不良,昏睡、痴呆發展。
3.影響顱內腫瘤引起精神症狀的因素
(1)性別和年齡:南京(1986)77例中男性44人,女性33人,國內其他資料(羅忠悃1963;夏鎮夷,1963)以女性多見。國內外資料表明,30~50歲青壯年人多見羅忠悃(1963)曾對有精神症狀和無行為改變的兩組顱內腫瘤的年齡進行比較,發現有精神症狀者年齡較無此類表現者小。
(2)病期:指起病到入院期間。羅忠悃(1963)報導有精神症狀的顱內腫瘤患者病期較無行為改變者短,提示出現精神症狀容易引起周圍重視而早期求診。
(3)遺傳:顱內腫瘤的確切病因尚不明了。關於顱內腫瘤引起精神症狀是否與遺傳有聯繫尚在探索之中由於顱內腫瘤患者有時可出現類似精神分裂症或躁鬱症的症狀,故而患者病前素質問題引起注意Bleuler指出,這些非器質性精神症狀群的本質可從家族精神病史調查中發現問題具有“內因性”精神症狀的腦腫瘤患者家屬中,患精神分裂症或分裂樣型人格和躁鬱症者較一般人口的患病率高。Davison(1986)綜合8組共3000例腦腫瘤患者,精神分裂症的患病率為0%~3.5%,中位和標準誤為1.2%±0.2%,高於一般人口中精神分裂症患病率0.2%~0.5%,顯然腦腫瘤和精神分裂症的伴發很可能較預期幾率要大。Bleuler的見解是腦腫瘤本身並不引起精神分裂症或躁鬱症,而腦腫瘤卻可增強遺傳傾向的顯現率;Davison認為腦腫瘤很可能引起類似精神分裂症的表現。
(4)腫瘤部位:浸潤影響兩側半球的腫瘤容易引起精神症狀,一側半球受累時不一定引起。天幕上及天幕下腫瘤所引起精神病狀可因部位和腫瘤性質不同而有差異。Keschner等(1937,1938)報導530例腦腫瘤中,412例有精神症狀,其中315例在幕上61例在幕下而且多在晚期出現,精神症狀輕微而取短暫經過。他們又指出,幕上腫瘤幻覺多見,尋常為聽視幻覺。左右兩半球發生腫瘤時引起精神症狀的機遇和形式引起較多的重視。一些學者(Kesehner等,1938;Gibbs, 1938)報導左側腫瘤引起精神症狀者多但經統計學處理並無明顯差異。Bingley(1958)指出,在無顱內壓增高的情況下,智慧型與情感障礙特別多見於左側顳葉。侯明德(1963)的82例腦腫瘤中,1例位於枕葉中線,位於左側者32.6%發生精神症狀而位於右側者34.2%出現行為改變,並無顯著差異。
(5)顱內壓增高:精神症狀與顱內壓增高的關係不能一概而論,應具體分析。顱內壓增高除引起頭痛,嘔吐和視盤水腫外,可有頭暈意識模糊,情感淡漠,精神遲鈍甚至昏迷等表現,當施用減壓手術或輸注高滲葡萄糖液時可獲減輕或消失Busch(1967)認為智慧型障礙與顱內壓增高無關,而精神遲鈍與之有聯繫。總之,除顱內壓增高引起相應的精神症狀外,其他形式的行為改變與顱內壓增高無關。
(6)精神因素:除性格特徵和個體素質外,精神創傷亦為誘發一些顱內腫瘤患者引起精神症狀的因素。1例男性右頂葉腦膜瘤病例,手術前被隔離審查,當腫瘤引起的症狀明顯後住院。患者認為診斷被延誤,手術也遲了,從而手術後發生多疑護士發藥時把苯妥英鈉說成苯妥英鈉,便感到給他換了藥,進而懷疑飯內有毒藥,懷疑岳母害他,愛人出身不好對他不懷好意,擬從視窗跳下被阻止。實際上,任何器質性精神障礙均可在其精神症狀中反映病前生活事件,至少在疾病的早期如此。
診斷
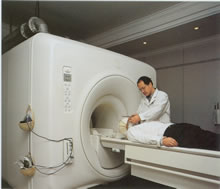 CT掃描
CT掃描必須符合CCMD-2-R中腦器質性精神障礙的診斷標準和關於有顱內腫瘤的證據,且精神障礙的發生和病程與顱內腫瘤相關。腦腫瘤伴發的精神症狀不典型,出現行為改變時缺乏定位症狀和體徵,診斷有難度,首先是根據病史和物理檢查對腦瘤做出早期正確診斷。
腦瘤的早期診斷十分重要,首先應明確:究竟有無顱內腫瘤需要與其他顱內疾病鑑別;腫瘤生長的部位以及與周圍結構的關係,準確的定位對於開顱手術治療是十分重要的;腫瘤的病理性質,如能做到定性診斷,對確定治療方案與估計預後皆有參考價值。病史與臨床檢查是正確診斷腦瘤的基礎,發病時間、首發症狀和以後症狀出現的次序對定位診斷具有重要意義。頭痛、噁心嘔吐和視盤水腫是3個常見的軀體症狀,精神科醫師對所有精神疾病患者應認真進行軀體檢查和神經系統檢查。對頭痛患者不能掉以輕心,長期頭痛患者的頭痛性質改變或新近無原因發生頭痛、開始為陣發性,後為持續性,應格外注意排除腦腫瘤。顱內腫瘤可表現一些短暫或特殊的功能障礙,當頂葉腫瘤出現令人迷惑的認知障礙或旁矢狀區腫瘤發生一側下肢無力時,容易與癔症混淆,應引起注意。
一些部位腫瘤可引起緘默、少動呆滯等類似緊張症表現,易誤診為緊張型精神分裂症。綜合國內外有關誤診的報導,誤診為精神分裂症、抑鬱症和癔症者最多。不少腦腫瘤患者表現抑鬱症狀,而伴發躁狂者少。
患者以行為異常由家屬伴來,如果病情的發展與處境無關而臨床病程不斷進展,應考慮腦腫瘤的可能性。腦局限性症狀無特異性,任何腦疾病一旦波及這些部位均可引起故需結合病史和輔助檢查全面加以考慮。
鑑別診斷:
精神科醫生遇到的腦腫瘤與神經科接觸的類型是不同的,前者依出現的多少次序排列為腦膜瘤,膠質瘤,轉移瘤和垂體瘤。而神經科的順序為膠質瘤、腦膜瘤、垂體瘤和轉移瘤因此精神科醫生對腦膜瘤、膠質瘤和轉移癌應給予較多的重視。詳細神經系統檢查是防止誤診的重要因素,然而目前臨床精神科醫生往往忽略短期內發展嚴重精神衰退或痴呆者多見於轉移癌和多形性成膠質母細胞癌除進行腦電圖、CT、核磁共振等檢查予以證實外對轉移癌需拍胸片尋找原發灶。
同時應與癔症、睡行症、精神分裂症、雙相障礙相鑑別,主要是根據病史、家族史、臨床表現治療效果等進行鑑別。
1.神經症 在腦腫瘤早期,可出現類似神經衰弱或其他神經症的症狀,其中尤以癔症較為突出。觀察其病程變化和病人對疾病的態度,往往有助於區分。
2.精神分裂症 腦腫瘤病人中常可出現幻視幻聽、思維貧乏情感淡漠、妄想、意向缺乏以及一些行為動作的異常但這些症狀和病程與精神分裂症有著本質的不同。此外,精神分裂症缺乏相應的陽性體徵,缺乏實驗室檢查及其他輔助檢查的陽性結果。
3.麻痹性痴呆 此類疾病在臨床症狀上往往難以區分,但該病具有神經系統的特徵性體徵以及血清和腦脊液的改變可資鑑別。
4.感染中毒性精神病 由於兩者都有顱內高壓的臨床表現及意識障礙,因此兩者易混淆,給診斷帶來困難。但從病史、發病經過、軀體症狀和化驗所見,以及意識障礙的特徵性表現,均可進行鑑別
5.癲癇大小發作和癔症 大約20%的腦腫瘤患者以抽搐為首發症狀,需要與癲癇區別尤其是癲癇精神性發作與顳葉腫瘤精神性發作之間的區分。最為重要的是疾病發展的規律、精神因素和個性特徵均有鑑別意義。其他如CT、MRI等結構性腦成像檢查多可明確診斷。晚發性癲癇需考慮腦腫瘤的可能然而幾率並不高,僅為6%(Serafetinides和Dominian1962)。
6.其他器質性精神病 如老年性痴呆、腦動脈硬化性精神病、慢性顱腦損害性精神病等。可根據病史、軀體和神經系統體徵、臨床精神症狀特點、顱壓增高的表現以及其他檢查可資鑑別。
檢查
實驗室檢查:
腰椎穿刺與腦脊液等檢查結果參見神經外科腦瘤有關章節符合腦腫瘤實驗室檢查結果。
其它輔助檢查:
輔助性檢查包括顱骨X線平片檢查、腦CT、MRI、腦血管造影、腦超聲檢查等。其中腦CT與MRI是當前對腦瘤診斷最具有價值的檢查方法,陽性率達95%以上,對明確腫瘤的部位大小、範圍具有重要價值。近年來套用正電子發射斷層掃描(PET)可顯示腫瘤影像和局部腦細胞功能活動情況。
值得一提的是腦成像技術未問世前,腦血管造影對確定腫瘤的部位和性質是有價值的,目前已被CT、磁共振等腦成像技術所取代,僅在懷疑腦膜腫瘤或血管性異常時始使用腦血管造影。
治療
早期發現、早期治療是對所有疾病的治療原則,顱內腫瘤的處理也不例外。治療愈早,效果愈好。治療方法包括手術放射治療化學治療、中醫中藥、免疫治療等應針對精神症狀選擇高效價而毒副作用小的抗精神病藥物用藥劑量不宜過大,尤其在術後及放療化療中,伴有癲癇的患者應監測血藥濃度。
一般顱內腫瘤的治療以手術摘除為主,一旦確診應儘早進行手術可改善軀體和神經症狀目前由於手術技術的改進,過去無法觸及的部位新生物也可手術摘除一部分。腦膜瘤易於手術取出,但手術時出血較多,應及時處理。在腦實質中生長的星狀膠質瘤手術是姑息的,但可確定腫瘤的性質,解除一些症狀。有些星狀膠質瘤部分切除後,可使症狀取得多年緩解。
一些惡性腫瘤,如轉移癌,高度浸潤生長的多形性成膠質細胞瘤,手術可致腦組織水腫,導致功能殘廢加重,則一般不考慮外科治療。如為孤立癌可切除
放射治療和化療需要有關專家指導下進行,已知化療對顱內肉瘤是有效的一些症狀與腦水腫有關,地塞米松有效。
不論腫瘤的類型或預後如何,醫生均應給患者和其家屬高度關懷,並給予情感支持,對焦慮、抑鬱興奮、易激惹、木僵等症狀,應給以適當的精神藥物,控制精神症狀。但劑量不宜過大,因器質性腦疾病患者對藥物的耐受性低。短期給予抗精神病藥物,如奮乃靜氯丙嗪等。注意與減壓措施同時進行,因這些精神症狀系由顱壓增高所引起。
預後預防
預後:
根據腫瘤性質,惡性腫瘤預後不良
預防:
對確診腦腫瘤的病人,應個給予更多的社會、家庭心理支持、援助,有望減輕腦腫瘤伴發的精神障礙的症狀。
