病因
凡胎兒先露部與骨盆入口平面不能嚴密銜接,在兩者之間留有空隙者,均可發生臍帶脫垂。主要原因有:1.異常胎先露是發生臍帶脫垂的主要原因。據統計頭先露約500例中有1例發生(僅占0.2%),臀先露則每25例中有1例發生(占4%),肩先露發生率更高每7例中就有1例(占14%)。頭位、臀位、橫位三者發生臍帶脫垂之比例約為l∶20∶70,可見臍帶脫垂與異常先露有密切關係。臀先露中大多發生於足先露,而單臀先露常能與盆腔密切銜接,發生臍帶脫垂者較少枕後位、顏面位等異常頭先露或複合先露,常不完全填滿骨盆入口,在破膜後胎頭才銜接,容易誘發臍帶脫垂。
2.胎頭浮動骨盆狹窄或胎兒過度發育胎頭與骨盆入口不相適應(頭盆不稱),或經產婦腹壁鬆弛常在臨產開始後胎頭仍高浮,胎膜破裂,羊水流出之衝力可使臍帶脫出。尤其扁平骨盆,在先露部和骨盆入口之間常有空隙且胎頭入盆困難,胎膜早破容易誘發臍帶脫垂。
3.臍帶過長或胎盤低置(或兼有臍帶邊緣性附著)如先露部與骨盆相稱時,臍帶長短並非臍帶脫垂之主要原因,但當胎頭不能接時,臍帶過長即容易發生脫垂。據統計每10例臍帶脫垂中有1例臍帶長度超過75cm。臍帶長度超過75cm者,發生脫垂可能性較臍帶長度正常(50~55cm)者多10倍。
4.早產或雙胎妊娠後者易發生於第2胎兒娩出前,可能均與胎兒過小、胎先露不能與骨盆入口嚴密銜接或胎位異常發生率高有關。
5.其他如早期破膜、羊水過多。後者在胎膜破裂時,因宮腔內壓力過高,羊水流出太急臍帶可被羊水衝出而形成臍帶脫垂。[1]
發病機制
臨產前有影響先露銜接,致胎先露與骨盆入口之間存在較多空隙的因素均可引起臍帶脫垂,如臀位、橫位骨盆狹窄、頭盆不相稱以及胎兒較小等。還有一些促成因素如胎膜早破臍帶過長、羊水過多等臍帶長度超過75cm發生臍帶脫垂的機會為正常者的10倍。羊水過多時羊膜腔內壓力高,破膜時臍帶易被衝出。
疾病概述
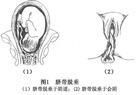
若胎膜已破,臍帶進一步脫出於胎先露的下方,經宮頸進入陰道內,甚至經陰道顯露於外陰部,稱為臍帶脫垂(prolapseofcord)。臍帶位於胎先露部前方或一側,胎膜未破,稱為臍帶先露(presentationofcord)。臍帶先露實際上是輕度的臍帶脫垂,也稱為隱性臍帶脫垂。
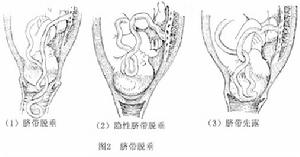
根據臍帶下垂程度及胎膜是否破裂而分為3類:①胎膜破裂,臍帶在先露部之前滑出宮口降至陰道甚至外陰者,稱臍帶脫垂;②不論胎膜破裂或未破,凡臍帶旁置於先露部一側,夾在先露部與子宮下段軟組織之間,一般檢查不能觸及,稱隱性臍帶脫垂;③胎膜破裂前,臍帶即已滑至先露部之前方,稱臍帶先露,如前羊水囊突出則臍帶可能已脫出宮口(圖2)。
病因病理
引起胎頭入盆困難,如骨盆狹窄、頭盆不稱;胎位異常,如臀先露、肩先露、枕後位、額位等;臍帶過長;羊水過多等。
當人工破膜或自然破膜時,臍帶容易滑出。
症狀
 影像圖
影像圖破膜後胎心率突然變慢,臍帶脫垂的可能性很大,應立即做肛查和(或)陰道檢查如發現宮口內有搏動的粗如手指的索狀物即為臍帶先露。如臍帶脫出於宮頸口之外,臍帶脫垂即可確診。檢查者的手觸摸臍帶搏動,可監測胎兒在宮內的情況。不能用力觸摸以免加重臍帶受壓。
併發症:
脫垂的臍帶被壓擠在先露部與骨盆之間,胎盤血液循環受阻,可造成嚴重的胎兒窘迫,尤其頭先露者,臍帶位於恥骨聯合後方時受壓程度特重,可使臍帶血流完全阻斷,致使胎兒迅即死亡。如臍帶由胎先露後側方脫出,則因避開胎頭與骶岬之間的牴觸,所受壓迫程度可稍減輕。臀位與橫位時,臍帶受壓程度雖不像頭位那樣迅猛,但胎兒血液循環仍有不同程度的受阻。一般先靜脈受壓,引起胎兒回心血量的減少和胎盤絨毛間隙充血。臍帶脫出外陰後除其上段仍受壓外,可因溫度變化(室溫較低)及脫出部分的盤曲,更促使臍帶血循環停滯。因臍血管受壓程度不一臨床表現亦有差異:①破膜時或破膜不久後,胎心音變慢或宮縮之後胎心音仍持續緩慢、不規則,是臍帶脫垂的主要臨床表現;②第1產程未破膜前,宮縮或宮縮後短期內胎心音變慢,然後恢復正常,經墊高臀部或改變臥式後上述現象好轉雖為臍帶受壓一般現象(纏繞、打結),亦應疑有臍帶先露;③臍帶脫出顯著者往往在破膜後可於陰道口外見到。
 臍帶脫垂
臍帶脫垂根據破膜與胎心音變化的關係以及陰道檢查臍帶脫垂並不難診斷,但其關鍵是平時須有印象,尤其要注意隱性脫垂。此外還要求判斷胎兒情況,胎位以及宮口開大程度,以便搶救。診斷依據以下幾點:①胎位不正。骨盆狹小或早產等情況下,破膜後胎心率有改變即應考慮有臍帶先露或臍帶脫垂之可能,立即進行陰道檢查鶒。或雖無破膜,但胎心有改變,做陰道檢查在前羊膜囊內觸及索條狀物並有搏動,其頻率與胎心一致,則可診斷臍帶先露,但應注意與臍帶帆狀附著相鑑別(臍帶為活動的索條狀物)。②胎膜已破、胎兒存活時,臍帶脫垂較易診斷,因在先露部前方可清楚觸到有搏動的條索狀物。臍帶搏動可因受壓而消失,但不能藉此來診斷胎兒已經死亡,應同時細緻聽取胎心音,如胎心音消失才能證實胎死宮內。③隱性臍帶脫垂,即使陰道檢查也常不能得到及時的明確診斷故應與臍帶過短或臍帶繞頸後臍帶相對過短相鑑別。後者宮縮時過短之臍帶常牽引胎頭,使之不易下降,產程延長、胎頭下降緩慢。一般在產程後期先露部已降入盆腔後,才出現胎兒窘迫的臨床症狀,而隱性臍帶脫垂多半在分娩早期破膜後即出現臨床症狀。④經陰道檢查確診臍帶脫垂後,應同時查明宮口開大、胎頭下降程度,有無頭盆不稱、胎位或胎勢異常,以便決定治療方案。
治療
1.早期發現,正確處理,是圍生兒能否存活的關鍵。(1)胎膜未破發現隱性臍帶脫垂時,產婦應臥床休息,取臀高頭低位,密切觀察胎心率。由於重力作用,先露退出盆腔,減輕臍帶受壓,且改變體位後,臍帶有退回的可能。如為頭先露,宮縮良好,先露入盆而胎心率正常,宮口進行性擴張,可經陰道分娩。否則以剖宮產較為安全。
(2)破膜後發現臍帶脫垂時應爭分奪秒地進行搶救據宮口擴張程度及胎兒情況進行處理。
①宮口開全、胎心存在、應在數分鐘內娩出胎兒。頭盆相稱者,立即行產鉗或吸引器助產;臀位則行臀牽引;肩先露可行內倒轉及臀牽引術協助分娩後兩者有困難者應立即剖宮產。
②宮口尚未開大,估計短期內胎兒不能娩出者,應從速剖宮產。在準備手術時,必須抬高產婦的臀部,以防臍帶進一步脫出。陰道檢查者的手可在陰道內將胎兒先露部上推,並分開手指置於先露與盆壁之間使臍帶由指縫通過而避免受壓,根據觸摸臍帶搏動監測胎兒情況以指導搶救,直至胎兒娩出為止。臍帶則應消毒後回納陰道內。
③若宮頸未完全擴張,胎心好,無剖宮產條件或產婦及家屬不同意行剖宮產者,臍帶則應消毒後行臍帶還納術常用方法是產婦取頭低臀高位,用一加大旁孔的肛管,內置一金屬條,將一消毒紗布條輕繫於脫出臍帶的下部,然後在肛管旁孔處,以金屬條插入棉布條圈內,然後將肛管送入宮腔底部,使脫出的臍帶隨肛管重新放入宮腔內,隨後先抽出金屬條,再抽出肛管,臍帶與所系的紗布條留於胎先露部以上。仔細聽胎心及密切觀察臍帶是否再次脫出,確定臍帶還納成功,應迅速轉送至有條件醫院行剖宮產或進行催產處理。施行臍帶還納術前應先把胎先露部推上防止臍帶受壓。因臍帶還納術的成功率不高,術前應向產婦及其家屬說明。胎心已消失超過10min,確定胎死宮內,應將情況通告家屬,任其經陰道自然分娩,為避免會陰裂傷,可行穿顱術。④在以上處理的基礎上,均應做好搶救新生兒窒息的準備工作。
2.關鍵在於早期診斷早期診斷又在於嚴密觀察產程,密切注意胎心的變化。在具體處理方面,當時宮頸擴張程度至關緊要,其次如胎位、產次、骨盆等,皆應考慮
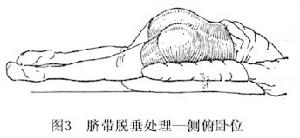
(1)臍帶先露:由於胎膜完整先露臍帶為前羊水所保護,在宮縮時臍帶亦不致受到嚴重壓迫,宮縮間隙壓迫即可全部緩解如已足月。胎心良好,應行剖宮產術。如堅決不被接受時,則墊高臀部,側臥於臍帶旁置的對側位(圖3),並儘可能防止胎膜破裂。宮口未開全前,勸阻產婦施用腹壓不向下屏氣。待宮口開全後,再根據當時臍帶部位以及先露高低實行內倒轉臀位牽引還是產鉗牽引。但這種處理對胎兒危險性很大,對母體亦有影響,應反覆與患者及家屬說明。
(2)臍帶脫垂:一經診斷應立即使產婦取臀高位或胸膝臥位,如臍帶脫垂程度重或胎兒窘迫情況嚴重,則用內診手上推胎頭至骨盆入口以上,以減輕先露部對臍帶的壓迫。脫出外陰的臍帶暫用無菌紗布覆蓋,儘可能少觸動,並給以胎兒窘迫的一切治療同時做好進一步處理準備。
經過倒臥位後,胎心轉好,宮口如僅部分擴張者應立即進行剖宮產術。如胎心消失,則等待自然分娩,免得產婦遭受無可救助的手術。但必須審慎並與家屬說明情況。
如發現臍帶脫垂時,宮口已完全開大或近開全,胎頭已位於坐骨棘間徑平面下,應迅速套用胎頭負壓吸引術、產鉗術加速分娩,但手術中仍應細緻從事,避免過於急促草率,防止對胎兒及產婦的損傷。一般宮口開全或近開全時發現臍帶脫垂、胎心存在,對搶救胎兒較有利。
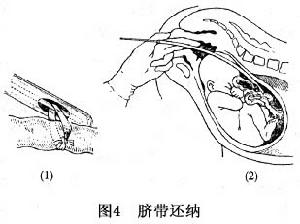
臍帶還納法:臍帶已脫出陰道外或仍在陰道內,而宮口僅部分擴張胎心音尚好者可勿作干擾,因雖脫垂而血運能維持。但應迅速採取剖宮產術在手術準備期間仍要嚴密監護。如臍帶搏動緩慢或停止,說明臍帶受壓,血運有受阻情況除取臀高位外,應立即行臍帶還納術。臍帶還納有種種方法,原則上以迅速、簡便、觸動少為宜,可憑手術者之經驗,選用紗布復位法是用無菌紗布將脫垂之臍帶松松裹住,用手先將先露部推上,連同紗布一起將臍帶團由空隙處送回宮腔然後按壓宮底將胎頭推下,在頂先露藉助紗布塊的堵塞,可防止臍帶再度滑出。但此法一般用於宮口擴張較大者,否則紗布不易填入。臀位時臍帶還納理論上應掛於肢體,但往往不易成功,宮縮時更易脫出。臍帶還納器法,由於還納器的不同,套用經驗亦不一。山東大學齊魯醫院套用肛管加大其旁孔,內置金屬芯。將脫出之臍帶套一紗布條,以金屬芯將套妥之紗布條壓入肛管之旁孔,然後手持肛管送入宮腔儘可能高處,臍帶隨同而上。然後拔出金屬芯,再退出肛管,臍帶與所套紗布條留於胎先露部以上。此法在宮口擴大2~3cm者即可進行(圖4),每有還納後胎心音好轉者。但應強調臍帶還納法有可能當時失敗或不久臍帶又重複垂下,切忌反覆操作,加重胎兒窘迫程度,延誤搶救時機。故如還納成功,胎兒窘迫好轉,應果斷選擇剖宮產術,最好勿再搬動必要時用手或紗布卷填堵於宮頸口,即就產房進行。還納後胎心音仍不佳甚至消失者,或還納不成者,唯有保障母體安全,注意防止產後感染。
 臍帶脫垂
臍帶脫垂如胎兒已死,則等待其自然分娩。如有骨盆狹窄、頭盆不稱、異常先露,分娩有困難者,可用毀胎術產後應檢查有無產道損傷,及時縫合;並給抗感染藥物。
預後
臍帶脫垂本身對產婦無影響,產婦危險主要是誘發脫垂的因素所致,並且由於情況緊急須迅速娩出胎兒手術產率明顯增高,母體損傷,如宮頸、陰道裂傷及感染機會也相應增加。對胎兒則不同,胎兒生命受到嚴重威脅,病死率極高,可達40%,國外報導在9%~49%。其預後與脫垂髮生到分娩的時間有明顯的關係。從胎心率開始下降到娩出胎兒的時間在20min之內者,預後較好。否則,病死率很高,存活者也可以存在神經系統後遺症。
預防
 臍帶脫垂
臍帶脫垂