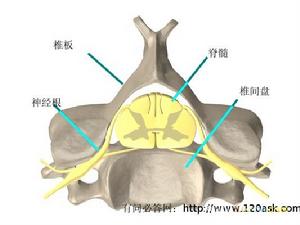
概述
既往胸椎間盤病變的統計資料是依靠用碘苯酯脊髓造影的診斷方法隨著安全無創傷性的更先進的診斷技術MRI、CT的出現大家已對胸椎間盤脫出的認識發生了改變。Awwad及其同事在觀察了433位患者脊髓造影后的CT掃描(CTM)後確診68位患者患有無症狀的胸椎間盤突出。Wood及其同事報導了40歲以下無胸部疼痛症狀的成年人MRI影像檢查結果發現胸椎間盤退變者達55%;無症狀者37%發生急性胸椎間盤脫出,其中,40%的椎間盤突出者為一個節段以上的多個椎間盤脫出。此外,在未加選擇的368例屍體的屍檢中發現,有胸椎間盤脫出者竟達15.2%。由此可見,有許多人雖有胸椎間盤脫出卻無臨床表現,這主要是由於這些患者的胸椎椎管矢狀徑較大,以致突出的髓核組織尚不足以達到壓迫脊髓的程度之故。此外從解剖學上來看,胸椎獨特的解剖特點和其承受上方體重的特殊性決定了胸椎椎間的活動性同頸椎和腰椎節段有所不同胸椎節段運動的穩定性依靠胸廓的夾板樣效應。小關節突關節的方向是主要決定可行運動的因素胸椎的主要運動是少許扭轉,和發生在腰椎的情況一樣,當纖維環急性損傷時,屈曲和扭轉負荷的結合力可致後部的髓核突出基於這一觀測結果,加上胸廓的夾板樣效應以及胸椎間盤高度較腰椎間盤低的特點就可解釋為什麼胸椎間盤脫出的發病率比腰椎間盤突出低。
病因
 青島希敏骨科醫院提供
青島希敏骨科醫院提供脊柱慢性勞損損傷及姿勢不正被迫體位均可引發本病;胸椎椎節的退變也是本病的病因之一。
發病機制
檢查
1.慢性勞損或損傷 本病大多是由於慢性勞損或脊柱損傷所致除姿勢不正被迫體位持續過久及彎腰過度等因素外,各種外傷例如從高處墜下、摔倒多次反覆的脊柱扭傷等,均可引發本病。病程短者突出物多為彈性柔軟的髓核組織;而病程長者,則突出的髓核大多隨著成纖維細胞的包繞收縮而變得堅硬亦可呈鈣化或骨化的硬結並與後縱韌帶粘連固定於椎節後緣,這常常是此病引起廣泛的脊髓節段性損害的原因之一2.胸椎退行性變 儘管胸椎退行性變與年齡有關,且多見於中年以後但本病的發病率並不與年齡成正比,因此椎節的退變是構成本病發病的病因之一。椎間盤退行性變時,髓核向後突,甚至破裂脫出,並在後期形成鈣化。胸椎間盤突出症除自身的特點外,亦有與頸椎病或腰椎病相似的發病機制脊柱椎間盤是人體器官中最早開始退行性變的一個其退行性變從早期即表現為間盤變性間隙變窄、節段不穩、韌帶鬆弛髓核突出或脫出骨質增生以及周圍軟組織鈣化等一系列的病理過程在此種情況下如果再遇外傷甚至輕微的外傷即可誘發本病因此本病有時也可發生在年紀較輕、椎間盤退行性變並不十分明顯的患者。至於明顯外傷情況下所致發生的胸椎間盤破裂、髓核突出,亦與其本身退變有關。根據統計資料胸椎間盤脫出症在下胸椎的發生率最高,亦表明椎節退變的作用。
3.脊柱姿勢的改變 統計資料表明,在先天性或後天的駝背病例其後凸畸形頂點部位的髓核易突出當然姿勢不正常是引起椎節退變的原因之一。
臨床表現
症狀
1.症狀學基礎及特點 胸椎間盤突出症所引起的症狀,主要來源於以下4種因素:(1)機械性因素:由於椎間盤脫出及椎間關節紊亂,直接造成具有典型力學特點的局限性背部疼痛例如臥床休息後疼痛減輕,活動後則症狀加劇急性胸椎間盤突出時可產生有胸膜炎症狀特點的疼痛。
(2)根性因素:椎間盤突出可擠壓根管神經出口處的脊神經根以致引起肋間肩胛帶疼痛;高位胸椎間盤突出可引起Horner綜合徵
(3)脊髓受壓:當椎間盤組織直接壓迫脊髓本身時將產生廣泛的症狀從輕微的疼痛和感覺異常到明顯的癱瘓可出現尿失禁和下肢無力,且病情發展迅速。
(4)內臟症狀:胸椎間盤突出可有多種多樣的表現易與心臟、肺或腹部疾病相混淆同時,可有括約肌功能紊亂、大小便及性功能障礙;亦可出現神經營養障礙,下肢常有久治不愈的慢性潰瘍等。有時患者可被誤診為神經官能症或癔症而長期誤治
2.胸椎局部的一般症狀 患者主要表現為椎旁肌緊張嚴重者呈強直狀;脊柱可有輕度側彎及椎節局限性疼痛、壓痛及叩痛
3.體徵的差異性較大 視椎間盤突出的程度及椎管矢狀徑的大小不同胸椎間盤突出症患者的體徵存在很大差異。當對軀體進行仔細的淺感覺檢查時可發現與受壓節段相一致的明顯感覺障礙平面。肌無力通常呈雙側性且可伴有直腸括約肌張力降低、脊髓長束征(如陣攣或babinski征陽性等)。病程時間越短,上述體徵越常見。胸椎間盤硬膜內突出罕有發生這些患者通常出現嚴重的神經症狀包括截癱脊髓後柱的功能(位置覺和振動覺)受累較輕大多能保留這是因為脊髓被擠壓部位在脊髓前柱;但病變後期脊髓後柱亦可同時受壓而引起完全性癱瘓。
4.胸椎間盤脫出症的分型 本病有多種分型方式但常用的有3類現分述於後:
(1)依據發病急緩分型:
①急髮型:指在數天甚至數小時以內急驟發病並引起神經症狀者,其中病情嚴重的病例甚至可以出現癱瘓其中半數患者有外傷史。
②緩髮型:系慢性逐漸發病,大多因椎節退變所致,患者在不知不覺中出現症狀,並逐漸加重,晚期亦可引起癱瘓。
(2)依據症狀的嚴重程度分型:
①輕型:指影像檢查顯示胸椎間盤突出,但臨床症狀輕微,甚至僅有一般的局部症狀者。
②中型:有明顯的臨床症狀除椎節局部疼痛及叩痛外可有根性刺激症狀或脊髓症狀;磁共振(MRI)檢查可清晰地顯示陽性所見。
③重型:主要表現為脊髓或圓錐受壓症狀甚至出現完全性癱瘓。其中半數發病較急尤其是年輕患者。
(3)依據病理解剖分型:
①側型:因胸椎椎管狹小,因此髓核易向壓力較低的側後方突(脫)出因此在臨床上以側型為多見此型主要表現為單側神經根受壓,患者出現根性症狀而無明顯的脊髓症狀。胸段的脊神經根在椎管內經過的距離甚短僅2~5mm,一旦受壓,可因感覺神經支和交感神經支的受累而引起劇烈的疼痛。
②中央型:此型是椎間盤向正後方突出以脊髓受壓為主並出現或輕或重的運動功能障礙以及疼痛和感覺異常其產生機制主要是由於:
A.脊髓直接遭受壓迫:此是臨床上最為多見的原因。
B.脊髓血供障礙:主要是脫出物直接壓迫脊髓前中央動脈所致因脊髓的血供屬終末式側支循環甚少,所以一旦血供障礙,即可招致急性截癱。此時脊髓多呈橫貫性損害。
C.當胸11~12椎間盤脫出壓迫脊髓圓錐和馬尾時患者除有胸椎疼痛及放射至下肢的疼痛外,括約肌功能亦同時紊亂以致在表現感覺、運動功能障礙的同時,大、小便功能及性功能均受累;抑或是僅僅表現為馬尾受壓的症狀。此型在臨床上較為多見。
併發症: 當脊髓受壓嚴重時可並發下肢癱瘓當脊髓血供障礙時,可並發急性癱瘓亦可有括約肌功能紊亂,大、小便及性功能障礙。
診斷
胸椎間盤突出症由於本病較為少見,且患者以局部一般症狀或神經症狀為主來診前者常被診斷為胸背部纖維織炎等一般性疾患而在神經內科診治因本病的誤診率較高所以為防止或減少這一現象發生,每位臨床醫師均應對本病有一個較全面的認識。
在臨床上,對本病的診斷主要依據以下3點:
1.病史 可急性發病亦可緩慢發生,且症狀輕重不一,應全面了解包括既往的檢查及治療概況等。
2.臨床表現 由於患者個體椎管矢狀徑大小不一,其症狀差異亦較大,從一般局部隱痛到下肢完全癱瘓均可發生因此對此類患者均應注意認真檢查以求及早發現。
3.影像學檢查
(1)X線檢查:以胸椎常規的正位和側位X線平片為首選;據報導,20%~50%的胸椎間盤脫出症患者在椎管內有鈣化的椎間盤
(2)脊髓造影:用大劑量的水溶性造影劑行脊髓造影術的同時用CT掃描是一種更準確的優良診斷方法如不先行脊髓造影,而直接用CT檢查,將會弄錯受損脊髓的準確節段但目前大多數學者均認為此種損傷性檢查應被MRI檢查取代因為後者也是一種縱向觀察估測整個胸椎椎管的方法。
(3)CT及MRI檢查:凡疑及本病者均應及早行MRI檢查作者發現MRI檢查是本病早期診斷及獲取及時治療最為有效的措施。此外脊髓造影及CT檢查等雖對本病的診斷亦有一定幫助但由於其確診率不如MRI檢查因此,切勿作為首選檢查項目目前已較少選用或僅作為參考。
4.其他檢查 包括肌電圖和體感誘發電位等對診斷胸椎間盤突出症多無幫助。
鑑別診斷: 本病早期,在MRI影像結果顯示之前,除需要與胸腰椎各種疾患進行鑑別外主要應與神經內科許多涉及胸段脊髓或脊神經根的疾患加以區別為此應當強調:全面認識本病,及早行MRI檢查,不僅是為了診斷而且其也是對本病進行鑑別診斷的最佳手段。
檢查
1.影像學檢查(1)X線檢查:以胸椎常規的正位和側位X線平片為首選;據報導20%~50%的胸椎間盤突出症患者在椎管內有鈣化的椎間盤
(2)脊髓造影:用大劑量的水溶性造影劑行脊髓造影術的同時用CT掃描,是一種更準確的優良診斷方法。如不先行脊髓造影而直接用CT檢查,將會弄錯受損脊髓的準確節段。但目前大多數學者均認為此種損傷性檢查應被MRI檢查取代因為後者也是一種縱向觀察估測整個胸椎椎管的方法。
(3)CT及MRI檢查:凡疑及本病者均應及早行MRI檢查。作者發現,MRI檢查是本病早期診斷及獲取及時治療最為有效的措施。此外,脊髓造影及CT檢查等雖對本病的診斷亦有一定幫助,但由於其確診率不如MRI檢查,因此切勿作為首選檢查項目目前已較少選用或僅作為參考。
2.其他檢查 包括肌電圖和體感誘發電位等,對診斷胸椎間盤突出症多無幫助。
治療
 希敏骨科醫院提供
希敏骨科醫院提供1.胸椎間盤脫出症的非手術療法 主要用於輕型病例尤其是年邁體弱、髓核已經鈣化或骨化無再移位發展可能者其主要措施包括以下內容:
(1)休息:視病情而選擇絕對臥床休息一般休息或限制活動量等前者主要用於急性期患者,或是病情突然加劇者。
(2)胸部制動:因胸廓的作用胸椎本身活動度甚微但為安全起見,對活動型病例可輔加胸背支架予以固定此對病情逆轉或防止惡化將具有積極意義。
(3)對症處理:包括口服鎮靜藥、外敷鎮痛消炎藥膏理療、活血化淤類藥物及其他有效的治療措施等,均可酌情選用。
2.胸椎間盤脫出症的手術療法 由於本病後果嚴重因此一經確診尤其是對中年前後的活動型病例,應考慮選擇積極的手術療法,以防具有“定時炸彈”危險的髓核進一步後突而引起胸髓橫斷性損害。一旦如此則悔之晚矣!當然,對無手術適應證者亦不可任意施術,以防引起誤傷而反使病情加劇。
(1)手術適應證:主要選擇以下病例:
①診斷明確伴有神經症狀者:為首選病例凡身體狀態無手術禁忌者均應考慮手術即使是脊髓嚴重被壓,只要仍保留少許感覺,甚至僅僅肛門周圍有感覺即可施術。作者曾有多個在此種條件下使患者恢復正常生活的病例。
②病情進行性加重者:應按急診手術。由於胸椎椎管矢狀徑明顯小於腰椎和頸椎因此當髓核後突時,實質性的胸髓幾乎無任何退縮的餘地此種質地柔軟的脊髓實質一旦被硬度大於其本身的髓核擠壓致損可以立即形成橫切性損害以致失去手術時機。
③輕型病例:可酌情選擇是否施術對一般輕型病例可採取非手術療法,但對年輕、活動量大、外勤較多或屬於文體工作性質者亦應向患者說明情況,讓其能夠理解病情有發生意外的可能如果患者自己無法避免加大活動量而要求手術,亦應予以手術,包括簡單的椎節融合術或難度較大的髓核摘除+內固定術等。
(2)術式選擇:用於胸椎椎間盤切除及融合術的術式主要有以下3類:
①前路手術:即通過胸腔或胸腹聯合切口抵達胸椎椎節前方施術切除後突(脫)的髓核並同時予以內固定(融合)術。此種術式較為安全、有效,且可在使椎管取得理想減壓的同時也獲得一個良好的能夠恢復椎節高度的內固定。
②後路手術:此種傳統的術式已沿用多年大多數骨科或神經外科醫師都熟悉這一手術途徑操作上也較容易。但若想切除胸椎椎管前方的髓核則相當困難尤其是在中央型病例術者常常難以繞過嬌嫩的胸髓達到滿意切除髓核或骨化物的目的甚至在術中可能對胸髓引起誤傷。且術中出血較多主要是由於兩側根靜脈叢處出血較多及止血困難之故。因此,大多數學者反對這一手術途徑。
③側後方手術:有兩條途徑可供選擇
A.胸腰椎椎管次全環狀減壓術途徑:此種手術入路較易切除椎管前方的致壓物且損傷小,基本上不影響椎節穩定性但本術式難度較大,要求一定的手術技巧。
B.胸椎結核的手術途徑:即通過切除1或2根肋骨、沿肋骨頭抵達胸椎椎體側方的入路此種途徑不僅顯露與操作上難度較大且損傷亦大但對具有豐富的胸椎結核手術經驗者這也許是最佳選擇。
預後
本病預後差別較大其後果主要取決於以下因素1.病情嚴重程度 病情屬輕中度者,預後多較好;但在病情嚴重的患者尤其是已引起完全性癱瘓的病例則預後差。
2.發病速度 緩慢發病者大多因單純性退變所致預後較好;反之如患者發病急驟則表明椎節不穩定易因外傷等因素而加劇病情,因此預後較差。
3.椎管矢狀徑 凡胸椎椎管矢狀徑狹小者,因其無緩衝餘地,易因外傷或其他因素而發生意外;而椎管寬大者則因其代償間隙寬暢,預後一般較佳。
4.治療恰當及時否 治療是否及時有效與本病的預後直接相關應加以重視千萬不可因經治醫師對本病認識不足延誤治療時機而加重患者病情。
此外利用胸腔鏡亦可行胸椎間盤切除術,且兼具椎節融合的功效。