病因
以前認為,胃隔膜的發生與胚胎期原腸的再通有關,即Tandler假說。該假說認為,在胚胎6周后消化道上皮發生增殖,使管腔閉塞成實性索狀體,爾後,該索狀體內出現空泡化,繼而空泡融合,管腔再通。如在發育過程中幽門部停止在實性索狀體階段或該部空泡化不全則形成胃隔膜。但現在有人認為,在胃的發育過程中不存在Tandler增殖階段,幽門隔膜的形成是由於局部內胚層組織過度增生的結果。
發病機制
根據部位的不同胃隔膜分為胃竇型和幽門型。
胃隔膜一般位於幽門以上1~7cm,隔膜由黏膜和黏膜下層組成,隔膜兩面均覆有正常黏膜隔膜厚度2~3cm,柔軟但有韌性。無孔的隔膜可造成幽門完全梗阻見於新生兒有孔的隔膜,該孔位於隔的中央或偏於一側,大小2~3cm可耐受人工擴張,見於兒童和成人。
臨床表現
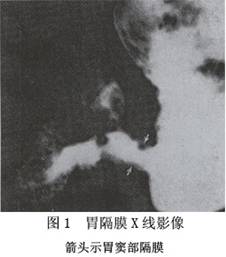 胃隔膜
胃隔膜按臨床表現分為如下2型。
1.無孔隔膜見於新生兒,表現為完全性幽門梗阻,生後不久即出現頻繁的嘔吐嘔吐物不含膽汁,往往有呼吸困難、發紺和流涎過多等現象。患兒出生後可排出少量胎便,但以後都無大便排出。體格檢查可發現上腹部膨脹,可見胃中、下腹部平坦或凹陷呈舟狀
2.有孔隔膜見於兒童和成年人。根據隔膜孔徑大小的不同,其梗阻的程度和發病遲早各異。病人多自出生後即有嘔吐呈間歇性發作。嘔吐常發生在進食後,嘔吐物多未消化,不含膽汁。病人常在進食後出現上腹部飽脹不適或上腹部疼痛等症狀往往在嘔吐後症狀緩解。病人常因食慾差而有體重不增或體重下降。如梗阻不嚴重,體格檢查多無特殊發現。
診斷
胃隔膜的診斷困難。當新生兒有頻繁嘔吐不含膽汁的胃內容物時,應當考慮此病。無孔的胃隔膜鋇劑檢查可發現幽門完全梗阻。有孔胃隔膜的臨床表現和X線發現與先天性肥厚性幽門狹窄不易鑑別。胃鏡檢查有助於診斷,可排除X線假陽性結果。
鑑別診斷:
有孔胃隔膜應與先天性肥厚性幽門狹窄相鑑別,前者除腹部摸不到腫塊外,X線表現有以下特點:①幽門部沒有向腔內突出的“肩征”而且呈弧形狀②胃小彎下部沒有乳頭徵象。③幽門部沒有不變的“鳥嘴”徵象④因隔膜以上胃腔無狹窄,因而無幽門管拉長徵象⑤因幽門沒有腫塊,十二指腸球部沒有傘狀表現或弧形壓跡。
檢查
X線檢查,胃的大小正常,可見胃充氣、擴張並有液平面。由鋇餐檢查,可見距幽門1~2cm處狹窄區,鋇劑可通過然後出現正常的幽門及十二指腸。若2個隔膜,可見十二指腸的上部又擴張(圖1)。
治療
術前應積極糾正水和電解質失衡、貧血和營養不良。胃擴張明顯者,應置胃管減壓,並用溫鹽水洗胃以便解除胃擴張,恢復胃壁張力和減輕胃黏膜水腫。
對有孔的胃隔膜可先經胃鏡球管擴張,若無效再行手術治療。術中如確診為胃隔膜,胃竇型可施行簡單的黏膜切除,幽門型需附加幽門成形術(Heineke-mikulicz術)對合併有潰瘍的病例,也可選擇胃部分切除或選擇性迷走神經切斷術。在臨床上遇見1例8歲的男性患兒,因常發生上腹部餐後飽脹嘔吐一直誤診為消化功能紊亂,後經鋇餐診斷為有孔胃隔膜症經手術探查,切除隔膜後痊癒。
