病因
 致病因素青黴素
致病因素青黴素發病機制
SLE是主要由抗體介導的疾病。患者血清存在抗細胞核抗體(ANA)即狼瘡因子(lupus erythematosus factor)與其相應的自身抗原即細胞核內的DNA-組蛋白複合物發生反應,導致趨化因子釋放,吸引白細胞,白細胞受ANA作用細胞核脹大,失去染色質結構核膜溶解,形成游離小體,小體含有各種引起損傷的炎性介質。小體被中性粒細胞吞噬,在胞質中形成包涵體,將細胞核擠到一邊,在血塗片染色中呈紫紅色,稱狼瘡細胞(lupus erythematosus cells)。ANA與DNA的複合物,可造成各部位毛細血管損害,出現皮膚、關節、腎及眼部病變。
臨床表現
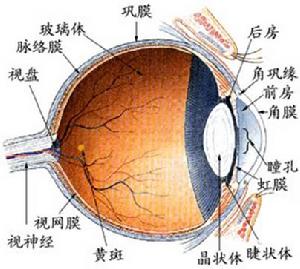 眼球結構
眼球結構(1)鞏膜炎:據報導SLE患者鞏膜炎的發病率為1%。鞏膜炎的發生是SLE全身活動期較準確的體徵。當全身病情惡化時,鞏膜炎加劇並呈復發性。鞏膜炎還可以是SLE的首發表現SLE性鞏膜炎常表現為瀰漫性或結節性前鞏膜炎,特別是發生全身血管炎時,也可發生壞死性前鞏膜炎儘管後鞏膜炎少見,但也是SLE的眼部臨床表現之一。任何鞏膜炎都是SLE全身損害的一部分,隨著SLE全身疾病得到控制鞏膜炎也將隨之緩解。
(2) 鞏膜外層炎:SLE發生鞏膜外層炎很少見。Watson和Hayrhh觀察的159例鞏膜外層炎無一例SLE。但鞏膜外層炎可是SLE的首發症狀。
(3)其他眼部病變:除了鞏膜炎和鞏膜外層炎外,SLE患者眼前節受累還可出現角膜炎、結膜炎和前葡萄膜炎。結膜炎可影響瞼球和穹隆結膜,引起上皮下纖維增生,從而導致結膜退縮。最多見的角膜病變是淺表點狀角膜炎也可發生角膜基質浸潤、邊緣性角膜潰瘍和血管翳。角結膜乾燥症可伴隨SLE出現但很少見。雖然很少發生前葡萄膜炎,但前葡萄膜炎可繼發青光眼,病情不重,而且對適當的治療有效。眼後節病變比眼前節病變更多且嚴重系統性紅斑狼瘡性鞏膜炎約5%的病例有眼底改變,眼底改變無特徵性不能作為診斷的重要依據,但其出現或消失常作為評估全身疾病的嚴重程度和預後的良好指標。最常見的眼後節病變是眼底棉絮狀滲出物、視網膜出血和視網膜或視盤水腫,視網膜靜脈迂曲擴張。棉絮狀斑多位於後極部及其附近,1至數個,大小1/4~1PD,此種棉絮狀斑是視網膜毛細血管的前動脈血管炎閉塞,而使毛細血管床缺血所致。視網膜出血常位於視盤附近或黃斑部;多數為神經纖維層散在的火焰狀小出血斑,亦有較大或深層出血。視網膜或視盤水腫程度一般並不嚴重。上述某些表現與高血壓性視網膜病變相似也可以是SLE的獨立體徵。許多學者強調,視網膜病變與疾病的全身發作有一定關係。Rothfield發現視網膜硬性滲出和中樞神經系統疾病(癲癇和器質性腦病)活動期相關聯。Regan和Foster卻認為SLE病情無惡化時也會出現視網膜血管炎。無論哪一種情況,如果SLE患者出現視網膜病變應及時進行全身系統檢查,若發現活動性病變應立即治療,控制全身疾病和眼部的異常。SLE中樞神經系統血管炎可產生核性眼肌麻痹、眼球震顫、第Ⅱ、Ⅲ、Ⅴ和Ⅶ對腦神經麻痹同側偏盲和視盤水腫。
2.非眼部表現 SLE在疾病的發生或發展中有著高度的多樣性,病人的臨床表現有明顯的個體差異。大多數患者在診斷初期有乏力厭食體重減輕、發熱及全身不適等。在疾病的過程中,上述症狀的1項或2項復發常提示疾病活動。乏力是一項很難評估的症狀,但常提示疾病復發即將來臨。
檢查
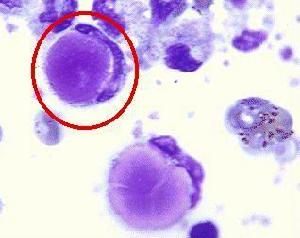 狼瘡細胞
狼瘡細胞補體水平下降(C3、C4及總補體水平均下降)以及抗DNA抗體陽性對SLE的診斷有較高的特異性。低補體水平,血清冷凝球蛋白和CIC與SLE的加重有相關性。
皮膚狼瘡帶試驗(lupus band test,LBT):套用直接螢光法在患者的表皮和真皮連線處,可見到免疫球蛋白和補體的沉積,呈顆粒狀、球狀或線條狀排列的明亮的黃綠螢光帶。在SLE的正常皮膚暴露部位,陽性率50%~70%,皮損部位可高達90%以上。IgG沉積較IgM沉積更具有診斷意義。
活動性腎炎可有蛋白尿、細胞管型尿和鏡下血尿。SLE患者要定期檢查血清肌酐和尿常規。正色素性貧血,約50%的患者白細胞<4000/mm3,中性粒細胞和淋巴細胞絕對計數減少,1/3患者血小板減少。5%~10%的患者溶血性貧血網織紅細胞增多,低血細胞比容或Coombs試驗陽性可預示SLE疾病將進展,其他系統的病變將出現
SLE活動期腦脊液檢查可見蛋白增高,中性粒細胞和淋巴細胞輕度升高,補體C4降低。
其它輔助檢查
1.X線檢查 肺部出現活動性病變時表現為肺底部瀰漫性肺泡浸潤。
2.超音波檢查 病變累及心包時顯示心包增厚。
治療
 羥氯喹治療
羥氯喹治療患結節性前鞏膜炎的SLE患者,可採用同樣的治療方案。少數患者可能對NSAID、羥氯喹和糖皮質激素治療無反應,在這種情況下,加用小劑量甲氨蝶呤(MTX)7.5mg每周1次患有SLE性鞏膜炎,很少發展為壞死性前鞏膜炎,偶爾發生壞死性前鞏膜炎者,可給予大劑量糖皮質激素(口服或靜脈給藥)必須注意的是,SLE患者的糖皮質激素的用藥方法與其他疾病有差異應採用與SLE全身病變相符的藥物劑量治療。如果抗炎效果不理想,可加用硫唑嘌呤(azathioprine)2mg/(kg?d)。此外口服或靜脈滴注環磷醯胺(CTX)1.5~2.5mg/(kg?d)也能獲得很好的抗炎效果尤其是對狼瘡性腎炎的患者近年則主張CTX衝擊療法0.5~1.0g/m2體表面積,靜脈滴注,3周后重複。病程好轉後,逐漸拉長間隔期,每3個月1次維持
一般療法急性期病人應臥床休息,慢性或病情穩定者可適當活動,注意勞逸結合,保持樂觀情緒。有感染者應積極控制感染;有光過敏者應避免直接暴露於陽光下;避免服用可引起藥物性狼瘡的藥物;未生育的應嚴格避孕。
預後
需要長期服藥治療,預後不良。
預防 積極控制系統性紅斑狼瘡防止全身包括眼部併發症的發生。
