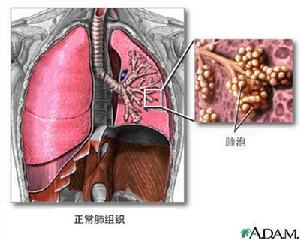
 急性侵襲型肺麴黴病
急性侵襲型肺麴黴病體徵
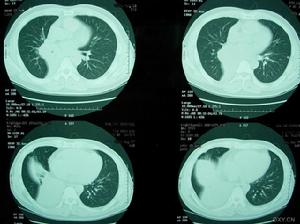 急性侵襲型肺麴黴病
急性侵襲型肺麴黴病生理
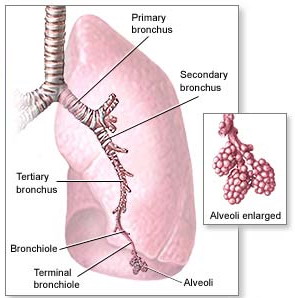 急性侵襲型肺麴黴病
急性侵襲型肺麴黴病診斷
 急性侵襲型肺麴黴病
急性侵襲型肺麴黴病血常規:嗜酸性細胞升高。IgG沉澱素90%以上陽性。血清總IgE明顯升高。胸部X線表現為不同形態的肺浸潤,以支氣管肺炎最常見。多發性局灶性浸潤常分布在周圍肺野。部分病例表現類似肺栓塞或梗死。大葉肺實變和粟粒狀病變亦有所見。隨著病變進展,常常出現肺空洞,其中亦可形成急性麴黴球。並發胸腔積液時則見相應X線徵象。
鑑別
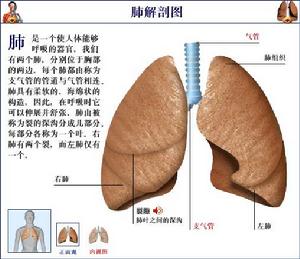 急性侵襲型肺麴黴病
急性侵襲型肺麴黴病2.自發性氣胸慢性阻塞性肺疾病基礎上出現的氣胸,氣胸體徵常不明顯,而表現為突發性呼吸困難。部分患者出現呼氣性哮鳴(尤其是氣胸對側),臨床上容易與哮喘混淆,要提高警惕性,有可疑者及早作X線檢查以明確診斷。
3.大氣道阻塞性疾患腫瘤、異物、炎症和先天性異常等均可引起喉、聲門、氣管或主支氣管(腔內或外壓性)阻塞,引起呼吸困難和喘鳴音。但這種喘鳴音常在某一部分特別明顯,多為以吸氣相為主的雙相性喘鳴音,常伴雙肺底支氣管呼吸音異常增粗。喉部檢查,X線氣管額面斷層攝片及纖維支氣管檢查可以明確診斷。
4.外源性過敏性肺泡炎此病可出現典型的哮喘表現,但這些病人常有變應原(枯草、鴿糞等)接觸史,X線胸片可見瀰漫性肺間質病變呈斑片狀浸潤,血嗜酸性粒細胞顯著增高,有助於鑑別。
5.急、慢性支氣管炎此類病人可出現喘鳴音和呼吸困難,而哮喘患者亦可以無喘鳴音而僅有發作性乾咳。臨床上
 急性侵襲型肺麴黴病
急性侵襲型肺麴黴病6.變態反應性支氣管肺曲菌病(allergicbronchopulmonaryaspergillosisABPA)常以反覆哮喘發作為特徵,伴咳嗽,咳痰,痰多為黏液膿性,有時伴血絲,可分離出棕黃色痰栓,常有低熱,肺部可聞哮鳴音或乾囉音,X線檢查可見浸潤性陰影,段性肺不張,牙膏征或指套征(支氣管黏液栓塞),周圍血嗜酸性粒細胞明顯增高,曲菌變應原皮膚點刺可出現雙相皮膚反應(即刻及遲髮型),血清IgE水平通常比正常人高2倍以上。
7.胃食管反流(GER)鼻後滴漏綜合徵(PNDS)食管賁門弛緩症,賁門痙攣等疾病中,常出現胃或十二指腸內容物通過食管下端括約肌反流入食管的現象,反流物多呈酸性。只要有少量被吸入氣管,即可刺激上氣道感受器通過迷走神經反射性地引起支氣管痙攣,而出現咳嗽和喘鳴,有報導認為在嚴重哮喘病人,其GER的發生率可接近50%,說明GER至少是使哮喘病人不斷發作,症狀難於控制的重要誘因,對GER進行針對性治療,可明顯改善哮喘症狀。鼻後滴漏綜合徵(PNDS),常見於慢性鼻竇炎,其分泌物常在患者平臥時通過後鼻道進入氣管,可引起類似哮喘的咳嗽和喘鳴症狀,同時也是部分哮喘患者反覆發作及療效不佳的重要因素。
治療
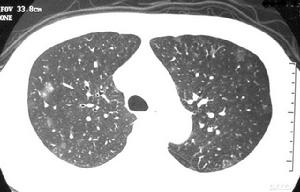 急性侵襲型肺麴黴病
急性侵襲型肺麴黴病流行病
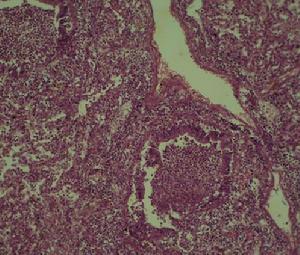 急性侵襲型肺麴黴病
急性侵襲型肺麴黴病