疾病簡介
人巨細胞病毒(human cytomegalovirus,HCMV)感染在我國較為廣泛,一般人群HCMV抗體陽性率約為86%~96%,而在孕婦可高達95%左右。HCMV具有潛伏-活化的生物學特性,一旦感染,將持續終身。雖然HCMV感染髮生率較高,但HCMV致病性較弱,對免疫功能正常的個並不具有明顯致病性。體內有HCMV複製並不總是代表疾病過程,HCMV感染免疫抑制個體或胎兒和嬰兒(生理性免疫低下)或免疫低下時才易引起播散性疾病或單一器官損害。因此,原發性巨細胞病毒感染多發生於嬰幼兒或免疫缺陷人群。分類
根據感染來源分類
(1)、原發感染(primary infection):初次感染外源性HCMV;(2)、再發感染(recurrent infection):包括內源性潛伏病毒活化(reactivation)或再次感染(reinfection)外源性不同病毒株。根據原發感染時間分類
(1)、先天感染(congenital infection):於出生後14天內(含14天)證實有HCMV感染;(2)、圍生期感染(perinatal infection):出生後14天內證實無感染,而於生後第3~12周內有感染證據,通常經產道、母乳或輸血等途徑獲得;(3)、生後感染(postnatal infection)或獲得性感染(acquired infection):在出生12周后經密切接觸、輸血製品或移植器官等水平傳播途徑獲得。根據臨床症狀分類
(1)、症狀性感染(symptomatic infection):病變累及2個或2個以上器官系統時稱全身性感染(systemic infection),多見於先天感染和免疫缺陷者;或病變主要集中於某一器官或系統;(2)、無症狀性感染(asymptomatic infection):有HCMV感染證據但無症狀和體徵,或有病變臟器體徵和(或)功能異常。後者又稱亞臨床型感染(subclinical infection)。發病機制
巨細胞病毒感染是由 HCMV侵入機體,在細胞內增殖,造成組織病變。先天性巨細胞病毒感染時病毒通過胎盤由母體向胎兒傳播的具體機制不詳。巨細胞病毒的細胞和組織嗜性非常廣泛,上皮細胞、內皮細胞和成纖維細胞是其主要靶細胞;外周血白細胞是易感細胞;而特殊實質細胞如腦和視網膜的神經細胞、胃腸道平滑肌細胞、肝細胞也能被感染,在某些情況下導致有意義的細胞病變 。由於病變涉及全身多個系統,臨床表現多種多樣,兒童巨細胞病毒感染主要表現為肝功能損害、黃疸、肺炎,少數表現為血液系統疾患、中樞神經系統疾病、心肌損害、腎臟損害、胃腸道損害。隨年齡的增長巨細胞病毒感染表現出不同的特點,在胎兒和新生兒期,神經細胞和唾液腺對HCMV 最為敏感,單核-巨噬細胞系統也常受累。在免疫正常的年長兒和成人中,無論是原發感染還是再發感染,病毒多局限於唾液腺和腎臟。少數原發症狀性感染可累及淋巴細胞;在免疫抑制個體,肺部最常被侵及,並常造成廣泛組織器官的播散性感染。此外,唾液腺和泌尿系是最常見的排毒部位和排毒量最多的部位;由於血腦屏障和血眼屏障的防護作用,眼內和顱內HCMV感染主要見於宮內感染兒和免疫缺陷者。臨床表現
先天性感染
常有多系統器官受損或以下1種或多種表現不同組合形式。黃疸(直接膽紅素升高為主)和肝脾大最常見。可有血小板減少性瘀斑,中樞神經系統受累如小頭畸形、腦室擴大伴周邊鈣化灶、感音神經性耳聾、神經肌肉異常、驚厥和視網膜脈絡膜炎。外周血異形淋巴細胞增多,腦脊液蛋白增高和肝功能異常。常見腹股溝斜疝等畸形。感音神經性耳聾發生率在症狀性感染高達25%-50%,可呈晚發性或進行性加重。HCMV肝炎
多見於嬰幼兒期原發感染者,可呈黃疸型或無黃疸型或亞臨床型。有輕~中度肝大和質地改變,常伴脾大;黃疸型常有不同程度的膽汁淤積;血清肝酶輕~中度升高。輕症有自愈性。HCMV肺炎
多見於6個月以下原發感染的嬰兒。多無發熱,可有咳嗽、氣促、肋間凹陷,偶可聞及肺部羅音。影像學檢查多見瀰漫性肺間質病變,可有支氣管周圍浸潤伴肺氣腫和結節性浸潤。可伴有肝損害。輸血后綜合征
多見於新生兒期輸血後原發感染者。臨床表現多樣,可有發熱、黃疸、肝脾大、溶血性貧血、血小板減少、異常淋巴細胞增多。常見皮膚灰白色休克樣表現。可有肺炎徵象,甚至呼吸衰竭。在早產兒,尤其是極低體出生體重兒病死率可達20%以上。單核細胞增多症樣綜合徵
(類傳染性單核細胞增多症):多為年長兒原發感染表現,嬰幼兒期也可發生。有不規則發熱、不適、肌痛等,全身淋巴結腫大較少見,滲出性咽炎極少,多在病程後期(發熱1~2周后)出現典型血象改變(白細胞總數達10×10∧9~20×10∧9/L,淋巴細胞比例>50%,異常淋巴細胞比例>5%);90%以上血清肝酶輕度增高,僅約25%有肝脾大,黃疸極少見。免疫抑制兒童的症狀性感染
原發感染和再發感染都易發生。最常表現為類傳染性單核細胞增多症,但異常淋巴細胞少見。部分因免疫抑制治療有白細胞減少伴貧血和血小板減少。其次為肺炎。肝炎在肝移植受者常與急性排斥反應同時存在,以持續發熱、肝酶升高、高膽紅素血症和肝衰竭為特徵。腎移植受者可發生免疫複合物性腎小球腎炎。胃腸炎常見於愛滋病及骨髓、腎和肝移植受者。還可發生腦膜腦炎、脊髓炎、周圍神經病和多發性神經根炎等神經系統疾病。輔助檢查
病毒學證據
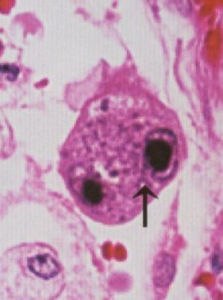
i. 血樣本(全血、單個核細胞、血清或血漿)、尿及其他體液包括肺泡灌洗液(最好取脫落細胞)和病變組織中獲得如下病毒學證據:(1)、病毒分離:是診斷活動性HCMV感染的“金標準”;(2)、電子顯微鏡下找病毒顆粒和光學顯微鏡下找巨細胞包涵體,但此法陽性率較低;(3)、免疫標記技術檢測病毒抗原:IEA、EA、pp65抗原等;(4)、逆轉錄PCR法檢測病毒特異性基因轉錄產物,陽性表明活動性感染;(5)、實時螢光定量PCR法檢測病毒特異性DNA載量。由於螢光定量方法的特異度及敏感度均較高,且操作簡便,與pp65抗原血症的準確度類似,目前在臨床套用較為廣泛[4]。HCMV-DNA載量與活動性感染呈正相關,高載量或動態監測中出現載量明顯升高提示活動性感染可能。血清或血漿樣本中HCMV-DNA陽性時為活動性感染的證據;全血或單個核細胞陽性時存在潛伏感染的可能,高載量支持活動性感染。在新生兒期檢出病毒DNA是原發感染的證據。間接證據
主要來自特異性抗體檢測。原發感染證據:(1)、動態觀察到抗HCMV-IgG抗體由陰轉陽;(2)、抗HCMV-IgM陽性而HCMV-IgG陰性或低親和力IgG陽性。近期活動性感染證據:(1)、雙份血清抗HCMV-IgG滴度≥4倍升高;(2)、抗HCMV-IgM和IgG陽性。新生兒期抗HCMV-IgM陽性為原發感染的證據。6個月內嬰兒需考慮來自母體的IgG抗體;嚴重免疫缺陷者或小嬰兒可出現特異性IgM抗體假陰性。診斷
臨床診斷
具備活動性感染的病毒學證據,臨床上又具有HCMV性疾病相關表現,排除現症疾病的其他常見病因後可作出臨床診斷。由於HCMV 致病力弱,絕大多數免疫正常個體感染後臨床無症狀。國外資料顯示,宮內感染時也只有5 %發生全身播散型感染,另5 %出現輕微症狀,,90 %無症狀。因此, 即使找到HCMV 活動性感染的證據,也必須排除現症疾病的其他常見病因後才能考慮病因為HCMV。確定診斷
從活檢病變組織或特殊體液如腦脊液、肺泡灌洗液內分離到HCMV病毒或檢出病毒複製標誌(病毒抗原和基因轉錄產物)是HCMV疾病的確診證據。鑑別診斷
由於HCMV感染的臨床表現多種多樣,臨床常需要根據主要的臨床表現與相應疾病進行鑑別。當HCMV先天性感染以中樞神經系統受累為主要表現時,常需要與其他原因導致的圍產期腦損傷(如新生兒缺氧缺血性腦病、其他病毒或弓形蟲等導致的先天性中樞神經系統感染)和遺傳性疾病相鑑別(如染色體病和遺傳代謝病等)。當HCMV先天性感染以黃疸和肝脾大為主要表現時,需要與其他導致類似臨床症狀的疾病相鑑別,如溶血性貧血、其他先天性病毒感染、血液系統惡性疾病等。當HCMV感染以嬰幼兒期肝炎為主要臨床表現時,應與其他病原導致的肝臟損傷相鑑別,如乙、丙、丁等肝炎病毒導致的肝損傷、先天性膽道發育異常等。當HVMV感染以單核細胞增多症樣綜合徵為主要表現時,主要應與EB病毒感染引起的傳染性單核其他增多症和其他病毒如腸道病毒引起的類傳染性單核細胞增多症進行鑑別。鑑別的依據主要應根據起病情況、病程進展快慢、其他伴隨症狀及輔助檢查進行,HCMV感染的病原學檢查有助於明確或排除該病的診斷。治療
抗HCMV藥物套用指征
(1)、符合臨床診斷或確定診斷的標準並有較嚴重或易致殘的HCMV疾病,包括間質性肺炎、黃疸型或淤膽型肝炎、腦炎和視網膜脈絡膜炎(可累及黃斑而致盲),尤其是免疫抑制者如愛滋病患兒;(2)、移植後預防性用藥;(3)、有中樞神經系統損傷(包括感音神經性耳聾)的先天感染者,早期套用可防止聽力和中樞神經損傷惡化。常用藥物套用方案
i. 更昔洛韋(ganciclovir,GCV):目前為首選治療藥物。誘導治療:5mg/kg,q12h,共2~3周;維持治療:5mg/kg,1次/d,連續5~7天,總療程約3~4周。若誘導期疾病緩解或病毒血症、病毒尿症清除可提前進入維持階段;若誘導治療3周無效,應考慮原發或繼發耐藥,或現症疾病為其他病因所致;若維持期疾病進展,可考慮再次誘導治療;若免疫抑制因素未能消除則應延長維持療程,採用(1)5mg/kg,1次/d,或(2)6mg/kg,每周5天,或(3)序貫纈更昔洛韋口服,以免病情復發。用藥期間應監測血常規和肝腎功能,若肝功能明顯惡化、血小板和粒細胞下降≤25×109/L和0.5×109/L)或至用藥前水平的50%應該停藥。粒細胞減少重者可予粒細胞集落刺激因子以減輕骨髓毒性。有腎損害者應減量。
ii. 纈更昔洛韋(valganciclovir,VGCV):為更昔洛韋的纈氨酸酯,於2000年獲準用於治療18歲以上愛滋病患者CMV視網膜炎和移植患者的預防用藥。
iii. 膦甲酸(foscarnet,FOS或PFA):兒童一般作為替代用藥,特別是單用GCV仍出現疾病進展時可單用或與更昔洛韋聯用。誘導治療:60mg/kg,q8h,聯用2~3周;免疫抑制者需維持治療:90-120mg/kg,1次/d。維持期間疾病進展,則再次誘導或與更昔洛韋聯用。
抗病毒療效的評估
i. 臨床評估:HCMV疾病的症狀、體徵和臟器功能改善。ii. 病毒學評估:病毒特異性抗原和病毒滴度定量分析有助於評估抗病毒療效。監測血清或血漿或全血HCMV-DNA載量動態變化可用於確定抗病毒療效和進一步鑑定耐藥毒株。由於患兒症狀緩解後尿液和唾液中的HCMV-DNA可長時間內持續存在,故這些樣本的病毒DNA檢測不宜用於評估抗病毒療效。