流行病學
 卵巢混合性生殖細胞-性索間質腫瘤
卵巢混合性生殖細胞-性索間質腫瘤卵巢混合性生殖細胞-性索間質腫瘤罕見,可能由於對本病缺乏認識或與其他卵巢腫瘤分類在一起,真正的發病率尚不清楚。發病年齡自新生兒至67歲婦女皆可發生以嬰兒及兒童最常見文獻中有年齡記載的16例中,9歲以下占8例,10~37歲占6例,60~67歲占2例男性患本瘤者有3例,年齡為3760,67歲。
病因
卵巢混合性生殖細胞-性索間質腫瘤認為是卵黃管來源的良性腫瘤。有學者提出:
1.發生於原始生殖細胞與腔體上皮細胞 卵巢混合性生殖細胞-性索間質腫瘤由生殖細胞及性索間質細胞組成從卵黃囊衍化而來,原始生殖細胞具有多向分化的潛能,向胚體內分化則形成畸胎瘤成分向胚體外分化則形成內胚竇瘤及絨癌成分。另一類支持細胞及粒層細胞則屬於性索間質成分,來源於腔體成分,但又有學者提出來源於中腎管。
2.單獨生殖細胞發生 卵巢混合性生殖細胞-性索間質腫瘤可單獨來源於生殖細胞,向胚體內和胚體外分化,也可分化及移行為性索間質成分的前身。
發病機制
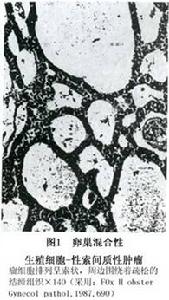 圖1
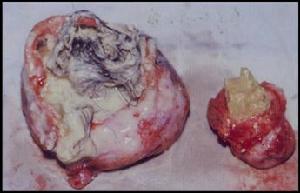
圖11.大體形態 多數腫瘤有完整包膜表面光滑呈圓、卵圓、分葉狀或不規則的結節等腫瘤直徑為2.5~30cm(平均12cm)重量100~1050g(平均540g),腫瘤均為單側。
切面呈灰白或淡黃色,實性魚肉狀質脆伴有大小不等的囊腔內含透明或乳白色液體囊壁光滑偶見壞死灶,一般缺乏鈣化。
2.顯微鏡檢查 卵巢混合性生殖細胞-性索間質腫瘤由生殖細胞和性索間質細胞混合組成Talerman(1987)將其排列方式歸納為以下3種類型:
(1)瘤細胞呈長而狹的索狀分支或小梁狀,部分伸展成寬柱狀由大而圓的生殖細胞聚集成簇狀,周邊圍以程度不等的緻密及水腫結締組織,上述結構內充滿性索間質細胞與單個或成堆生殖細胞,部分區域呈現小的、圓的嗜酸性透明Call-Exner樣小體結構,頗似性腺母細胞瘤的組織形態但缺乏鈣化球及退化(圖1,2)
2.瘤細胞呈管型但無腔隙,周邊圍繞纖細的結締組織網,部分區域管型不清楚腫瘤細胞由一小簇或大而圓或卵圓形的細胞構成實心瘤巢周邊圍繞結締組織(圖3)
3.單個或聚集的生殖細胞分散於豐富的性索間質細胞成分內。雖然這兩種細胞成分的比例變化不同但仍以性索間質細胞占優勢(圖4)
上述3種類型常混合存在但往往以其中一種類型占優勢瘤細胞部分區域以生殖細胞占優勢,部分區域以性索間質細胞占優勢。
瘤內生殖細胞類似無性細胞瘤,偶見雙極或多極絲分裂。性索間質成分多傾向於衍化為支持細胞或粒層細胞的前身,襯覆管腔壁或圍繞單個或成群生殖細胞形成寬柱或團塊。本瘤往往缺乏間質透明變性、鈣化及退變,但間質內可見到睪丸型間質細胞或黃素化間質細胞瘤旁可見殘存的卵巢組織青春期患者腫瘤內則含有始基卵泡及生長濾泡若排卵後則見殘存的黃體白體等。
臨床表現
主要症狀為陰道不規則出血腹痛及下腹部腫物內分泌紊亂者共4例,均為10歲以下幼女出現假性女性青春期性早熟表現,如乳腺發育陰毛生長及陰道流血等。男性患者僅為睪丸增大,未發現性腺發育外生殖器及身體結構等異常情況。
併發症: 本瘤有4例合併無性細胞瘤屬於惡性混合性生殖細胞瘤,均發生在青春期以後其年齡分別為16,2225及31歲其中1例16歲患者合併卵黃囊瘤(內胚竇瘤)3例侵犯胞膜臨近組織1例侵犯闊韌帶腹膜後及主動脈旁淋巴結。
診斷
根據臨床表現體徵及以上各項實驗檢查可以作出診斷。
鑑別診斷
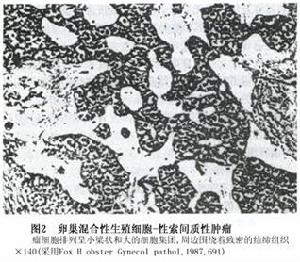 圖2
圖21.性腺母細胞瘤 雖然本瘤與性腺母細胞瘤均由相同的兩種成分組成,但不同點為本瘤的排列方式不同於性腺母細胞瘤缺乏同心圓樣排列的鈣化球及瘤巢基底膜處嗜酸性纖維素沉著。本瘤比性腺母細胞瘤大臨床上無性腺發育不良生殖器官發育也正常染色質呈陽性,女性患者染色體核型呈46,XX
2.無性細胞瘤 若本瘤以生殖細胞占優勢時,可類似無性細胞瘤,但本瘤具有性索間質成分,故能區別
3.性索間質腫瘤 若本瘤以性索間質成分占優勢,向粒層細胞衍化時頗似粒層細胞瘤,向支持細胞瘤衍化時頗似支持細胞惟其缺乏生殖細胞成分,故可與本瘤鑑別。
4.兩性母細胞瘤 兩性母細胞瘤內具有作為粒層細胞代表的Call-Exner小體,又有支持細胞組成小管作為支持細胞的代表惟兩性母細胞瘤缺乏生殖細胞成分,故可與本瘤鑑別。
檢查
 圖3
圖3實驗室檢查:
1.內分泌檢查 出現假性女性青春期性早熟症狀者,可檢測到尿雌激素升高、陰道細胞塗片有雌激素影響腫瘤切除後尿中雌激素可轉為正常,症狀可消失一例10歲女孩(Talerman1972)術後隨訪發現,身體發育正常並且15歲時開始正常月經
2.遺傳學檢查 多數病人均作染色體核型測定,其社會性別均為女性性染色體組型分析呈46XX核型2例成年婦女足月分娩正常胎兒,所有患者的性腺均為正常卵巢,內、外生殖器官及體態皆無異常。但有文獻報導,在一例5個月大的女新生兒發現其染色體呈22-單體改變。
其它輔助檢查:
1.電鏡檢查 在電鏡下觀察本瘤有兩種細胞:
(1)主要的梭形細胞(性索衍生的細胞)聚集成片,或疏鬆地分散在細胞外膠原纖維束之間或在膠原纖維束的外圍,基板為多層包圍在單細胞或群細胞外面但無性腺母細胞的同心紋特徵。梭形細胞常由橋粒連線,核不規則在核內周圍有緻密的核質及小的核仁,胞質有單糖或多糖,少數有線粒體和短段粗面內質網中等的細胞骨架系統較為明顯,細胞骨架由6~8nm微絲構成微絲常在細胞周圍密集,因此與細胞膜增厚有關
(2)生殖細胞在梭形細胞之間,與梭形細胞沒有連線複合體連線它們偶由粘著小帶(又稱橋粒帶)連線及較少的胞質橋連線胞質橋由局部細胞膜與毗鄰的細胞之間胞質連續胞質橋明顯增厚生殖細胞有規則的橢圓形細胞核,核漿纖細均勻分布,核仁明顯及疏鬆排列的核仁絲胞質豐富(圖5)有少量細胞器,
包括單糖體多糖體及線粒體未發現糖原,部分腫瘤的生殖細胞
治療
對青春期前患者,雖腫瘤體積較大但腫瘤尚活動與鄰近器官無粘連者經術前測定患者為46XX核型,及術中冷凍切片證實腫瘤不含其他惡性生殖細胞成分仔細檢查腹腔及對側卵巢楔形活檢確定正常者可行患側腫瘤摘除術或患側附屬檔案切除術。反之,則根據病人的年齡、合併其他惡性生殖細胞成分進行治療。施行全子宮和雙附屬檔案切除術並酌情施行腫瘤細胞減滅術及盆腔淋巴清掃術術後輔助化療和(或)放療。
預後預防
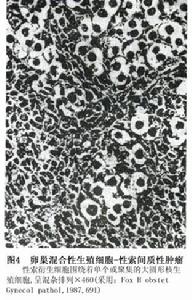 圖4
圖4預後:
卵巢混合性生殖細胞-性索間質腫瘤預後良好但需長期隨訪共隨訪12例病例隨訪時間1~8.5年,存活9例,死亡3例(分別在術後5個月5.5個月及1年)其中2例系術後再次手術而死亡3例死亡病例中,1例合併無性細胞瘤1例合併卵黃囊瘤及1例未合併其他生殖細胞腫瘤成分,故本瘤應視為惡性潛能的腫瘤Talerman(1987)報導全部青春期前患者不合併無性細胞瘤或其他生殖細胞成分(包括1例對側卵巢為環小管性索瘤),分別在上述隨訪期1~7年內皆不帶瘤存活良好發生於睪丸的本瘤均為單側,不合併其他惡性生殖細胞成分,術後不帶瘤存活良好。
但另一些病例證實,卵巢混合性生殖細胞-性索間質腫瘤患者合併其他惡性生殖細胞成分者有4例均發生在青春期後,且合併無性細胞瘤她們的年齡分別為1622,25及31歲,其中1例16歲的病人同時合併內胚竇瘤(Hughesdon and Kumaraeamg,1970),切除腫瘤以後5個月復發,幾個月後死於轉移性疾病。其他3例合併無性細胞瘤者,有1例有對側卵巢腹腔及主動脈旁淋巴結轉移,這3例病人在外科手術及放射治療後隨訪分別不帶瘤存活1,2,6年。
預防:
卵巢混合性生殖細胞-性索間質腫瘤由於具有可視為惡性潛能的腫瘤。其治療後的隨訪、預防惡變則尤其重要。
