概述
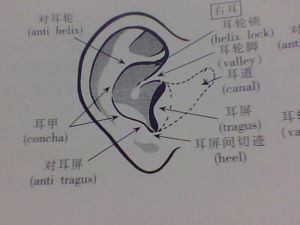 耳朵結構
耳朵結構外耳或中耳病變引起的聽力障礙稱為傳導性耳聾。可導致傳導性耳聾的外耳疾患有:取聆栓塞、外耳道閉鎖、外耳道炎症、腫瘤所致的外耳道狹窄等。可導致傳導性聾的中耳疾患有:各種急、慢性中耳炎、中耳腫瘤、鼓膜外傷、聽骨骨折或脫位、耳硬化等。其中中耳炎是常見的疾病,特別是在兒童中。病程可以是急性,常伴有疼痛、發熱等症狀,需立即對症治療;也可以是慢性的。慢性化膿性中耳炎是中耳黏膜、骨膜或深達骨質的慢性炎症,其病因可以是急性中耳炎遷延不愈、咽鼓管阻塞、鼻部鼻咽部慢性病變等。慢性中耳炎可以分為單純型、骨瘍型、膽脂瘤型,症狀為耳部流膿、聽力下降、耳痛甚至耳朵周圍出現膿腫等。聽力下降與鼓膜穿孔、聽骨鏈破壞或迷路炎症有關。其中單純型中耳炎病灶較為局限,僅有鼓膜穿孔或聽骨病變,耳部停止流膿兩個月以上即可行鼓膜修補、聽骨鏈重建手術以重建鼓室和聽力;而骨瘍型、膽脂瘤型中耳炎均可破壞骨質,嚴重時可引發神經性聾、眩暈、面癱、腦膜炎等顱內外併發症,一旦確診須行乳突根治術清除病灶並酌情進行鼓室成型術。
症狀
 兒童保護耳朵知識學習
兒童保護耳朵知識學習1、環境噪音對傳導性聾患者的聽力干擾輕微,這種患者在噪音較大的環境中接受語言的能力往往和正常者相仿。
2、傳導性聾的聽力損失一般不超過60分貝,因大於60分貝的聲音可經顱骨直接傳入內耳。
3、音叉檢查:林納試驗氣導大於或等於骨導,韋伯試驗偏向患側耳,施瓦巴赫試驗骨導延長。
4、電測聽(聽力圖):骨導曲線正常或接近正常,氣導曲線聽力損失在30~60dB之間,一般低頻聽力損失較重,存在氣骨導間距。
5、聲導抗檢查:通過鼓室導抗圖和聲反射來判斷。
6、言語測聽法:言語測聽法是測試受試者的言語聽閾和言語分辨得分的一種方法。正常情況下言語判別得分可達90%~100%,傳導性聾言語判別閾提高而言語判別得分不受影響,耳蝸病變所致感音神經性聾不僅言語判別閾提高,而且言語判別得分降低。聽神經病變言語判別得分下降更明顯。
病因及診斷
1、外耳畸形、外耳道閉鎖、中耳畸形所致傳導性耳聾。
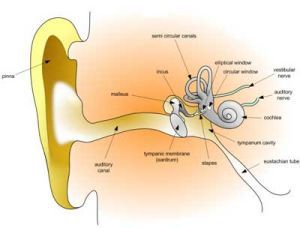 傳導性耳聾
傳導性耳聾2、鼻甲肥大、鼻息肉、鼻咽部腫瘤、增殖體肥大等,壓迫咽鼓管造成傳導聾。
3、耳外傷聽骨鏈斷裂、血鼓室。
4、中耳炎症如鼓膜充血、鼓室積液、鼓膜大小穿孔,急性期治療不當,造成鼓室粘連,鼓膜內陷,纖維組織增生,聽骨鏈與鼓室壁發生粘連,影響其活動功能。
5、純音測聽骨導在正常範圍〈25dB),氣導一般不超過60dB。
6、聲導抗檢查鼓室壓圖B、C型,鐙骨肌反射正常或消失。
傳導性耳聾診斷鑑別
1、中耳炎症如鼓膜充血、鼓室積液、鼓膜大小穿孔,急性期治療不當,造成鼓室粘連,鼓膜內陷,纖維組織增生,聽骨鏈與鼓室壁發生粘連,影響其活動功能。2、純音測聽骨導在正常範圍〈25dB,氣導一般不超過60dB。
3、聲導抗檢查鼓室壓圖B、C型,鐙骨肌反射正常或消失。
疾病危害
傳導性耳鳴患者由於長期感覺耳內有聲響,從而使得靜不下心,引起煩躁情緒,長久下來就會影響睡眠,進而還會影響工作、影響家庭。不僅如此,傳導性耳鳴患者還常常會影響自己對他人言談的理解能力,產生極煩悶的心情,以至於頭昏、精力不能集中、聽覺敏感度下降、精神負擔加重、常患得患失、恐懼及精神過度緊張等。防治
1、早期積極治療急、慢性化膿性中耳炎和分泌性中耳炎是防治傳導性聾的重要措施。
2、傳音結構修建術(鼓室成形術)對提高傳導性聾的聽力有一定效果,如能早期施行鼓室探查和鼓室成形術,可保存和恢復聽力。
3、對傳導性聾較重者,可配戴助聽器,以提高聽力。
疾病治療
 患傳導性耳聾病人的治療
患傳導性耳聾病人的治療傳導性耳聾是由於外耳和/或中耳的先天或後天性疾病致使外界聲波傳至內耳過程障礙,從而引起聽覺減退的一類疾病。臨床最常見的致聾性疾病包括慢性化膿性中耳炎及其後遺症(中耳粘連、鼓室硬化)、耳硬化症以及先天性耳畸形等。顯微外科手術仍是最主要的治療手段。隨著耳科學的發展和顯微外科技術的提高,傳導性耳聾的外科治療水平有了長足的進步。
治療原則
1、手術治療:傳導性耳聾的治療以手術為主,外、中耳畸形、各種壓迫咽鼓管疾病、耳外傷均可通過不同的手術方法使聽力恢復。2、保守治療:此種情況指的是各種炎症所致的傳導性耳聾,主要以抗菌素為主,可以通過靜脈點滴或局部滴藥,使炎症消退,也可套用激素和抗組織胺藥物,減少滲出,使聽力儘快恢復。
混合性耳聾的治療原則:混合性耳聾是指傳導性耳聾與感音神經性耳聾兩種耳聾並存,如患藥物中毒性耳聾屬於感音神經性耳聾,同時又患有慢性化膿性中耳炎屬於傳導性耳聾,治療如前所述區別對待,對於無法治癒的感音神經性耳聾又和並中耳炎者,在給與配帶助聽器的同時,要積極治療中耳炎。
治療
一、保留或重建耳部結構與功能成為傳導性聾外科治療的主流依據循證醫學的準則根據不同病因和病變範圍選擇最佳的診療策略已逐漸成為耳外科臨床醫師的共識。基本原則為:徹底去除病變,最大限度地保留、修復或重建耳部解剖形態,恢復外耳、中耳的傳音功能。
1、慢性化膿性中耳炎
傳統的中耳乳突根治術逐漸為各種改良與成形術式所取代。開放式手術的同時施行鼓室或外耳道重建並縮小乳突腔,最大限度地保留中耳結構成為慢性化膿性中耳炎外科治療的主流。許多大宗病例報告了同期進行聽骨鏈重建的臨床經驗。對於中耳黏膜嚴重不可逆病變(黏膜化生、肥厚增生或鱗狀上皮化),主張分階段手術,即分期鼓室成形,徹底清除不可逆組織(通常形成鼓室骨壁裸露)並置人矽膠膜(O.1~1.O mm)防止粘連,引導黏膜再生並恢復鼓室含氣腔。6-12個月後二期探查並進行聽骨鏈重建,此法對於咽鼓管功能尚存者的效果較好。保留外耳道後壁的閉合式手術仍為某些類型膽脂瘤中耳炎的治療選擇之一。
2、耳硬化症
臨床性耳硬化症的有效治療仍以手術為主。在術式選擇、雷射顯微技術與人工鐙骨套用方面均有明顯進步,治療的效果也有提高。對於早期或輕度耳硬化症,曹鈺霖報告了鐙骨撼動並提升的術式,隨訪1~12年,近期有效率94.7%,遠期86.8%。本術式優點:簡便、微創、療效穩定,可施行再次手術或因術中鐙上結構損傷而改行底板手術。
3、先天性耳畸形
隨著高分辨CT影像和導航技術的套用,對各種先天耳畸形術前的診斷水平明顯提高,術中面神經損傷率有所下降。汪吉寶報告了53例前上徑路的直入式技術,除1耳外,52耳均順利探入鼓室。此法適用於硬化型或松質,隨訪1~9年,聽力恢復較滿意。此入路有安全、省時、易於掌握的特點。
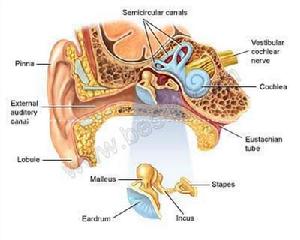 傳導性耳聾詳細圖解
傳導性耳聾詳細圖解二、新技術與新材料的套用
1、影像導航技術的套用,影像導航技術用於複雜耳部手術,可精確定位,減少盲目性,具有明顯的優勢和套用價值。先天性外耳道閉鎖的導航手術經驗,通過預先配;隹患側頭部參考點和顳骨位置,準確定位外耳道,僅7~27分鐘即可探入鼓室並發現聽小骨,縮短了手術時間,避免了面神經損傷,提高了手術的安全性。
2、顳骨高分辨CT或雙螺鏇掃描影像重建技術已廣泛用於傳導聾的術前診斷與術後評估,極大提高了先天性耳畸形、外傷性解剖異常以及腫瘤、炎性病變的診斷水平。代表性技術包括薄層掃描(1.Omm~2.Omm),水平加冠狀雙體位掃描,多平面與曲面重建及3D成像。小視野密集重建可良好顯示鼓室、聽小骨、窗區、面神經管、半規管等結構,灰度值定性與定量測量功能可提供更加準確全面的診斷信息。
3、內鏡輔助的中耳手術。內鏡(包括軟性鏡和硬性鏡)用於耳部檢查源於20世紀8O年代,最初僅為對鼓膜和咽鼓管口進行觀察。隨著光學與成像技術的進步以及內鏡外科技術推廣套用,人們又開始重新考慮它在耳外科領域中的套用價值。耳內鏡的套用包括術前檢查、術中輔助以及術後複查三個方面。優點是視野清晰、視場寬廣,照明充分。選用特定角度的側視鏡(如30~7O)可看清某些在顯微鏡下不易觀察到的部位(如鼓室竇、面神經管下氣房群、下鼓室等),這對於隱匿病變的處理十分重要。文獻報告多為較簡單的中耳手術,如單純鼓膜修補、鼓室膽脂瘤珠或小的肉芽組織清除。在中耳疾病的檢查、診斷和外科治療中有選擇地使用內鏡是必要的,但不應誇大其作用並擴大適應證。
4、聽骨移植物的研發與套用。聽骨重建是傳導性耳聾外科治療的重要環節,植入材料包括自體、同種異體組織和人工贗復體。後者可分為生物陶瓷、金屬(鈦合金、鉑絲活塞、純金)和高分子聚合物等。自體和異體組織仍在使用,但存在取材創傷、吸收移位、來源有限、攜帶病原體等問題。
5、術中神經功能實時監測。中耳手術中面神經監護具有特殊意義。
治療現狀
 愛護耳朵
愛護耳朵中國傳導性耳聾外科治療的整體水平與國外並無顯著差距,但在以下方面還需不斷努力。例如:與傳導性聾相關的基礎研究有待深入,如耳硬化症的遺傳學與分子生物學研究,聽骨假體植入後的力學與機械特性以及術後聽覺生理的改變,膽脂瘤成因中的細菌學、生物化學、免疫學因素及其相互關係仍將是研究重點;聽骨假體的外形設計過於簡單,生產工藝仍較粗糙,型號難以滿足個體化要求;活塞式人工鐙骨尚無經國家藥品監督局(SFDA)批准的商品化供應;
中國國產耳顯微外科手術器械(包括動力系統)的製造工藝仍有待改進術中實時神經監測儀在國內仍在少數醫院開展,相關技術推廣與人員培訓應當加快:在手術適應證的選擇、術式和分型(如鼓室成型)方面尚缺乏統一的行業標準引進和套用新技術方面要保持創新意識和科學態度,如影像導航和內鏡微創技術要嚴格掌握適應證,減少重複性工作;已有的人工助聽裝置(人工中耳、可調節式聽骨)應加快研究和產業化進度。在我國廣大耳鼻咽喉科工作者近十年來的不懈努力下,隨著經驗的積累和技術水平的提高傳導性耳聾診斷與外科治療的理論與實踐不斷豐富,其內涵也在不斷地擴展。中國是一個人口大國,患有傳導性聽力障礙的人群基數是很大的,耳鼻咽喉科工作者仍將面對新的挑戰,任重而道遠。
檢查方法
1、音叉檢查:林納試驗氣導大於或等於骨導,韋伯試驗偏向患側耳,施瓦巴赫試驗骨導延長。2、電測聽(聽力圖):骨導曲線正常或接近正常,氣導曲線聽力損失在30~60dB之間,一般低頻聽力損失較重,存在氣骨導間距。
3、聲導抗檢查:通過鼓室導抗圖和聲反射來判斷。
4、言語測聽法:言語測聽法是測試受試者的言語聽閾和言語分辨得分的一種方法。正常情況下言語判別得分可達90%~100%,傳導性聾言語判別閾提高而言語判別得分不受影響,耳蝸病變所致感音神經性聾不僅言語判別閾提高,而且言語判別得分降低。聽神經病變言語判別得分下降更明顯。
預防
預防傳導性耳聾:1.保持外耳道清潔,防止外耳道損傷,切忌用不潔火柴棍、牙籤、髮夾去挖耳,以免引起外耳道炎,局部腫脹導致聽力下降;2.游泳愛好者,下水之前可用浸有凡士林膏的棉花堵塞外耳道口,防止污水進入耳道,引起感染;3.感冒時,通常伴有鼻子不通氣,流鼻涕,這時切忌用力過大將鼻腔內的鼻涕經與中耳相通的短管進入中耳,引起中耳炎。應滴用麻黃素類滴鼻藥,使黏膜消腫、通氣,易於排出分泌物。擤鼻時要按住一個鼻孔輕輕擤出。4.如已患有急性中耳炎,一定要馬上到醫院進行徹底治療,延誤治療將發展成慢性中耳炎,嚴重損害聽力。5.若其他原因如外傷、爆破聲損傷致鼓膜穿孔,應及時就醫,在醫生指導下治癒鼓膜穿孔,防止形成慢性中耳炎,進一步損害聽力。鼓膜穿孔未愈者嚴禁游泳,要防水入耳,慎挖耳朵。保健貼士
1、早期積極治療急、慢性化膿性中耳炎和分泌性中耳炎是防治傳導性聾的重要措施;2、傳音結構修建術對提高傳導性聾的聽力有一定效果,如能早期施行鼓室探查和鼓室成形術,可保存和恢復聽力;
3、對傳導性聾較重者,可配戴助聽器,以提高聽力。
