概述
 環狀胰腺手術
環狀胰腺手術本病1818年首先由Tiedemann報告1862年由Ecker命名為環狀胰腺早年屍解2萬例中僅檢出3例,認為是非常罕見的疾病隨著逆行胰膽管造影(ERCP)的普及以及CT、MRI的廣泛套用本病的發現率應逐漸增多。
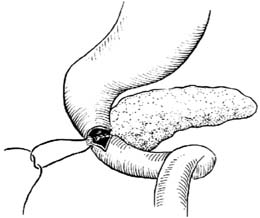
環狀胰腺是小兒先天性十二指腸梗阻的病因之一,是胰腺組織異常發育成環狀或鉗狀包繞於十二指腸降部,當環狀胰腺對腸管造成壓迫時引起十二指腸完全性或者不完全性梗阻。
環狀胰腺的胰腺管可以進入主胰管後開口於十二指腸,或單獨開口於十二指腸腔,環狀胰腺常常伴發胰腺膽管開口異常,並與十二指腸閉鎖或狹窄同時存在。所以,手術貿然採用環狀胰腺分離切斷術或部分切除,不僅不能解除梗,還導致胰腺組織出血,胰腺,膽管或十二指腸損傷,胰瘺,膽,腸瘺等。
病因
 環狀胰腺
環狀胰腺病理
 環狀胰腺
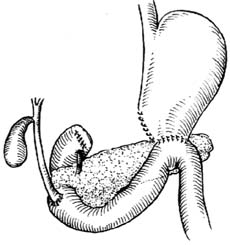
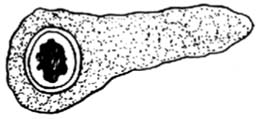
環狀胰腺環狀胰腺一般寬1cm左右,包繞在十二指腸第二段。根據包繞程度,可分為完全型環狀胰腺和不完全型環狀胰腺,以後者較常見,環狀胰腺往往是真正的胰腺組織,含有正常的腺泡和胰島組織,但是也有一部分病人僅為纖維組織。環狀胰腺內的導管可與主胰管不相通而單獨開口於十二指腸。
檢查
 環狀胰腺
環狀胰腺胎糞檢查:用胎糞的中間部分行染色鏡檢,如能查到隨吞入羊水中的鱗狀上皮細胞或胎毛,可推斷在胎兒時期有一段時間腸管是通暢的。如有環狀胰腺並造成完全性梗阻者,胎糞中查不到這類的細胞。
其它輔助檢查:
1.腹部平片 主要表現為十二指腸梗阻。臥位片可見胃和十二指腸壺腹部均擴張脹氣,出現所謂雙氣泡征(double bubble sign)。因胃和十二指腸壺腹部常有大量空腹滯留液,故在立位片可見胃和十二指腸壺腹部各有一液平面。有時十二指腸狹窄區上方與下方腸管均脹氣,從而將狹窄區襯托顯影。
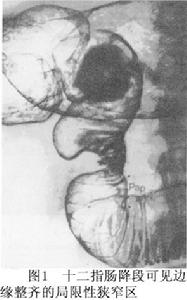
2.胃腸鋇劑造影 表現為胃擴張、下垂,內有大量空腹滯留液,排空時間延長十二指腸壺腹部勻稱擴大,伸長,其下緣光滑圓隆。十二指腸降段,偶爾第火罐網一段或第三段出現邊緣整齊的局限性狹窄區,狹窄區黏膜皺襞稀少並變為縱行有偏心型及向心型之分,狹窄上方腸管可見逆蠕動(圖1),並可發現潰瘍的存在。
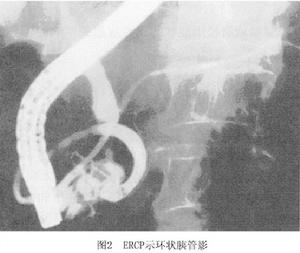
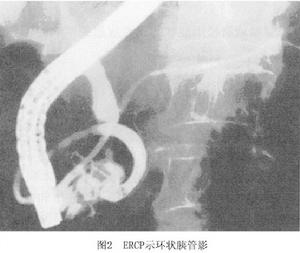
3.ERCP 鏡下造影能使環狀胰管顯影,對診斷極有幫助(圖2)。由於環狀胰腺引起的十二指腸狹窄常在主乳頭的近側,若內鏡不能通過狹窄則無法造影有時可因環狀胰腺壓迫膽總管末端出現膽總管狹窄像。
4.CT 服造影劑後十二指腸充盈,可看到與胰頭相連續的圍繞十二指腸降段胰腺組織通常因環狀胰腺組織薄,環狀胰腺多不易直接顯影,若看到胰頭部腫大和十二指腸降段肥厚和狹窄等間接徵象同樣對診斷有助。
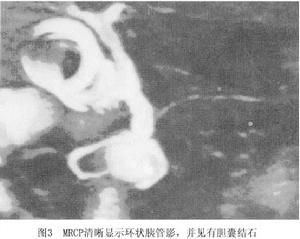
5.磁共振(MRI)與磁共振胰膽管造影(MRCP) MRI可看到與胰頭相連續的圍繞十二指腸降段與胰腺同等信號強度的組織結構,可確認為胰腺組織。MRCP通過水成像的原理可很好地顯示環狀胰管影(圖3),MRCP為無創性無放射線輻射患者無痛苦,較簡單方便。
6.內鏡 通常內鏡下黏膜正常對診斷幫助不大;較嚴重病例內鏡下可見十二指腸降部呈環形狹窄。可同時合併十二指腸潰瘍。
鑑別診斷
 環狀胰腺
環狀胰腺偶可見於新生兒,病變位於十二指腸降段,出生後即頻繁嘔吐,嘔出物可含有膽汁,胃腸造影時鋇劑完全不能通過,下段腸管內無氣體。手術時可見十二指腸降段無胰腺組織環境。
2.先天性幽門肥厚症
多在生後數周出現反胃和嘔吐,嘔吐物中不含膽汁,上腹部較膨隆,可有胃蠕動波,95~100%的病兒在右上腹可捫及橄欖狀腫塊。胃腸鋇劑造影見胃擴張,幽門管變細、變長,胃排空時間延長等。
3.腸系膜上動脈壓迫綜合徵
本病系指十二指腸第三段或第四段受腸系膜上動脈壓迫所致的慢性梗阻,主要表現為上腹部飽脹不適,間斷性嘔吐,嘔吐物中含有膽汁,胃腸鋇劑造影見十二指腸有顯著的阻滯及擴張現象,鋇劑在十二指腸第三或第四段有阻塞。
4.胰頭或乏特氏壺腹部腫瘤
環狀胰腺伴黃疸的病人,尤其是老年人,應與胰頭或十二指腸乳頭腫瘤鑑別。後者胃腸造影可見十二指腸環擴大,降部內緣受壓變形,黏膜皺襞破壞,並有充盈缺損、倒“3”字征、雙邊征等。此外,還應與先天性膽總管閉鎖、十二指腸結核、低位十二指腸潰瘍等疾病相鑑別。
臨床表現
 環狀胰腺
環狀胰腺(一)新生兒型多在出生後1周發病,2周以上發病者少見。主要表現為急性完全性十二指導腸梗阻。病兒出現頑固性嘔吐,嘔吐物 中含有膽汁。由於頻繁的嘔吐,可繼續脫水、電解質紊亂和酸鹼平衡失調、營養不良。如為不完全性十二指梗阻,則表現為間歇性腹痛及嘔吐,可伴有上腹部飽脹不適,進食後加重。以上症狀可反覆出現。此外,環狀胰腺還常伴有其他先天性疾病,如伸舌樣痴呆、食管閉鎖、食管氣管瘺、美克爾憩室、先天性心臟病、畸形足等。
(二)成人型多見於20~40歲,多表現為十二指腸慢性不全性梗阻的症狀,而且症狀出現愈早,十二指腸梗阻的表現也愈嚴重。病人主要表現有反覆上腹痛和嘔吐,呈陣發性發作,進食後腹痛加重,嘔吐後可緩解,嘔吐物為胃十二指腸液,含有膽汁。病人除了十二指腸梗阻以外,還可以並發其他病理改變,並引起相應的臨床症狀。
1.消化性潰瘍
環狀胰腺並發胃和十二指腸潰瘍者,可達30~40%,其中以十二指腸潰瘍較常見。潰瘍的發生原因可能與環狀胰腺的壓迫、胃液長期瀦留和胃、十二指腸內容物酸度過高等有關。
2.急性胰腺炎
環狀胰腺並發胰腺炎者占15~30%,其發生原因可能與胰腺導管系統異常有關,胰液淤滯或膽汁逆流至胰管而致病。胰腺炎可僅限於環狀胰腺部分或侵及全胰腺,急性胰腺炎的水腫或慢性胰腺炎的纖維疤痕還可加重十二指腸梗阻。
3.膽道梗阻
臨床上較少見,由於環狀胰腺位於乏特氏壺腹處、環狀胰腺致十二指腸第二段明顯狹窄並壓迫膽總管以及胰腺炎等原因,均可引起膽總管下端梗阻而出現黃疸。病程久者還可繼發膽道結石。
併發症
伸舌樣痴呆、食管閉鎖、食管氣管瘺、美克爾憩室、先天性心臟病、畸形足、消化性潰瘍、急性胰腺炎、膽道梗阻等。
治療預防
 環狀胰腺
環狀胰腺手術方法主要分兩類:1.環狀胰腺切除術或切除術如果環狀胰腺組織較薄,血管分布不多,與腸壁無緊密貼上,可將環狀胰腺切斷,或作部分或全部的切除,以解除十二指腸梗阻。如十二指腸因長期壓迫已形成狹窄時,可加作十二指導腸縱行切開橫形縫合,使腸腔擴大。本術式的缺點是可造成胰腺損傷、胰瘺、胰腺囊腫或十二指腸瘺等併發症;有時手術後十二指導腸的狹窄或梗阻仍不能完全解除。因此,多不主張採用此種術式。
2.捷徑手術
(1)十二指腸與十二指腸側側吻合術:本術式操作較容易,能完全解除十二指腸梗阻,又能保持胃的功能,而且沒有損傷胰管、發生胰瘺的危險,因此比較符合生理,可作為首選的術式。手術方法:切開十二指導腸外側緣後腹膜,游離梗阻的十二指腸近端和遠端;再在梗阻近端和遠端的腸管前壁各作兩針牽引線,然後在梗阻近端腸管前壁作橫行切口,在遠端前壁作縱行切口,用1號絲線作間斷全層縫合,最後作漿肌層間斷縫合。
(2)十二指腸空腸Roux-y型吻合術(結腸前或結腸後):該術式具有十二指腸與十二指腸側側吻合術的優點,但在手術過程中應注意:
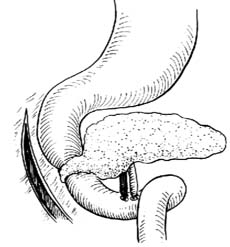 環狀胰腺
環狀胰腺下述幾點:①吻合口應選擇在十二指腸梗阻近端的最低點,以免形成盲襻。②吻合口不易過小,以免形成狹窄。③吻合時空腸不要扭轉成角,以免形成梗阻。④空腸在距屈氏韌帶15~20cm處切斷,遠端吻合至十二指腸梗阻近端最低點。
(3)十二指腸空腸側側吻合術:該術式的優點也與十二指腸側側吻合術相同,其方法是將一段距屈氏韌帶15~20cm空腸,在橫結腸前或後方,側側吻合到梗阻近端的十二指腸上。手術中注意事項與十二指腸空腸Poux-y型吻合術基本相同。
(4)胃空腸吻合術:本術式有兩個突出的特點:①手術後可能發生吻合口邊緣潰瘍。②梗阻近端的十二指腸引流不好,不能很好地解除十二指腸梗阻。因此,除因十二指腸周圍有緊密粘連,無法施行其他捷徑手術外,一般不宜採用本術式。Sanford則認為,對環狀胰腺先行胃大部切除,再作胃空腸吻合術,是成人病例中最理想的方法。
此外,對於有膽道梗阻的病人,除了需解除十二指腸的梗阻外,還要解除膽道的梗阻。可行胃大部切除、Billoth-Ⅱ式吻合術加膽總管與十二指腸梗阻遠段端側吻合術。對於環狀胰腺合併胃、十二指腸梗阻者,可行胃次全切除、Billoth-Ⅱ式吻合術,必要時附加迷走神經切斷術。
注意事項
應重點提及的是:切忌作胰腺環的分離或切斷手術,因手術出血較多,且容易損傷胰管而形成胰腺瘺,手術病死率較高,另外術中須注意有無消化道並存畸形。環狀胰腺通過早期診斷,短期內積極的術前準備,選擇合理的術式及術後注意保暖,持續有效的胃腸減壓,良好的術後營養和水、電解質平衡,可獲得滿意的療效。
發病情況
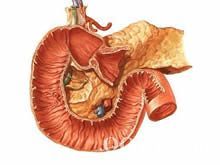 環狀胰腺
環狀胰腺環狀胰腺易並發十二指腸潰瘍,為43. 2% ,這與環狀胰腺使食物在胃內停滯酸度過高對胃腸損傷有關,另外環狀胰腺使十二指腸擴張受限進一步障礙與鹼性十二指腸液中和而造成潰瘍。因此應當強調凡在典型狹窄附近發現異位潰瘍即應首先考慮環狀胰腺。16.2%並發胰腺炎,這與胰管走形彎曲成角縮窄, 使胰液引流障礙逆流,胰酶被激活造成胰腺炎。13. 5%並發膽結石膽囊炎,與十二指腸乳頭部狹窄,膽汁引流不暢淤積易髮結石和繼發感染有關。