概述
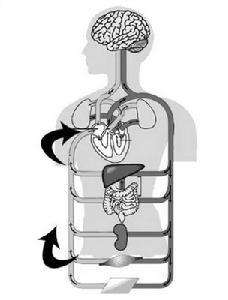 羊水進入肺循環
羊水進入肺循環羊水栓塞(amnioticfluidembolism, AFE) 是指在分娩過程中,羊水內容物如胎脂、角化上皮細胞、胎糞、毳毛等進入母血循環,形成栓子堵塞肺血管引起的肺栓塞,導致產婦休克、出血、瀰漫性血管內凝血(DIC)、腎功能衰竭等一系列嚴重症狀的綜合徵,是極嚴重的分娩併發症。起病急,病情兇險,死亡率高。病因多為子宮收縮過強或呈強直性,宮內壓力高,在胎膜破裂或破裂後不久,羊水由裂傷的子宮頸內膜靜脈進入母血循環所致。分娩過程突然出現原因不明呼吸困難、紫紺、休克、子宮大出血等,應疑為該症。治療包括抗過敏、供氧、緩解肺高壓、補充血容量、抗休克、糾正DIC等。若胎兒未娩出,應立即結束分娩。羊水栓塞起病急,病勢兇險,多於發病後短時間死亡,避免誘發因素,及時診斷,儘早組織搶救、治療,是搶救存活的關鍵。
羊水栓塞可發生在妊娠10~14周鉗刮術時。發生在足月分娩者,其死亡率高達80%以上。因此,羊水栓塞是孕產婦死亡的重要原因之一。也可發生在中期妊娠流產,但此時極少造成產婦死亡。
出現頻率
羊水栓塞十分罕見,機會為8,000至80,000次分娩中出現一次,然最新的研究給予更正確的數字為20,464次分娩中出現一次。大部份產科醫生在整個執業生涯中可能從未經歷過。亦因此,這種狀況的發生過程是很少被了解。
病因
1、羊膜腔內壓力過高;
2、血竇開放;
3、多有胎膜早破或人工破膜史;
4、常見於宮縮過強或縮宮素(催產素)套用不當;
5、胎盤早期剝離、前置胎盤、子宮破裂或手術產易發生羊水栓塞;
6、死胎不下可增加羊水栓塞的發病率羊水進入母體循環的條件是胎膜已破;有較強的子宮收縮;血管開放進入的途徑為子宮頸內膜靜脈及子宮下段靜脈;胎盤邊緣靜脈竇;損傷的子宮血竇如子宮破裂子宮頸裂傷。
7、多臟器損傷急性呼吸循環衰竭:DIC等病理變化常使母體多臟器受累以休克腎急性腎小管壞死廣泛出血性肝壞死肺及脾出血等最為常見臨床表現為急性肝腎功能衰竭當兩個以上重要器官同時或相繼發生功能衰竭時稱為多系統臟器衰竭(mutiplesystemorganfailureMSOF)其病死率幾乎達100%。
胎膜早破及人工破膜羊水栓塞大多發生在胎膜破裂之後,偶爾可在尚未破膜之時。胎膜早破,特別是在過強宮縮和急產情況下的胎膜早破,往往使得在胎膜破裂時由於胎膜與宮頸壁的急速分離,造成宮頸黏膜血管擴張和損傷,加之羊膜腔內的高壓,使得羊水進入母體引起羊水栓塞發生。另外,人工破膜時的羊膜腔內穿刺或穿刺時操作不當也可引起胎膜後血腫,分娩時此處胎膜破裂易引起羊水栓塞機會增加。臨床資料表明,生殖道感染、急產和羊水過多、頭盆不相稱等都是構成胎膜早破的主要原因。因此,防止胎膜早破的重點在於防止生殖道感染;妊娠後期要禁止性交,避免負重和防止腹部被撞擊;分娩時合理使用宮縮劑;若為頭盆不相稱最好選擇剖宮產,以及注意人工破膜的正確操作等,這些措施可減少胎膜早破發生,降低羊水栓塞的風險。
高齡產婦及多胎產婦高齡產婦(35歲以上的初產婦)和多胎妊娠也是羊水栓塞的高危因素。發生羊水栓塞的主要原因往往是綜合性的,可能有胎位異常、胎膜早破、胎盤早剝和宮縮乏力時使用宮縮劑量大等,由於增加羊水栓塞的發生機會。所以,高齡產婦和多胎產婦分娩時要嚴密觀察,一旦出現這些異常現象時要果斷採取措施終止妊娠,一般採用剖宮產終止妊娠,可減少羊水栓塞的發生機會。
病理生理
羊水進入母體血循環後,通過阻塞肺小血管,引起過敏反應和凝血機制異常而導致機體發生一系列病理生理變化。
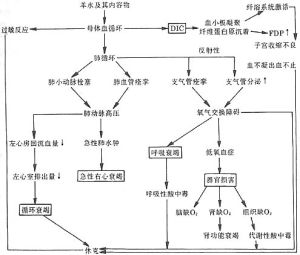 羊水栓塞病理生理示意圖
羊水栓塞病理生理示意圖1、肺動脈:高壓羊水內有形物質直接形成栓子,經肺動脈進入肺循環阻塞小血管引起肺動脈高壓;羊水內含有大量激活凝血系統的物質,啟動凝血過程,彌散性血管內形成的血栓阻塞肺小血管,反射性引起迷走神經興奮,加重肺小血管痙攣。羊水內抗原成分引起Ⅰ型變態反應,反射性地引起肺內小血管痙攣。這種變態反應在引起的肺動脈壓升高時有時可起主要作用,肺動脈高壓可引起急性右心衰竭,繼而呼吸循環功能衰竭。
2、過敏性休克:羊水中胎兒有形成分為致敏原,作用於母體,引起Ⅰ型變態反應,所導致的過敏性休克多在羊水栓塞後立即出現休克(血壓驟降甚至消失),以後方有心肺功能衰竭表現。
3、彌散性血管內凝血(DIC):妊娠時母血呈高凝狀態,羊水中含大量促凝物質可激活外源性凝血系統,在血管內產生大量的微血栓,消耗大量凝血因子及纖維蛋白原,致使DIC發生。羊水中亦含有纖溶激活酶,而纖維蛋白原下降同時可激活纖溶系統。由於大量凝血物質的消耗和纖溶系統的激活,產婦血液系統由高凝狀態迅速轉變為纖溶亢進,血液不凝固,發生嚴重產後出血及失血性休克。
4、急性腎功能衰竭:由於休克和DIC,腎急性缺血導致腎功能障礙和衰竭。
臨床表現
典型的臨床表現可分為三個漸進階段:
1.心肺功能衰竭和休克:
在分娩過程中,尤其是剛剛破膜不久,產婦突然發生寒戰、嗆咳、氣急、煩躁不安等症狀,隨後出現發紺、呼吸困難、心率加快、抽搐、昏迷、血壓下降,出現循環衰竭和休克狀態。肺部聽診可聞及濕囉音,若有肺水腫,患者可咯血性泡沫狀痰。有的產婦突然驚叫一聲或打一次哈欠後血壓迅即下降甚至消失,並在幾分鐘內死亡。
2.DIC引起的出血:
表現為大量陰道流血、血液不凝固,切口及針眼大量滲血,全身皮膚黏膜出血,有時可有消化道或泌尿道大量出血,出現嘔血、便血及血尿等。
3.急性腎功能衰竭:
由於全身循環衰竭,腎臟血流量減少,出現腎臟微血管栓塞,腎臟缺血引起腎組織損害,表現為尿少、無尿和尿毒症徵象。一旦腎實質受損,可致腎功能衰竭。
實驗室及其他檢查
 羊水檢測
羊水檢測1、血塗片找羊水有形成分經股靜脈或頸靜脈插管取下腔靜脈或上腔靜脈血5~10ml,離心沉澱或靜管沉澱後取上下兩層間有形成分塗片染色鏡檢。如找到毳毛、鱗狀上皮細胞或脂肪細胞可確診羊水栓塞。
2、凝血功能障礙檢查DIC的診斷指標包括血小板計數≤15×109/L、纖維蛋白原≤160g/L、凝血酶原時間≥15秒、血漿魚精蛋白副凝試驗(3P試驗)陽性、纖維蛋白降解產物(FDP)≥80μg/ml及優球蛋白溶解時間≤120min。
3、影像學檢查①X線胸片檢查,可見肺栓塞徵象;②出現腦梗死時作頭顱CT檢查。
非特異性檢查
(1)心電圖右心室,右心房擴張,還可見到心肌勞損的表現。同時有心動過速。
(2)胸片可能無異常表現,70%的患者可有輕度的肺水腫症狀,表現為雙側瀰漫性點狀浸潤陰影,沿肺門周圍分布,肺部輕度擴大。心影可能會增大。
(3)血氧飽和度突然下降往往可以提示有肺栓塞的問題。
(4)凝血功能的檢查結果相差較多,其結果取決於患者生存的時間和臨床上出血的程度。①血小板計數<100×10[9]/L;②凝血酶原時間延長,大於10秒即有診斷意義;③血漿纖維蛋白原<1.5g/L;④凝血塊觀察,取正常產婦血5mL放試管內,置溫箱中觀察8~12分鐘血塊形成,低纖維蛋白原患者血液不易凝結,30分鐘血凝塊少,而彌散顯示血小板已相當低,繼發纖溶。⑤出血時間及凝血時間延長。⑥纖維蛋白降解產物的增加,血漿魚精蛋白副凝試驗(3P試驗)及乙醇膠試驗陽性。
特異性檢查
(1)母體循環或肺組織中羊水成份的檢測
由於羊水栓塞的發生主要是羊水及其羊水中的有形成分進入母血中,引起肺血管栓塞和痙攣所致,因此,人們把在母血、子宮血管中和肺組織中找到來自於胎兒的成分如胎兒鱗狀上皮細胞、毳毛、黏液作為診斷標準。
(2)母血清及肺組織中的神經氨酸-N-乙醯氨基半乳糖(SialylTn)抗原檢測
近年來隨著免疫學技術的不斷發展,這是一種新的羊水栓塞診斷方法。Kobayashi等研究發現,黏液性糖蛋白的單克隆抗體TKH-2能識別羊水中黏液性糖蛋白中的寡糖結構,用免疫印跡技術,TKH-2能檢測到胎糞上清液中極低濃度的SialylTn抗原。能被TKH-2識別的抗原不但在胎糞中大量存在,同時也可出現在清亮的羊水中。通過免疫組化檢測發現,在胎兒小腸、結腸、呼吸道黏膜上皮細胞中包含有與TKH-2發生反應的抗原,用放射免疫檢測法在胎糞污染的羊水和清亮的羊水中都可測到SialylTn抗原,但前者明顯高於後者,現發現SialylTn抗原是胎糞和羊水中的特徵性成分之一,SialylTn抗原大約占了胎糞的十分之一。羊水中SialylTn抗原的來源仍不十分清楚,由於消化道和呼吸道的黏膜上皮都有SialylTn抗原的表達,認為除了胎糞是羊水中SialylTn抗原的主要來源外,部分可能來源於胎兒呼吸道的黏液蛋白。妊娠後孕婦血清中SialylTn抗原濃度有所不同,如果羊水中有胎糞污染,孕婦血清中SialylTn抗原濃度[(20.3±15.4)U/ml]稍高於羊水清亮者[(11.8±5.6)U/ml]。但具有診斷價值的是在羊水栓塞患者或有羊水栓塞樣症狀者的血清中,SialylTn抗原顯著升高,約為(105.6±59.0)U/ml。因此用靈敏的放射免疫競爭檢測法定量測定血清中的SialylTn抗原,是一種簡單、敏感、非創傷性的診斷羊水栓塞的手段,可用於羊水栓塞的早期診斷。
在孕產婦死亡後的組織學診斷仍然十分重要,用TKH-2進行免疫組化染色肺組織,發現羊水栓塞或有羊水栓塞樣症狀的患者,肺血管出現明顯的強陽性染色,且這種強陽性染色可被頜下腺黏液蛋白完全抑制,表明它具有免疫特異性。
(3)組織抗凝因子的測定
如前所述,羊水中的有形成分不是引起羊水栓塞的主要原因,而一些體液因子如組織因子樣促凝物質、白三烯等在病生理過程中起了非常重要的作用。羊水栓塞發生後大約40%的患者出現致死性的凝血功能障礙。組織因子的凝血活性可被抗組織因子蛋白拮抗,因此理論上可以通過檢測母血中的組織因子作為區分其他產科DIC的依據。
(4)肺組織中肥大細胞的測定
近年來,對羊水栓塞的發生機理有大量文獻報導,認為羊水栓塞的發生是機體對羊水中的胎兒成分產生過敏反應,導致肥大細胞脫顆粒釋放組織胺類胰蛋白酶和其他介質引起機體發生嚴重的病生理改變所致。類胰蛋白酶是一種中性蛋白酶,是T細胞和肥大細胞分泌顆粒的主要成分。Fineschi等用特殊的免疫組化方法檢測肺循環中肥大細胞類胰蛋白酶,發現因羊水栓塞和過敏性休剋死亡者肺組織中肥大細胞數量都明顯升高,兩者之間無差異,死於創傷性休克者肺組織肥大細胞數量明顯低於羊水栓塞和過敏性休克者,存在顯著的差異。表明用免疫組化檢測肺肥大細胞類胰蛋白酶可診斷羊水栓塞。
診斷
一、病史凡在病史中存在羊水栓塞各種誘發因素及條件,如胎膜早破、子宮收縮過強、產程短及高年初產,在胎膜破裂後、胎兒娩出後或手術中產婦突然出現寒戰、煩躁不安、氣急、尖叫、嗆咳、呼吸困難、大出血、凝血障礙、循環衰竭及不明原因休克,首先應考慮為羊水栓塞。應邊搶救邊做輔助檢查以確診。二、臨床表現
1、突然發作嚴重呼吸困難,紫紺,抽搐昏迷,休克或心跳驟停。早期休克與出血不成比例。
2、繼發血液凝固障礙可表現為皮膚黏膜出血、吐血、尿血,產後則陰道出血不凝;
3、腎功能衰竭,少尿<400ml/天或<100ml/天,但臨床表現不一定按順序出現,以可突發性呼吸循環障礙而猝死,也可以凝血障礙產後出血為主要表現。
4、如有條件作實驗室檢查:低氧血症:血氧飽和度<90%、血氣PaO<80mmHg;DIC篩查:血小板<100×109/L,纖維蛋白原<1500mg/L(1.5g/L),凝血酶時間比對照長3秒,3P試驗陽性,或試管血凝塊凝結試驗:≤3分鐘為高凝,≥30分鐘則表示纖維蛋白原<100mg/dl(g/L),16~30分鐘纖維蛋白原1.0~2.5g/L。
鑑別診斷
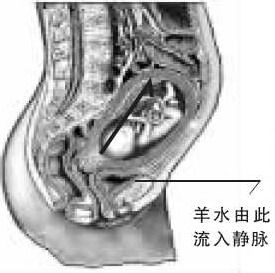 羊水由此流入靜脈
羊水由此流入靜脈1、子癇抽搐
通常有高血壓浮腫及蛋白尿史在產前產時產後均可發生無胎膜破裂因素胸部檢查一般無羅音DIC的檢查一般無異常。
2、充血性心力衰竭
有心臟病史有心臟負擔加重的誘因患者突發心慌氣短咳泡沫狀痰一般無抽搐出血和腎衰表現在心衰控制後症狀能好轉。
3、腦血管意外
患者有高血壓病史有頭痛頭暈突然昏迷可發生偏癱。
4、癲癇
患者往往有抽風病史有精神因素的誘因患者一般無DIC和腎衰。
5、其它非DIC原因引起的產後出血
一般可找到明確的病因無凝血機制的改變6血栓栓塞性疾病:患者往往有高凝狀態下肢深靜脈血栓的表現一般無出血。
6.血栓栓塞性疾病
患者往往有高凝狀態、下肢深靜脈血栓的表現,一般無出血。
併發症
1、產前或產時的發病常見於宮縮過強或胎膜破裂時,以肺動脈高壓、休克為主。2、產後發病以出血、休克為主,心肺功能不全症狀較輕。
3、臟器衰竭若病情未能控制,繼續惡化,最終發展為多臟器功能衰竭,並發的是急性腎功能衰竭,危及生命。
應急預案
1、通知醫師,建立靜脈通道。
2、安置單人房間,加床檔,光線暗淡。
3、即刻去枕平臥,清除口鼻分泌物,松解衣領,保持呼吸道通暢,氧氣吸入。將壓舌板放於兩臼齒之間,防舌後墜。
4、按醫囑給解痙、鎮靜、降壓、脫水藥物,並觀察療效。
5、按醫囑做好各項化驗。
6、觀察全身症狀,警惕胎盤早剝、心衰、腎衰的發生。
7、勤聽胎心,注意產兆,如宮縮規律及時送待產室待產。不能短時間分娩者,做好術前準備。
治療
 羊水栓塞
羊水栓塞治療原則為羊水栓塞搶救成功的關鍵在於早診斷、早處理,以及早用肝素和及早處理妊娠子宮。
主要搶救藥品
簡要概括:DROP—CHHEBS:
D多巴胺、R酚妥拉明、0氧氣、P罌粟鹼、C西地蘭、H激素、HE肝素、B輸血、S碳酸氫鈉NaHCO3。
1、抗過敏
早使用大劑量糖皮質激素,給地塞米松20~40mg或氫化可的松300~500mg加入液體中靜滴。
出現過敏性休克應該套用大劑量皮質激素,常選用地塞米松靜脈滴注。但激素可抑制網狀內皮系統功能,使已激活的凝血因子不能及時清除而加重DIC,故反覆套用時應注意,在使用肝素治療的基礎上套用本藥為好。
2、吸氧
糾正缺氧高流量面罩給O2,或氣管插管加壓給氧(一般採取面罩高流量給O2)。
3、解除肺動脈高壓
供氧只能解決肺泡氧壓,而不能解決肺血流低灌注,必須儘早解除肺動脈高壓,才能根本改善缺氧,預防急性右心衰竭、末梢循環衰竭和急性呼吸衰竭。常用藥物有下列:(1)氨茶鹼具有解除肺血管痙攣,擴張冠狀動脈及利尿作用,還有解除支氣管平滑肌痙攣作用。
(2)罌粟鹼對冠狀血管和肺、腦血管均有擴張作用,是解除肺動脈高壓的理想藥物。
(3)阿托品解除肺血管痙攣,還能抑制支氣管的分泌功能,改善微循環。
(4)酚妥拉明解除肺血管痙攣。
4、抗休克
可選用低分子右鏇糖酐溶液擴容,對腎功能減退者慎重。對失血者最好補充新鮮全血。
有條件者行靜脈插管,既可了解中心靜脈壓指導補液量,又可採集血標本,檢測凝血功能及查找羊水有形成分。
休克症狀急劇而嚴重者,如血容量已補足而血壓仍不穩定者應使用血管活性藥物多巴胺20~40mg靜脈滴注,如血壓仍不能維持,可加適量間羥胺靜脈點滴,但多巴胺濃度應高於間羥胺。
羊水栓塞引起的休克比較複雜,與過敏、肺源性、心源性及DIC等多種因素有關。故處理時必須綜合考慮。
(1)擴充血容量休克時都存在有效血容量不足,應儘早、儘快擴充血容量。有條件者最好用肺動脈漂浮導管,測定肺毛細管楔壓(PCWP),邊監測心臟負荷邊補充血容量。如無條件測量PCWP,可根據中心靜脈壓指導輸液。無論用哪種監護方法,都應在插管的同時抽血5mL,作血液沉澱試驗,塗片染色尋找羊水成分,並作有關DIC實驗室檢查。擴容液的選擇,開始多用右鏇糖酐-40,靜脈滴注,伴失血者應補充新鮮血及平衡液。
(2)糾正酸中毒首次可給5%碳酸氫鈉,先注入計算量的1/2~2/3。最好做動脈血血氣及酸鹼測定,按失衡情況給藥。
(3)調整血管緊張度休克症狀急驟而嚴重或血容量雖已補足但血壓仍不穩定者,可選用血管活性藥物,常用多巴胺靜脈滴注,可保證重要臟器血供。
5、糾正酸中毒首次靜脈點滴5%碳酸氫鈉200~300ml,最好能根據血氣檢查結果補鹼。
6、預防DIC
儘早使用肝素抑制血管內凝血出現症狀10min內用最好。肝素25mg加入200ml0.9%氯化鈉注射液中快速靜脈滴入。然後,50mg 5%葡萄糖液500ml緩慢滴注,以後每4~6h給藥一次或酌情加用肝素用量。
胎兒娩出後應警惕產後出血,儘可能用新鮮血、血小板、凍乾血漿、補充纖維蛋白原等,以補充凝血因子,預防產後出血。如出血量最較多,在輸血的同時給止血藥。如氨基已酸8~12g/d加入液體中點滴。
7、防治心功能衰竭注意控制輸液量,必要時,毛花甙丙0.2~0.4mg加10%葡萄糖注射液20ml靜脈推注(時間不少於15分鐘)。
8、防治腎功能衰竭在血容量補足及血壓回升後,如每小時尿量仍小於17ml,則可選用以下方法:①速尿40~100mg靜脈推注;②20%甘露醇250ml半小時內靜脈滴注;③利尿酸鈉50~100mg靜脈滴注。如仍無改善,常屬高危性腎衰,應儘早開始血液透析。
9、及時使用抗生素預防感染如果需要抗感染治療,應靜脈給予對腎臟毒性小的抗生素。
10、產科處理
羊水栓塞發生在胎兒娩出者,應積極維護孕婦呼吸、循環功能,防治DIC及搶救休克,迅速終止妊娠。宮口開而未開全者行剖宮產終止妊娠。宮口開全者行產鉗或胎頭吸引助產。產後嚴密觀察子宮出血情況。
對凝血功能不良致大出血者,在糾正凝血功能的同時,必要時行次全子宮切除術。
預防
如能注意以下數項,則對於預防羊水栓塞有利。1、產婦一定要定時做產前檢查,因為,通過做超音波檢查可診斷出90%的前置胎盤,使用分娩監視裝置可早期發現胎盤早剝。及早發現妊娠高血壓症,一旦有高血壓、水腫和蛋白尿症狀,一定要積極進行治療,避免重度妊高症的發生。
2、30歲以上產婦、早產或過期產者及經產婦,尤其是胎膜早破、子宮體或子宮頸發育不良的產婦容易發生羊水栓塞,因為要積極配合醫生所做的正確處理。
3、在分娩的過程中,如果出現胸悶、煩躁、寒戰等不舒服的感覺,要及時告訴醫生,以便醫生及早全力做處理。
4、嚴格掌握催產素套用的指征,合理使用催產素,並進行必須的觀察。在產程中,如果子宮收縮過於強烈,產婦應該配合醫生使用鎮靜藥物,減弱子宮的收縮,以防發生子宮破裂。
5、如果在第一產程發生羊水栓塞,由於胎寶寶不能立即娩出,雖然病情經搶救後有好轉,但因病因未去除,仍有惡化的可能。必要時配合醫生做剖宮產手術、儘快結束分娩,避免子宮破裂的危情發生。
6、嚴格掌握人工破膜指征,不做剝膜術,不在宮縮時破膜。
7、嚴格掌握剖宮產指征,破水時套用紗墊保護好切口邊緣。
8、產程中宮縮過強,可用宮縮抑制劑硫酸鎂、博利康尼減弱宮縮。安定鎮靜。
9、中期引產鉗夾術時,先破膜待羊水流淨,再鉗夾與使用催產素。
10、對有誘發因素的產婦,應提高發生羊水栓塞警惕。
11、作好第四產程的觀察,及時發現與出血不相符合的休克。
預後
羊水栓塞孕產婦的病死率約為80%。在搶救存活者中,有完全治癒的,也有遺留腎、腦、心等臟器功能不同程度損害的。若在拯救生命過程中做了子宮切除術,則喪失生育能力。雖未見有關胎兒預後的報導,但相應於母體的病死率,可推測圍生兒的患病率和病死率亦很高。
羊水栓塞是由於分娩時羊水進入到母體的血液循環中,羊水中有胎脂、上皮細胞等有形物質,即可以直接阻塞血管,又可以作為強凝物質,引起肺栓塞,嚴重的休克及血液不凝固的情況,使產婦發生不可控制的大出血,羊水栓塞可以發生在妊娠的早、中、晚各期,一旦發生羊水栓塞,即使積極地搶救,仍然死亡率十分高,產婦的死亡率可高達80%。死亡的時間快到可從數分鐘至數小時,約1/3的患者在發病半小時內死亡,另1/3在發病1小時內死亡,多由於肺血管栓塞引起,其餘1/3死於血液不凝或腎功能衰竭。羊水栓塞是產科最兇險的併發症,由於該情況在分娩前也常常不能預計,所以在分娩的過程中要嚴密的觀察產婦,尤其是在有胎死宮內、巨大兒,前置胎盤,胎盤早剝,子宮收縮過強等情況存在時更要倍加小心。

