疾病描述
人類微小病毒感染是近20多年逐漸認識的一組疾病。臨床表現可有病毒血症的一般感染症狀,以及有特殊表現的傳染性紅斑、血管性紫癜、關節病、指趾麻木刺痛症,孕婦感染後可引起宮內感染,導致胎兒貧血、水腫和死亡,對已患溶血性貧血的患者可發生再生障礙性貧血危象(再障危象)等。本組疾病多呈急性自限性過程,預後良好,但免疫缺損者則可呈慢性遷延過程,近年來有數起因暴髮型心肌炎、暴髮型肝炎等而死亡的報導。
發病機制
 靶細胞
靶細胞原來血中已有抗B19IgG抗體的2名受試者,既無症狀,血中亦未檢出B19DNA病毒血症期患者的血清在體外有抑制紅細胞集落形成作用。將血清加熱56℃30min不能滅活這種作用對再障危象患者進行骨髓檢查,發現紅細胞系顯著減少其他細胞系無大變化。故認為本病毒主要侵犯骨髓造血系統中的紅細胞系,原始階段的成紅細胞,可能為主要的靶細胞。紅細胞上的糖苷酯(glucoside)為病毒受體,病毒感染後可使紅細胞裂解。因而導致紅細胞減少。這種對骨髓造血功能的抑制作用持續1周。對造血功能正常者可有輕度影響,而對紅細胞壽命縮短的溶血性貧血患者有引起再障危象的可能。
除此而外,病毒可侵犯全身各種臟器和組織,已從死於B19嚴重感染者的心、腦肝腎、肺脾等組織中檢出了B19DNA;電鏡看到了心肌炎死者心肌中有結晶狀排列的病毒;從皮疹處取材檢查發現血管內皮細胞、汗腺及導管上皮細胞中均有病毒存在,故病毒可能具有直接的致病作用。另外B19病毒感染可引起細胞因子如干擾素γ等的產生,IgM和IgG特異性抗體的出現,可引起免疫介導的病理變化,關節病即可能為免疫複合物引起。許多研究已證明B19感染後部分患者可呈慢性病和(或)長期攜帶病毒免疫功能低下為主要原因,而免疫功能正常者亦有長期帶毒者,其原因尚不清楚。有人從健康供骨髓者的骨髓中檢出B19DNA,故有可能骨髓為B19病毒長期存活的地方。
症狀體徵
 紅細胞
紅細胞1.紅細胞再生障礙性貧血危象(erythrocyteaplasticcrisis)本病為HPV-B19感染已有溶血性貧血的患者發生的疾病,多見於小兒。患者先有發熱(多為低到中度程度)、全身不適、倦怠、肌痛、頭痛、輕咳等症狀,2~3天后,網狀紅細胞數開始減少,血紅蛋白下降,部分患者白細胞及血小板亦有輕度減少。血紅蛋白可減少20~50g/L,致使患者貧血症狀更加明顯:心悸、蒼白、無力,嚴重者需輸血。隨著病毒血症的消失、特異性抗體的產生,骨髓造血功能受到的抑制作用緩解,患者血象可於l周后恢復到原來的水平,免疫功能缺損者可引起慢性骨髓功能低下而造成長期貧血。有1名27歲男性黑人,貧血已持續了13年。另1名27個月的嬰兒,在1年之中反覆急性發作了3次,再障危象經增強免疫功能治療後均可緩解。這種再障危象可以發生於鐮狀細胞貧血、珠蛋白生成障礙性貧血、遺傳性橢圓形紅細胞增多症、自身免疫性溶血性貧血、丙酮酸激酶缺乏症,以及遺傳性多核幼細胞症等。
2.皮膚、血管受損性疾病
(1)血管性紫癜(vascularpurpura):患者有小兒,也有成人。首先出現發熱、咽痛、流涕等,48h後出現皮疹,其特徵為血管性紫癜。先出現於四肢,後向軀幹、頸部甚至面部擴展。紫癜持續數日即退,同時可伴有短期白細胞和血小板減少。部分患者伴有腹痛或大關節痛。組織學檢查有壞死性血管炎亦有非壞死性血管炎表現。
(2)傳染性紅斑(erythemainfectiosum):本病亦稱第五病。1889年Tschamer對此病已做過詳細描述。在世界各地曾有多次流行,直到1981年才明確HPV-B19為其病原。小兒患傳染性紅斑的臨床表現,先有發熱、全身不適、咽痛、鼻流涕等症狀。2~3天后出現皮疹,多始於面部,很快融合成片並伴有輕度水腫,形成“巴掌臉”特殊表現。皮疹很快擴展到軀幹及四肢。先為斑丘疹,後中間先褪色形成網狀或花邊樣。皮疹可因日曬、運動、洗澡而加重,伴有瘙癢感。持續2~4天皮疹消退,留有色素沉著可於數日後消退,全病程為5~9天。成人感染HPV-B19亦有少數表現為傳染性紅斑者,但很少出現“巴掌臉”,皮疹亦較少。但在病後數日至數周,80%的人出現關節痛。
(3)肢端瘀斑綜合徵(acropetechialsyndrome):1990年Harms等首次報導5例出現手套襪套樣分布的瘀斑並伴有口咽部潰瘍的病例,病原未明。1992年美國相繼出現同樣患者,Halasz等明確為B19病毒引起。1998年Smith等分析了各處報導的25例患者的臨床表現,稱之為丘疹-紫癜性手套襪套綜合徵(papular-purpuricglovesandsockssyndrome)。2002年Harel等根據他們自己的3例患者的表現,將這類臨床症候稱之為肢端瘀斑綜合徵。臨床表現多先有或同時出現輕中度發熱、全身不適、關節痛、肌痛、食慾欠佳等全身症狀,手背和足背出現瘀點瘀斑性皮疹,很快向掌面發展,可融合成片。手腕和髁部有明顯的界線。同時可出現口唇水腫、口周糜爛、口周及下頦部亦出現皮疹,咽部齶部可有黏膜瘀點,組成手、足、口病樣的綜合徵。疾病多於1~2周恢復。患者血清中首先出現B19IgM抗體,IgG抗體出現稍晚。皮疹組織學檢查可見真皮血管周圍有浸潤,有紅細胞外滲。患者多為青少年。
(4)雷諾樣症候(Rayhaud’spnenomenon):Harel等2000年報導了姐妹2人(13歲、14歲)先後患了手指、足趾變白、發涼,後變青紫的疾病,1例伴有全身關節疼痛,血清中B19IgM強陽性外未能找到其他原因。
3.關節病(arthropathy)HPV-B19感染後出現各種臨床表現中,均有部分患者出現關節痛;部分患者除有發熱、全身不適外,只有關節痛;還有些患者關節痛為惟一的症狀。本病小兒少,成人多,且女性多見。多表現為突發性四肢關節對稱性疼痛,可伴有不同程度的關節滑囊腫脹。最多罹及的有手(指關節、掌指關節)、腕、踝、膝關節,還可累及肘、肩、頸椎、腰椎等處。多數可於2周左右好轉,少數患者遷延數星期不愈,有病程已長達4年的報導。曾檢查一患者關節積液有白細胞3.4×109/L,多核細胞42%,單核細胞58%。追蹤觀察無後遺症及運動障礙。診斷依據患者血清中抗HPV-B19IgM抗體陽性,未能查出HPV-B19DNA及抗原,故推測本病為由病毒抗原抗體複合物引起。但Soderlund等報導在一些少年慢性關節炎患者滑膜組織中檢出了B19DNA,不能除外病毒的直接損害作用。
4.肢端麻木、刺痛症有人報導,美國某兒童醫院傳染性紅斑流行時,11例護理人員亦受染,其中5例出現手指和(或)足趾麻木,刺痛症狀,另2例無其他不適,僅有手指麻木刺痛,血中均有抗HPV-B19IgM抗體。部分患者於2個月時恢復,部分拖延至1年。症狀明顯者肌力減弱,神經傳導速度減慢,提示末梢神經受損。有1例免疫功能正常的護士,典型發病後B19病毒血症持續了4年(HPV-B19DNA陽性),先後有6次發作:發熱、皮疹、關節痛、四肢遠端麻木、刺痛,在緩解期間肢端仍有遊走性麻木。此患者顯然表現為慢性遷延型B19感染,其原因尚不清楚。
5.宮內感染孕婦感染HPV-B19後可以傳播給胎兒,容易引起流產和死胎。已從死胎的心、肝、脾、腎、肺等細胞中檢測出了HPV-B19DNA,有的查到了病毒顆粒。胎兒明顯貧血、高度水腫,可有心包、胸腔、腹腔積液。發生率各家報導不一,有一組為38%(14/37),英國報導為9.8%,美國CDC報導為4%。微小病毒感染動物可致畸胎,人類是否致畸尚不能肯定,現僅有個例報導(胎兒眼晶體缺如),需做更多研究。
6.其他疾病B19病毒可侵犯全身多種臟器和組織,故可引起多種疾病。①心肌炎:多為嬰幼兒和兒童,急性暴髮型表現,很快死於心衰,有做心臟移植成活者,亦有呈慢性心肌炎表現者。心肌呈淋巴細胞浸潤性炎症。②急性肝炎:肝功能可有程度不等的受損表現。肝移植後B19感染可引起急性暴髮型肝炎和再障危象。③腦膜炎:已有數例臨床報告,表現為無菌性腦膜炎,從CSF(腦脊髓液)中檢出B19DNA。④尚有呼吸窘迫症、Still病、慢性疲勞綜合徵等不同臨床表現的病例報導,除B19DNA或特異性IgM抗體陽性外,未找到其他病原。
併發症:
宮內感染可使胎兒貧血、缺氧、心力衰竭。
疾病病因
微小病毒是目前已知最小的DNA病毒,早已知道微小病毒可在小的哺乳動物中引起疾病,僅於近20年才認識其中一些病毒可感染人類而致病。1975年Cossart首先在供血員血中發現了直徑為20~25nm的圓形病毒顆粒,經形態、生化、遺傳學特點分析屬於微小病毒,命名為人類微小病毒B19。不久在2名發熱士兵血中找到這種病毒,開始明確本病毒對人的致病性。本病毒具有裸露的核殼,內含單股DNA,其大小為5.45kb,有自主複製能力。1981年從患鐮狀細胞貧血出現再障危象的患兒血中檢出了B19抗原,其後幾年先後從加拿大、日本、英國、瑞典及美國等地的再障危象、傳染性紅斑、紫癜等患者血中檢出B19抗原,初步認為B19與這些疾病有關。1985年Anderson等報導用B19對7名志願者進行了感染試驗的結果,進一步肯定HPVB19為引起這幾種病的病原。此病毒尚無組織培養,僅可在人骨髓細胞中生長複製。耐熱,60℃12h不能滅活,對甲醛敏感。
病理生理
 DNA
DNA診斷檢查
診斷:
傳染性紅斑、血管性紫癜等疾病在局部地區流行,並與患者有接觸歷史者,可作為診斷的參考。臨床上有發熱,特別是出現皮疹的患者應考慮到本病毒感染的可能。溶血性貧血的患者出現再障危象時應考慮本病的可能。確診必須進行病原學及免疫學檢查。可用斑點雜交或PCR檢查血中B19DNA,用RIA(放射免疫法)法查B19抗原。起病1周時可查特異性IgM抗體,IgG抗體從陰性轉為陽性亦有意義。
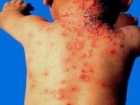 傳染性紅斑
傳染性紅斑實驗室檢查:
1.血象檢查外周血白細胞可輕度減低或正常,有再障危象者血紅蛋白和血小板可減低。
2.B19DNA檢查PCR法可從患者血清、CSF及病變組織檢測到DNA,為確診手段。
3.免疫學檢查可用放射免疫法或ELISA法檢測血清中的B19抗原,用的更多的為檢測B19的IgM抗體,病期1周時即可達高峰,持續2個月後下降,故有現症感染的診斷價值。IgG抗體出現稍晚,可持續很長時間,有保護作用。
其他輔助檢查:急性心肌炎或心包炎感染可出現心電圖異常。
鑑別診斷:
治療方案
尚無抗病毒治療的報導。本病多呈自限過程,預後良好。病情較重者需予以對症處理,再障危象患者可以輸血治療。關節痛及指趾麻木刺痛者,可予以止痛藥及營養末梢神經的藥物。因免疫功能低下易使感染慢性化,可套用免疫增強劑,病毒血症期可套用大劑量免疫球蛋白IVIG,小兒400mg/(kg?d),連用3~5天,如為慢性患者則每半月至1個月重複1次,可取得清除病毒的效果。
預後及預防
預後:預後良好。
預防:已有研製的疫苗進行動物試驗,有望今後可用於預防。
流行病學
傳染源為患者和病毒攜帶者,主要經呼吸道傳播。孕婦急性感染時可傳播給胎兒,有人已從死胎組織中檢出B19病毒顆粒或其DNA。輸入含本病毒的血及血製品亦可傳染。小兒易感,5~10歲為感染高峰時期。全年均可發病,但多見於晚冬和早春。30%~60%成年人已有B19IgG抗體。
