概述
多囊性卵巢是以閉經、肥胖等卵巢多囊性增大為臨床特徵。多囊卵巢綜合症是婦女的常見病,多囊卵巢綜合症的特徵是無排卵,故多囊卵巢綜合症會導致不孕。多囊卵巢綜合徵會導致高雄激素血症,多囊卵巢的臨床變化極為複雜,雖然多囊卵巢的確切原因還不清楚,但激素影響對多囊卵巢起著重要作用。多囊卵巢綜合症與遺傳因素也有關係,多囊卵巢一般產生過量的雄性激素,肥胖的發生與多囊卵巢綜合症的發生髮展存在相互促進的作用。
多囊卵巢患者多因不孕問題到醫院就診,多囊卵巢是一種免疫功能異常和內分泌失調交織的綜合症。可用西藥進行多囊卵巢治療,也可用中藥治療多囊卵巢,效果不明顯者可用手術進行多囊卵巢切除術。多囊卵巢在臨床中比較常見,20—40歲的女性多發生多囊卵巢。B超對多囊卵巢的診斷比較準確。
特徵
多囊性卵巢綜合症的臨床表現有四大特徵:
一、慢性不排卵:表現為月經失調,月經次數少、經量少、甚至閉經。少數患者很久才來一次月經,而且經量很多,經期長。
二、不孕:引起不孕的原因可能是激素紊亂或卵巢功能不全引起的無排卵,也可能是卵子質量差或孕激素缺乏造成子宮內膜生長不良而不利於受精卵著床、發育引起的。
三、多毛症:體內過多的雄激素引起多毛,所以毛髮的分布有男性化傾向,如鬍鬚、胸毛、肚臍到陰部的毛髮以及肛門、四肢的毛髮增多,陰毛粗,濃而黑。由於種族不同,亞洲婦女沒有歐、美患者的多毛症明顯。有時伴隨痤瘡、脫髮。
四、肥胖症:差不多25%的患者會出現肥胖,肥胖症與多囊性卵巢綜合症的關係很複雜,可能與胰島素敏感性降低有關,而且雄激素降至正常後,肥胖依然存在。
如果患者出現典型的月經不規律、不孕、多毛、肥胖時,診斷並不困難。症狀不明顯時,需做一些生化檢查,若血清中雄激素增高、雌激素失去周期性變化、促性腺激素失調或腹腔鏡檢查發現卵巢有多囊性變化均可協助診斷。
誘發因素
(一)下丘腦垂體功能障礙 PCOS患者LH值高,FSH值正常或偏低,故LH/FSH之比大於3,LH對合成的促黃體生成激素釋放激素(LH-RH)的反應增加,故認為下丘腦垂體功能失常是本徵的啟始發病因素,從而導致卵巢合成甾體激素的異常,造成慢性無排卵。LH水平升高不僅脈衝幅度增大,而且頻率也增加,這可能是由於外周雄激素過多,被芳香化酶轉化成過多的雄激素持續干擾下丘腦-垂體的功能。(二)腎上腺皮質機能異常 部分PCOS患者腎上腺分泌的雄激素升高,此可能是腎上腺皮質P450c17酶的複合物調節失常使甾體激素在生物合成途中從17羥孕酮至雌酮缺乏酶的阻斷。腎上腺機能異常可以影響下丘腦垂體-卵巢軸的關係異常與分泌異常。(三)胰島素抵抗(insulin resistance)與高胰島素血症 目前認為胰島素抵抗與高胰島素血症是PCOS常見的表現。PCOS婦女胰島素水平升高能使卵巢雄激素合成增加,雄激素活性增高可明顯影響葡萄糖和胰島素內環境穩定。伴有高雄激素血症的PCOS患者無論肥胖與否,即使月經周期正常,均伴有明顯的胰島素抵抗。也有學者認為高濃度的胰島素可與胰島素樣生長因子I(IGF-I)受體結合,PCOS患者卵巢間質組織上IGF-I受體數目比正常者高,在胰島素抵抗狀態下,胰島素對卵巢的作用可能通過IGF-I受體而發揮作用。胰島素和黃體激素具有協同作用,前者可刺激顆粒細胞使之分泌孕酮,使顆粒細胞黃體化,誘導顆粒細胞的LH受體,同時改變腎上腺皮質對ACTH的敏感性。(四)卵巢局部自分泌旁分泌調控機制異常 目前多數學者推斷PCOS患者卵泡記憶體在某些物質,如表皮生長因子(EGF)、轉化生長因子a(TGFa)及抑制素(inhibin)等,抑制了顆粒細胞對FSH的敏感性,提高了自身FSH閾值,從而阻礙了優勢卵泡的選擇和進一步發育。即卵巢局部自分泌旁分泌調控機制異常,使優勢卵泡選擇受阻是PCOS的發病原因。(五)遺傳因素 有人認為PCOS是遺傳性疾病,可能是伴性顯性遺傳方式。大多數患者具有正常的46,XX核型。染色體異常者表現為X染色體長臂缺失和X染色體數目及結構異常的嵌合體。(六)高泌乳素 約20%~30%的PCOS患者伴高泌乳素血症。有人認為PRL能刺激腎上腺皮質細胞分泌雄激素,因為腎上腺皮質細胞膜上有PRL受體。
主要表現
多囊卵巢綜合徵的主要臨床表現有月經失調,不育,多毛和肥胖。得病者大多為年輕婦女,以22-31歲最常見。月經失調的表現形式以繼發性閉經為主,也可表現為月經稀發、功能性子宮出血、無排卵月經,但基本失調是排卵障礙,測基礎體溫無雙相曲線(見307問)。很多病人因不育而找醫生看病。另一特點是多毛,體內雄激素過多,引起毛髮呈男性型分布,在上唇、下頜及乳頭旁生長毛髮,陰毛向上發展至臍下,並向大腿根部、肛周發展,四肢毛髮也增多。重者有男性化表現(見252問)。一半以上病人有某種程度肥胖。婦科檢查可發現卵巢增大。化驗檢查可發現血液中雄激素水平輕度增高,黃體生成素升高,卵泡刺激素下降,二者比例失常。黃體生成素/卵泡刺激素比值大於3有診斷意義。 低熱量飲食益於治療多囊卵巢綜合症 今年3月出版的《生育與不育》雜誌中有一篇短期隨機實驗研究文章稱,低熱量飲食可以使體重明顯減輕,多囊卵巢綜合症的生殖和代謝病變明顯改善。 賓夕法尼亞州Hershey醫學院的Kelly Stamets及其同事在文章中寫道,多囊卵巢綜合症常與肥胖有關,因為肥胖會加重與疾病相關的代謝和生殖疾病。患有多囊卵巢綜合症的女性均有胰島素抵抗,從而導致2型糖尿病發生。因此改善胰島素敏感性,成為多囊卵巢綜合症患者的主要治療方法。 在一個月的研究中,35名伴有不育和多囊卵巢綜合症的肥胖女性接受了兩種限制性能量飲食中的一種。高蛋白飲食包括30%蛋白、40%碳水化合物、30%脂肪,高糖飲食包括15%蛋白、55%碳水化合物、30%脂肪。主要結果評定是體重減輕,其次是壽命預測和激素、脂肪、脂蛋白、血糖穩態和能量代謝標誌物的檢測。 26名女性參與完成了這項研究,兩種飲食限制導致的體重減輕程度相似,兩組循環雄激素、糖代謝、勒帕茄鹼檢測均無差別。 與基礎值相比,維持低熱量飲食一個月的女性循環雄激素水平降低,空腹胰島素水平和3小時口服糖耐量實驗的胰島素曲線下面積、空腹勒帕茄鹼水平和勒帕茄鹼曲線下面積均降低。26名患者中14人用藥期間出現月經流血。 研究的局限性包括26%患者中途退出和干預時間短、缺乏排卵的檢測手段及由患者自己報告各自的情況。 作者在文中指出,那些完成短期低熱量飲食的患者體重明顯減輕,生殖和代謝病變明顯改善。高蛋白飲食好處沒有明顯增加。以後的飲食研究評價多囊卵巢綜合症女性低熱量飲食的理想組成,將會需要大量研究樣本,並很可能需要多方面進行研究。併發症
1、痤瘡:由於多毛所致面部皮脂分泌過多。2、不孕症:由於閉經不排卵所致女性不孕。3、心血管疾病:血脂代謝紊亂,易引起動脈粥樣硬化,導致冠心病、高血壓等疾病。4、糖尿病:胰島素抵抗狀態和肥胖、 高胰島素血症,易發展為隱性糖尿病或糖尿病。5、腫瘤:無周期性的、持續的、相對偏高的雌激素水平和升高的E1與E1/E2比值對子宮內膜的刺激,又無孕激素抵抗,使子宮內膜癌和乳腺癌發病率增加。表現
多囊卵巢綜合徵的主要臨床表現有月經失調、不育、多毛和肥胖。得病者大多為年輕婦女,以22-31歲最常見。
月經失調的表現形式以繼發性閉經為主,也可表現為月經稀發、功能性子宮出血、無排卵月經,但基本失調是排卵障礙,測基礎體溫無雙相曲線(見307問)。很多病人因不育而找醫生看病。另一特點是多毛,體內雄激素過多,引起毛髮呈男性型分布,在上唇、下頜及乳頭旁生長毛髮,陰毛向上發展至臍下,並向大腿根部、肛周發展,四肢毛髮也增多。重者有男性化表現(見252問)。一半以上病人有某種程度肥胖。婦科檢查可發現卵巢增大。化驗檢查可發現血液中雄激素水平輕度增高,黃體生成素升高,卵泡刺激素下降,二者比例失常。黃體生成素/卵泡刺激素比值大於3有診斷意義。
低熱量飲食益於治療多囊卵巢綜合症
今年3月出版的《生育與不育》雜誌中有一篇短期隨機實驗研究文章稱,低熱量飲食可以使體重明顯減輕,多囊卵巢綜合症的生殖和代謝病變明顯改善。
賓夕法尼亞州Hershey醫學院的Kelly Stamets及其同事在文章中寫道,多囊卵巢綜合症常與肥胖有關,因為肥胖會加重與疾病相關的代謝和生殖疾病。患有多囊卵巢綜合症的女性均有胰島素抵抗,從而導致2型糖尿病發生。因此改善胰島素敏感性,成為多囊卵巢綜合症患者的主要治療方法。
在一個月的研究中,35名伴有不育和多囊卵巢綜合症的肥胖女性接受了兩種限制性能量飲食中的一種。高蛋白飲食包括30%蛋白、40%碳水化合物、30%脂肪,高糖飲食包括15%蛋白、55%碳水化合物、30%脂肪。主要結果評定是體重減輕,其次是壽命預測和激素、脂肪、脂蛋白、血糖穩態和能量代謝標志物的檢測。
26名女性參與完成了這項研究,兩種飲食限制導致的體重減輕程度相似,兩組循環雄激素、糖代謝、勒帕茄鹼檢測均無差別。
與基礎值相比,維持低熱量飲食一個月的女性循環雄激素水平降低,空腹胰島素水平和3小時口服糖耐量實驗的胰島素曲線下面積、空腹勒帕茄鹼水平和勒帕茄鹼曲線下面積均降低。26名患者中14人用藥期間出現月經流血。
研究的局限性包括26%患者中途退出和干預時間短、缺乏排卵的檢測手段及由患者自己報告各自的情況。
作者在文中指出,那些完成短期低熱量飲食的患者體重明顯減輕,生殖和代謝病變明顯改善。高蛋白飲食好處沒有明顯增加。以後的飲食研究評價多囊卵巢綜合症女性低熱量飲食的理想組成,將會需要大量研究樣本,並很可能需要多方面進行研究。
飲食建議:
多食用蔬菜、水果、堅果類及果實。
攝取牛乳製品好過食用肉類。
飲用豆奶或是食用豆類食物,例如豆腐。
多攝取活性乳酸菌,它是相當重要的益菌。同時需多攝取榖類,因為榖類的特殊纖維提供乳酸菌活躍的能力。有時短時間的禁食,能幫助排除體內無用的化學物質並且增加自體免疫能力。這樣能幫助平衡體內荷爾蒙及治癒囊胞。
檢查
一、腹腔鏡的檢查:在腹腔檢查下,是可以清晰的看清雙側的卵巢會呈多囊性的增大,卵巢的包膜會發生增厚呈灰白色狀。
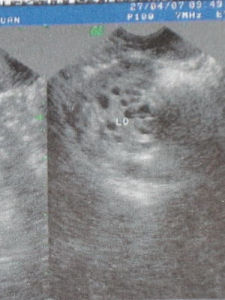
二、B超檢查:雙側的卵巢一般是呈對稱性的,在卵巢內會發現有多個小囊,大小不現,主要是分布是卵巢皮質的周邊。
三、婦科檢查:有百分之六十以上的患者會是一側的卵巢發生腫大,那么,在檢查之後一側或者是雙側的囊腫性,會影響到盆腔的功能作用。
女性患了多囊卵巢會有哪些危害
(1)導致女性的月經出現異常的現象,比如:月經稀少或者是閉經的症狀。還有的患者會出現月經淋漓不斷,這些症狀都嚴重影響了患者正常的生活。(2)導致雄激素增高、雄激素活性增強,從而導致女性出現出現多毛、肥胖、座瘡等症狀。
(3)導致女性患上高血壓、糖尿病的幾率增加。高血壓發病率比正常婦女高8倍,糖尿病發病率增加6倍,子宮內膜癌與乳房癌發病率高2倍,缺血性心臟病、心肌梗死高於對照組。
(4)患上多囊卵巢綜合症之後的女性很多都會出現不孕症。這是因為多囊卵巢綜合症導致女性出現持續性的不排卵症狀。
多囊性卵巢原因
一、遺傳學的因素:疾病是一種常染色體顯性的遺傳,或者X一連鎖遺傳,以及基因突變而引起的疾病。大多數的患者染色體核型46,XX,還有一部分的患者會呈染色體畸變或者嵌合型。關於多囊卵巢綜合症能治好嗎,患者應該及早的診斷出病情,如果是比較輕的症狀,是可以治癒的。
二、腎上腺萌動假說:部分人以為該病起源於青春前腎上腺的疾病,就是當受到強烈的應激刺激的時候,網狀帶過多的分泌雄激素,並且在性腺外轉化為雌酮,從而進一步的導致了該病的發生。
內分泌檢查
多囊卵巢的病因是由於下丘腦—毛體—卵巢軸間的相互調節功能紊亂所致。所有的症狀是卵巢持續排卵和雄激素過多所致。表現為垂體使卵泡激素與黃體生成素的比例失調,LH持續在高水平,FSH水平偏低,LH/FSH比值上升且峰值消失,故而影響排卵,成為囊狀閉經。那么多囊卵巢綜合症怎樣進行內分泌檢查呢?其實多囊卵巢綜合症的內分泌檢查主要有以下幾種:
一、PRL:臨床已觀察到一部分PCOS患者伴有PRL增高,其比例各方報告不一,日本的全國調查稱PRL增高者為9%。
二、LH、FSH PCOS最典型的內分泌檢查所見為LH基礎值增高,FSH值則仍保持在正常水平。因而LH與FSH比值明顯增加(一般>2)。LH對GnRH負荷試驗反應亢進,FSH則是正常反應。
三、睪酮:主要由卵巢分泌雄烯二酮轉換而來者占60%左右,卵巢直接分泌占20%左右。日本人高值率達49.5%。
四、脫氫表雄酮與硫酸脫氫表雄酮:二者幾乎都由腎上腺皮質所分泌。日本人的異常增加率為14.2%~22.6%。
五、雄烯二酮:本激素來源於卵巢與腎上腺皮質各一半。來自卵巢的雄烯二酮主要在卵泡膜細胞產生,日本人的異常高值率近34.7%。
六、雌酮 :PCOS患者卵巢所分泌的過量雄烯二酮在末梢組織可轉換成雌酮,故雌酮與雌二醇的比值較正常人為高。兩者之比異常增加者高達87.4%。
中醫食療調理
多囊卵巢綜合症食療方法主要如下:一、氣滯血瘀型食療:
1、益母草50~100克,橙子30克,紅糖50克,水煎服,每天1次,每月連服數天。【多囊卵巢綜合症食療】2、川芎6~9克,雞蛋2個,紅糖適量,加水煎煮,雞蛋熟後去殼取蛋,再煮片刻,去藥渣,加紅糖調味,吃蛋喝湯。每天1次,連服5~7天。
二、氣血不足型食療:
1、當歸30克,黃芪30克,生薑65克,羊肉250克。將羊肉切塊,生薑切絲,當歸、黃芪用紗布包好,同放瓦鍋內加入水適量,燉至爛熟,去藥渣,調味服食。每天1次,每月連服3~5天。 2、北黃芪30g,枸杞子30g,乳鴿1隻。將乳鴿洗淨,黃芪布包,同放燉盅內加水適量,隔水燉熟,調味後飲湯食肉。隔天燉服1次,每月連服4~5次。
三、肝腎陰虛型食療:1、鱉甲50克,白鴿1隻。將白鴿洗淨,鱉甲打碎,放入白鴿腹內,共放瓦鍋內,加水適量。燉熟後調味服食。隔天1次,每月連服5~6次。2、鱉1隻,瘦豬肉100克,共煮湯,調味服食,每天1次,每月連服數天。
四、寒凝血瘀型食療:1、艾葉9克,生薑15克,雞蛋2個,加水適量,放入砂鍋內同煮,蛋熟後去殼取蛋,再煮片刻,調味後飲湯食蛋,每天1次,每月連服5~6次。2、當歸30克,生薑15克,羊肉250克,放瓦鍋內共煮湯,爛熟後調味服食。每天1次,每月連服5~6次。
五、痰濕阻滯型食療:1、苡米30克,炒扁豆15克,山楂15克,紅糖適量,四味同煮粥食。每天1次,每月連服7~8天。2、蒼朮30克,粳米30~60克。先將蒼朮水煎去渣取汁,再入粳米煮粥,每日1次,可連續服食數。以上治療方法雖然療效較好,但在具體使用時必須在專業醫生的指導下進行,以免發生意外,從而對身體造成一定傷害。切不可自行服用!
內分泌檢查
多囊卵巢的病因是由於下丘腦—毛體—卵巢軸間的相互調節功能紊亂所致。所有的症狀是卵巢持續排卵和雄激素過多所致。表現為垂體使卵泡激素與黃體生成素的比例失調,LH持續在高水平,FSH水平偏低,LH/FSH比值上升且峰值消失,故而影響排卵,成為囊狀閉經。那么多囊卵巢綜合症怎樣進行內分泌檢查呢?其實多囊卵巢綜合症的內分泌檢查主要有以下幾種:1、PRL:臨床已觀察到一部分PCOS患者伴有PRL增高,其比例各方報告不一,日本的全國調查稱PRL增高者為9%。2、LH、FSH PCOS最典型的內分泌檢查所見為LH基礎值增高,FSH值則仍保持在正常水平。因而LH與FSH比值明顯增加(一般>2)。LH對GnRH負荷試驗反應亢進,FSH則是正常反應。3、睪酮:主要由卵巢分泌雄烯二酮轉換而來者占60%左右,卵巢直接分泌占20%左右。日本人高值率達49.5%。4、脫氫表雄酮與硫酸脫氫表雄酮:二者幾乎都由腎上腺皮質所分泌。日本人的異常增加率為14.2%~22.6%。5、雄烯二酮:本激素來源於卵巢與腎上腺皮質各一半。來自卵巢的雄烯二酮主要在卵泡膜細胞產生,日本人的異常高值率近34.7%。6、雌酮 :PCOS患者卵巢所分泌的過量雄烯二酮在末梢組織可轉換成雌酮,故雌酮與雌二醇的比值較正常人為高。兩者之比異常增加者高達87.4%。