病因
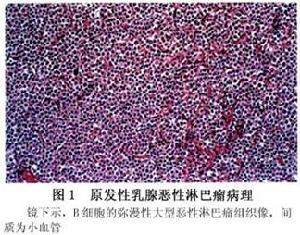 圖1 原發性乳腺惡性淋巴瘤
圖1 原發性乳腺惡性淋巴瘤1.病毒學說 有人從非洲兒童的淋巴瘤中分離出一種特殊的類皰疹病毒(EB病毒),約8%淋巴瘤病人體內可發現有高滴定度的EB病毒抗體。故構想, 惡性淋巴瘤的產生可能與EB病毒有直接的關係。
2.電離輻射損傷 長期接受放射性物質和放射線 如放射治療及放射工作者, 其淋巴瘤的發生率較正常人群高, 故認為電離輻射損傷可能與發病有關。
3.免疫抑制和缺陷 在臨床工作中常見接受大劑量的激素治療和使用環磷醯胺等藥物,後期導致惡性淋巴瘤的發生。這可能由於免疫調節功能的受損而導致T或B淋巴細胞失去控制而發生異常性增生。
4.遺傳因素 在淋巴瘤病人的染色體檢查中,常可見到染色體14、17、18和X的異常。構想染色體異常可能由於先天性染色體畸變,或是由於DNA受到損傷使其修復功能異常有關。偶爾見有家族類病的報導。
對本病的組織起源問題有較一致意見:Janea Lamovec MD等報導8例本病,其中6例導管上皮或小葉上皮有淋巴細胞浸潤,這種上皮淋巴侵犯現象顯示了與胃腸道和呼吸道等各種黏膜相關淋巴組織相似的一個重要特徵。Pattil Cohen (1991)等認為絕大部分該病是由B細胞起源,認為本病是一種淋巴組織相關淋巴腫瘤, 在擁有黏膜相關淋巴組織中發生,而且組織細胞學起源絕大多數是B細胞起源。
發病機制:
 惡性淋巴瘤
惡性淋巴瘤關於乳腺惡性淋巴瘤的來源 多數學者認為乳腺是一種黏膜相關淋巴組織的潛在部位,乳腺原發惡性淋巴瘤是一種黏膜相關淋巴組織腫瘤(MALT),與乳腺導管周圍和乳腺小葉內淋巴組織惡變呈瘤樣增生有關 也有人認為來源於血管外皮幼稚未分化的間葉細胞。
1.發生部位與病程 Membo報導, 本病發病時間最短6周,最長達12個月 多在2~4個月, 腫瘤多位於乳腺的外上象限內,單側多見, 偶有雙側。左、右兩側乳腺發生機會相當,無明顯差異。
2.病理形態 與乳腺其他惡性腫瘤相比,原發性乳腺惡性淋巴瘤的病理改變有如下特點。
(1)大體形態:腫瘤多為結節狀,質地稍硬,無包膜或有假包膜。切面為灰白色,實質性組織細膩呈魚肉狀,可見有出血和壞死。
(2)組織形態:乳腺惡性淋巴瘤絕大部分為非霍奇金惡性淋巴瘤。鏡下見乳腺惡性淋巴瘤具有其他部位惡性淋巴瘤的共同點。乳腺惡性淋巴瘤的特點是:瘤細胞瀰漫分布,細胞成分單一,多為瀰漫性大粒細胞型(圖1) 瀰漫性大無粒細胞型和瀰漫性小粒細胞型,其他類型少見,無聚集成巢的傾向, 可見豐富的新生薄壁血管,瘤細胞在小葉和導管間瀰漫浸潤,而導管不被破壞,腔內無瘤細胞及炎性滲出物。
3.Rye會議分型 1996年Rye會議將乳腺惡性淋巴瘤分為4型:①淋巴細胞為主型;②結節硬化型;③混合細胞型;④淋巴細胞消減型。
4.轉移途徑 乳腺惡性淋巴瘤大多見血行及臨近淋巴結侵犯兩種形式播散。
流行病學
該病臨床上罕見,多數學者報導,本病發生率占乳腺惡性腫瘤的0.09%~0.53%。張曉燕(1985)報導乳腺惡性淋巴瘤6例, 占同期惡性腫瘤的0.71%。山東省腫瘤研究所報導本病占全部乳腺惡性腫瘤的10%,占結外型惡性淋巴瘤的2.2%。本病與全身性惡性淋巴瘤的乳腺局部表現不同,無全身其他部位淋巴瘤,僅有乳房局部的結節病變。本病可多發生於18~52歲(國外為17~75歲)的女性,平均發病年齡38.8歲,男性十分罕見,較乳腺癌發病年齡為輕
臨床表現
本病的臨床特徵與乳癌相似, 表現為生長迅速的乳腺腫塊,常伴有不同程度的發熱。腫塊多為單側,少見雙側 多位於外上象限內。查體可見腫塊呈結節狀或分葉狀,質地硬韌,早期邊界清楚,可活動,與皮膚及胸壁無粘連,無乳頭凹陷及溢液。腫塊巨大時可占據整個乳房,表麵皮膚菲薄 血管擴張,甚至破潰, 多數病變局限在乳腺內,以後則播散致全身, 招致死亡。
併發症:
該病腋窩淋巴結轉移率較高,少數有頸部和縱隔淋巴結腫大。
診斷
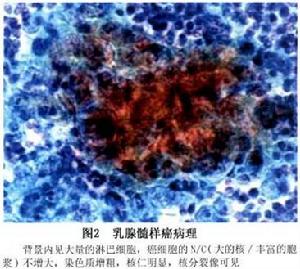 圖2 原發性乳腺惡性淋巴瘤
圖2 原發性乳腺惡性淋巴瘤鑑別診斷:
本病需要與髓樣癌和乳腺假性淋巴瘤相鑑別,因兩者在臨床表現與組織學所見均與惡性淋巴瘤相似。
1.髓樣癌 兩者的臨床表現及組織學所見均很相似,特別是髓樣癌間質內有大量淋巴細胞浸潤時可掩蓋癌腫,使兩者更為相似。須藉助病理切片和特殊染色加以區分。髓樣癌多邊界清楚,瘤細胞不與周圍組織交織,癌細胞可見聚集傾向。嗜銀染色可見網狀纖維圍繞細胞團外周,癌腫結構被顯示出來,癌腫內無網狀纖維。浸潤的淋巴細胞分化成熟多集中於癌腫邊緣(圖2) 另外,癌細胞異形明顯。
免疫酶標技術的套用,使本病與乳腺癌在鑑別方面有重大突破,王書倫報導8例中,7例經酶標技術鑑定為B淋巴細胞型,只有1例為未分化型。
2.乳腺假性淋巴瘤 多見於年輕女性,臨床上有外傷史。乳腺內鈍痛的境界不清結節,體積較小, 其直徑多不超過3cm,不累及同側腋下淋巴結。組織學可見以小葉為單位的成熟淋巴瘤細胞浸潤,淋巴濾泡形成, 並可見漿細胞等其他炎細胞。間質內可見厚壁血管。
3.實性腺管癌 組織學鑑別困難時,可藉助於白細胞共同抗原等免疫組織化學染色(圖3)。
實驗室檢查:
組織病理學檢查是本病的診斷依據。可見瘤細胞在乳腺小葉和導管間瀰漫浸潤,乳腺管無破壞,腔內無瘤細胞及炎性滲出物。鏡下示,多數為非霍奇金惡性淋巴細胞。細胞成分單一,瀰漫分布,無集聚成巢的傾向,富含新生薄壁血管。
其它輔助檢查:
1.鉬靶X線檢查 見腫塊呈結節型及瀰漫型;前者呈乳腺內邊緣清楚的結節、無毛刺;後者乳腺普遍密度增高 皮膚增厚,整個乳腺受侵。皮下脂肪層因淋巴管擴張呈粗網狀 無論結節型或瀰漫型X線表現均無特異性,與乳腺炎或炎性乳腺癌相仿。
2.B超檢查 病變顯示為低回聲,境界清楚病灶後有不連續的聲影增強。
治療及預後
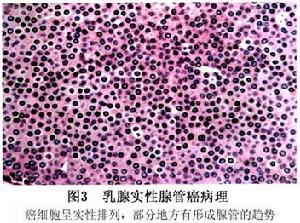 圖3 原發性乳腺惡性淋巴瘤
圖3 原發性乳腺惡性淋巴瘤1.手術治療 在綜合治療中具有重要意義。因為手術雖不能徹底治癒,但卻可去除腫瘤負荷,為其他治療方法創造有利條件。術中應注意無瘤技術操作,並乾淨徹底地將腫瘤和乳腺所屬淋巴結一併去除。
2.化療 本病主要播散途徑是經血行和臨近淋巴結侵犯。因此,化療的作用是不可忽視的。可採用標準的CHOP方案和MOPP、COPP、CVPP等方案進行化療。
3.放療 對早期病人很敏感,甚至有人提出單獨放療可取得長期生存。但從大量文獻報導看,手術加放療對控制原發灶一般是成功的, 對Ⅱa期病人給予放療加化療的綜合治療,治癒率可達90%以上。有人統計1500例Ⅰ~Ⅱa期病人的放療加化療的資料,5年生存率可達88%~98%。
預後:
本病預後較差,組織學類型是影響預後的主要因素 結節型比瀰漫型預後好;分化好的小細胞型比分化差的大細胞型預後好;分化差的曲核細胞型預後更差, 它好發於年輕病人,常伴縱隔腫塊,易侵犯骨髓並轉為白血病。
分期亦是影響預後的關鍵因素,分期越晚預後則越差。
案例分析
原發性乳腺惡性淋巴瘤是一種臨床罕見的結外淋巴瘤,以非霍奇金淋巴瘤(non-Hodgkin lymphoma,NHL )為主。文獻報導BPML占NHL的0.38%~0.70%;占結外淋巴瘤的2.2%;占乳腺惡性腫瘤的0.04%~0.53%。本組4例均為NHL,平均年齡45歲,與中國報導相似。
Wiscman和Liao為原發性乳腺惡性淋巴瘤制定了診斷標準:(1)乳腺腫塊病理(或細胞學)證實為惡性淋巴瘤浸潤;(2)無同時存在的廣泛播散;(3)無其他部位淋巴瘤病史;(4)乳腺是其首發部位,同時或以後可有同側腋窩淋巴結轉移;(5)患者無縱隔淋巴結腫大,肝、脾及腹腔淋巴結正常,骨髓穿刺結果正常。認為BPML來源於乳腺黏膜相關淋巴組織(mucosa-associated lymphoid tissue,MALT)。黏膜相關淋巴瘤是一類黏膜相關淋巴組織中,B細胞來源、惡性程度較低的淋巴瘤,主要發生在胃腸道和呼吸道,也可見於甲狀腺、唾液腺、乳腺等器官。該類淋巴瘤特徵之一是瘤細胞浸潤並破壞腺體,形成所謂“淋巴上皮損害”。正常乳腺組織小葉間有淋巴小結存在,小葉內有淋巴細胞浸潤,BPML即在此基礎上發生。
原發性乳腺惡性淋巴瘤術後必須追加化療,依病理類型可選用CHOP、COMP、CAF等方案化療,一般6~8周期。如果細針穿刺細胞學能確定診斷,亦可採用術前化療。
總之,原發性乳腺惡性淋巴瘤臨床表現不典型,術前易誤診為良性腫瘤,FNAC、術前冰凍對鑑別診斷有一定幫助,經石蠟病理及免疫組化方可確診。Ⅰ、Ⅱ期病例選擇保乳或改良根治術,術後追加化療、放療;Ⅲ、Ⅳ期以化療為主,可取得較好療效。
乳腺癌家中保養
首先,保持開朗樂觀的情緒,注意休息,勞逸結合,適當參加戶外活動,以增加機體免疫力。
另外,內衣選擇上,應選擇柔軟、寬鬆、全棉,以減少對手術傷口皮膚的刺激。
進食高蛋白、高維生素、低脂肪易消化的飲食。手術後一般不必忌口,但對含有刺激成分的食品及保健品應慎用。
術後5年內避免妊娠,因妊娠易促使乳腺癌復發。可佩戴義乳。
堅持功能鍛鍊:康復操、“爬牆”、拉吊環等,堅持一年以上。
門診隨訪以手術當月為起始時間,術後第一年內每三個月隨訪一次,第二年和第三年內每半年隨訪一次,以後每年隨訪一次,直至終身。