病因
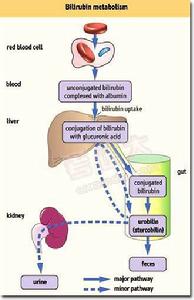 膽紅素代謝
膽紅素代謝 出生後 新生兒必須自己處理 血紅蛋白的代謝產物一未結合膽紅素。但 葡萄糖醛醯轉移酶在足月兒要3~5天、未成熟兒要5~7天才成熟,加諸概述中已提及的各種新生兒膽紅素代謝特點,就發生新生兒生理性黃疸。
臨床表現
 新生兒生理性黃疸
新生兒生理性黃疸 2黃疸色澤輕者呈淺花色,重者顏色較深,但皮膚紅潤黃里透紅。
3黃疸部位多見於軀幹、鞏膜及四肢近端一般不過肘膝。
4新生兒一般情況好,無貧血,肝脾不腫大肝功能正常,不發生 核黃疸。
5早產兒生理性黃疸較足月兒多見,可略延遲1~2d出現,黃疸程度較重消退也較遲,可延至2~4周。
併發症
敗血症新生兒肺炎、膽道閉鎖、母乳性黃疸。
診斷
一、病史
1黃疸出現時間 24小時內出現黃疸者,應首先考慮新生兒溶血症,其次再考慮CMV等先天性感染;2~3天者以生理性黃疸最常見,ABO溶血症亦應除外;4~7天者以敗血症母乳性黃疸較多見;7天后呈現黃疸者則敗血症、新生兒肺
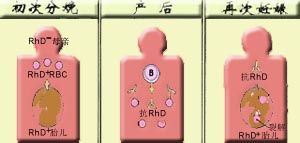 新生兒溶血症
新生兒溶血症 2黃疸發展迅速 新生兒溶血症最快,其次敗血症,新生兒肝炎及 膽道閉鎖發展較慢而持久。
3糞便及尿的顏色 糞色甚淺或灰白、尿色深者提示新生兒肝炎或膽道閉鎖。
4家族史 家族有蠶豆病患者應考慮是否 G-6PD缺陷病;父母有肝炎者應除外肝炎。
5妊娠史、生產史( 胎膜早破、產程延長提示產時感染)臨產前母親用藥史等。
二、結合臨床表現和實驗室檢查做出診斷。
實驗室檢查
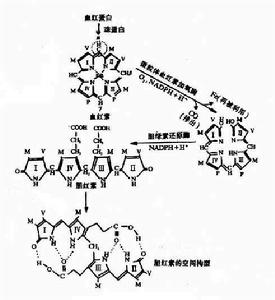 膽紅素
膽紅素 正常新生兒臍血膽紅素最高約51.3μmol/L(3mg/dl) 在生後4天左右達高峰,一般不超過171~205μmol/L(10~12mg/dl),早產兒不超過256.5μmol/L(15mg/dl),以後逐漸恢復,凡登白試驗呈間接反應。尿中膽紅素陰性,糞內膽色素增多
臍血 ~24h ~28h 3~7d
足月兒 <42.8(2.5) <102.6(6) <128.3(7.5) <205.2(12)
早產兒 <42.8(2.5) <136.8(8) <205.2(12) <265.5(15)
鑑別診斷
糞便有明顯色素應考慮新生兒溶血症和敗血症:1.如有感染中毒表現應進行血、尿培養。2.如有溶血表現(網織細胞增高有核紅細胞>2~10/100白細胞),應檢查母嬰ABO及Rh血型,抗人球蛋白試驗陽性者即為Rh血型不合;ABO溶血病患兒抗體釋放試驗呈陽性上述試驗陰性者或出生3、4天后始發病者應除外G6PD缺陷。
新生兒溶血症:黃疸開始時間為生後24小時內或第二天,持續一個月或更長,以非結合膽紅素升高為主.為溶血性貧血,肝脾大,母嬰血型不合,嚴重者並發膽紅素腦病。
新生兒敗血症:黃疸開始時間為生後3~4天或更晚持續1-2周,或更長。早期非結合膽紅素增高為主,晚期結合膽紅素增高為主溶血性,晚期並肝細胞性,感染中毒症狀
母乳性黃疸:黃疸開始時間為生後4~7天持續2個月左右,以非結合膽紅素升高為主,無臨床症狀。
生理性黃疸: 黃疸開始時間為生後2-3天,約持續1周,以非結合膽紅素升高為主,溶血性及肝細胞性,無臨床症狀。
G - 6 -PD 缺乏:黃疸開始時間為生後2-4天12周或更長,非結合膽紅素增高為主,溶血性貧血常有發病誘因。
新生兒肝炎:黃疸開始時間為生後數日~數周持續4周或更長,以結合膽紅素增高為主,阻塞性及肝細胞性黃疸和大便顏色有動態變化,GPT升高,激素可退黃。
糞便幾無膽色素尿色深、尿膽紅素陽性者應考慮新生兒肝火和膽道閉鎖,因前者常造成較久的基本完全性肝內梗阻兩者的鑑別較困難,以下檢查可供參考。
1血清膽紅素多次測定 逐漸增高提示膽道閉鎖,若有波動或不規則地下降提示肝炎。
2血清轉氨酶 早期明顯增高考是提示肝炎。
3其他實驗室檢查 血清5′-核苷酸酶明顯增高提示膽道閉鎖;血清甲胎蛋白>40mg/L提示肝炎;十二指腸引流液含有膽汁或膽酸可降外膽道閉鎖;脂蛋白-X(LP-X)陽性者提示膽道閉鎖。
4靜注131I玫瑰紅37~148MBq(1~4μCi),收集3天糞便(不能混有尿液)測每分鐘計數,如>10%的注入量即可排除膽道閉鎖
5核素肝、膽掃描 靜注99m鎝標記的亞氨二醋酸(IDA)衍化物後掃描,肝炎患兒的肝臟顯影緩慢而腸道出現放射性濃集膽道閉鎖患兒肝顯影出現快,腸道不出現顯影。
6B超 可發現總膽道管囊腫,如無膽囊提示膽道閉鎖。
7肝活檢 肝結構基本正常,膽小管大量增生提示膽道閉鎖;肝小葉結構紊亂、肝細胞壞死多核巨細胞易見到提示肝炎。
8剖腹探查 爭取在2個月內施行,如無膽囊宜進一步探查;如有膽囊,應進行膽囊造影如異常則作肝門空腸吻合術(越早施行效果越好,最遲不超過3個月)。
治療
能自愈多餵糖水可使黃疸加快消退,不必治療。但遇黃疸較嚴重時應予光療並作進一步檢查,以防夾雜病理性黃疸。
預防與護理
新生兒黃疸的預防與護理應注意如下幾點:
(1)胎黃常因孕母遭受濕熱侵襲而累及胎兒致使胎兒出生後出現胎黃,故妊娠期間,孕母應注意飲食有節不過食生冷,不過飢過飽,並忌酒和辛熱之品以防損傷脾胃。
(2)婦女如曾生過有胎黃的嬰兒再妊娠時應作預防,按時服用中藥。
(3)嬰兒出生後就密切觀察其鞏膜黃疸情況發現黃疸應儘早治療,並觀察黃疸色澤變化以了解黃疸的進退。
(4)注意觀察胎黃嬰兒的全身症候有無精神萎靡、嗜睡、吮乳困難驚惕不安、兩目斜視、四肢強直或抽搐等症以便對重症患兒及早發現及時處理。
(5)密切觀察心率心音、貧血程度及肝臟大小變化,早期預防和治療心力衰竭。
(6)注意保護嬰兒皮膚臍部及臀部清潔,防止破損感染。
(7)需進行換血療法時應及時做好病室空氣消毒,備齊血及各種藥品、物品嚴格操作規程。
注意事項
大部分新生兒生理性黃疸於生後2—3天出現,4—6天最重,10—14天自然消退,也有少部分可持續3—4周,以早產兒多見。因此,若新生兒黃疸持續超過4周,應建議家長帶孩子就醫。注意在自然光照下觀察新生兒,以免因光照影響判斷。
若新生兒為重症黃疸(生後24小時內出現,程度嚴重,血清膽紅素超過255微摩爾/每升)已在醫院治療好轉後返家,則黃疽程度是逐漸減輕的(通過入戶之初的了解即可得知)。若黃疸消退後又出現或有所加重,同時伴有精神症狀(也可不出現精神症狀),則建議家長及時帶孩子就醫。
建議做好觀察日記,一方面幫助護理者做好判斷,另一方面有利於護理者積累經驗。

