簡介
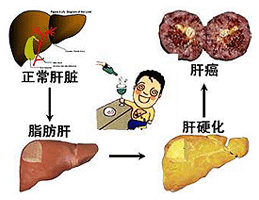 酒精性肝硬化
酒精性肝硬化本病中醫診斷為肝積,多因肝絡瘀滯不通,使肝體失卻柔潤,疏泄失職而出現的積聚類疾病。
臨床表現
1.代償期症狀較輕,缺乏特異性。以乏力、納差出現較早,肝輕度腫大,質地結實或偏硬,脾輕、中度腫大。肝功能檢查結果正常或輕度異常。
2.失代償期症狀顯著,主要有消瘦乏力,精神不振,食慾減退或厭食,上腹飽脹、噁心、嘔吐或腹瀉。常有鼻出血、牙齡出血和胃腸道出血,還可有不同程度的貧血。女性可表現月經失調、閉經不孕,男性常有性慾減退、毛髮脫落及乳房發育等。
3.體檢患者面部、頸、上胸等上腔靜脈引流區可出現蜘蛛病或毛細血管擴張。在失代償期肝臟可縮小變硬,脾臟輕、中度腫大,腹部可見腹壁靜脈曲張,叩診可發現腹水。
晚期症狀
1、酒精肝晚期時基本症狀為肝區疼痛、全身無力、消化不良、食欲不振、噁心嘔吐、發熱、腹脹腹瀉等症狀。2、酒精肝晚期嚴重的表現為上消化道出血及精神症狀,門脈高壓及合併症,表現脾臟腫大、食管靜脈曲張及腹水、蜘蛛痣、肝掌等症狀。
疾病特點
①均有較長時間嗜酒史(8-34年),發病年齡偏大,以壯年者多見,我國以鄉鎮幹部和手工業者居多,女性罕見。②營養狀況和體力減退出現較晚,表現較輕。
③消化道症狀如厭食、腹脹較明顯。
④肝昏迷常有反覆發作,但自發性腹膜炎和肝癌發生率較肝炎性肝硬化低。
⑤住院治療病死率較肝炎性肝硬化低。
⑥血漿總蛋白降低,球蛋白和ASL/ALT比值升高,可作為提示肝硬化的診斷參數,但對鑑別兩種肝硬化無實際參考意義。酒精性肝硬化其病理變化常為laennec或微小結節型,可能有大結節或混合型。緻密的結締組織累及門脈中央區,中央區的瘢痕最嚴重,其膠原纖維含有醛基,此有別於其他肝硬化。
檢查診斷
一、基本檢查
1.血常規在代償期多正常,失代償期有輕重不等的貧血,脾亢時血小板和白細胞計數減少。
2.尿常規代償期一般無變化,有黃疽時可出現膽紅素,並有尿膽原增加。有時可見到蛋白、管型和血尿。
3.肝功能試驗代償期肝硬化的肝功能試驗大多正常或有輕度異常;失代償期患者則多有較全面的損害,血清膽紅素有不同程度的增高,轉氨酶常有輕、中度增高,白蛋白降低,球蛋白增高。
4.腹水檢查一般為漏出液,如並發自發性腹膜炎時,則腹水可出現滲出液或介於滲出液和漏出液之間。
5.超聲顯像可顯示肝大小、外形改變和脾腫大,門脈高壓時可見門靜脈、脾靜脈內徑增寬,有腹水時也可發現液性暗區。
二、進一步檢查
可作免疫功能檢查,食管吞鋇X線檢查,內鏡檢查、放射性核素檢查、肝穿刺活檢、腹腔鏡檢查等。
三、診斷要點
1.有病毒性肝炎、血吸蟲病、長期飲酒等有關病史。
2.有肝功能減退和門脈高壓的臨床表現。
3.肝臟質地堅硬有結節感。
4.肝功能試驗常有陽性發現。
5.肝活組織檢查見假小葉形成。
6.本病主要與慢性肝炎、肝癌及血液病腹腔腫瘤、結核性腹膜炎等進行鑑別。
7.本病的主要併發症有上消化道出血、肝性腦病、感染、腎功能衰竭(肝腎綜合徵)、原發性肝癌、電解質和酸鹼平衡紊亂。
治療方法
本病無特效治療,關鍵在於早期診斷,針對病因和加強一般治療,使病情緩解及延長其代償期,對失代償期患者主要是對症治療,改善肝功能和搶救併發症;對有門脈高壓的患者應採取各種防止上消化道出血的有效措施,包括選擇好適應證和時機進行手術治療。
一、一般治療
1.休息代償期患者宜適當減少活動,注意勞逸結合,失代償期應臥床休息為主。
2.飲食以高熱量、高蛋白質和維生素豐富而易消化的食物為宜。有肝性腦病先兆時,應限制或禁食蛋白質;有腹水時飲食應少鹽或無鹽。禁酒及避免進粗糙、堅硬食物;禁用損害肝臟的藥物。
3.支持治療失代償期患者食慾缺乏,進食量少,宜靜脈輸入葡萄糖、維生素c、胰島素、氯化鉀等,應特別注意維持水、電解質和酸鹼平衡,病情較重時套用胺基酸,白蛋白或鮮血。
二、西醫治療
西醫治療目前尚無特效藥,品種繁多的護肝藥不宜濫用,以少用藥和用必要的藥為原則。平日可用維生素和消化酶。
腹水治療①限制鈉、水的攝入;②利尿劑常用的有保鉀利尿劑安體舒通20-60mg,每日3次,如效果不顯著可用雙氫克尿塞或速尿;③導瀉,如利尿劑無效,或在合併肝腎綜合徵、低鈉血症時,可用甘露20g每天l-2次日服。
三、中醫治療
(一)辨證論治
1.肝鬱脾虛證:脅肋脹痛,胸悶腹脹,食慾減退,大便不實或溏,精神不振,舌苔薄白,脈細弦。疏肝健脾。代表方:柴芍六君子湯、逍遙散加減。
2.瘀滯肝絡證:胸脅右側刺痛,肝臟腫硬,按之痛甚,腹大堅滿,脈絡怒張,面頸胸臂有血病,絲狀紅縷,手掌赤痕,唇色紫褐,口渴不欲飲,大便色黑,舌質紫紅或有斑點,脈細澀。行氣化瘀通絡。代表方:膈下逐瘀湯加減。
3.寒濕困脾證:右脅疼痛,肝臟腫大,脘腹痞脹,手足不溫,下半身胖腫,口和不渴,大便溏薄,舌苔厚膩,脈沉遲。溫中健脾,化濕利水。代表方:實脾飲加減。
4.氣血兩虛證:右脅疼痛,腹部脹大,面色萎黃,視物昏花,心悸健忘,納少,神疲乏力,舌質淡,苔薄白,脈細緩。健脾益氣,補血養肝。代表方:人參養營湯加減。
5.肝腎陰虛證:肝區隱痛,腹脹納差,倦怠乏力,頭暈目眩,口乾口苦,心煩失眠,舌談紅,苔薄白,脈弦細或弦數。滋補腎陰,柔肝軟堅。代表方:麥味地黃丸合青篙鱉甲散加減。
(二)針灸治療
體針選肝俞脾俞、中封,用平補平瀉法,每日針刺一次,每次取穴2-3穴,5日為一療程。
耳針取肝、胃、皮質下、內分泌等穴,中度刺激或留針。每次選用2-3穴,隔日一次,或每日一次。
(三)單方驗方
1.雞骨草30g,丹參15g,水煎服。
2.京葫蘆12g,冬筍12g,水煎服,適用於腹水病人。
3.丹參桃紅飲丹參30g,桃仁10g,紅花10g,大棗lO枚,水煎服,食棗喝湯,每日1-2次,可選用數周。適用於瘀阻肝絡證。
4.茵陳薑桂飲茵陳15g,乾薑6g。桂枝lOg,水煎,加紅糖適量,每日l劑,適用於寒濕困脾證。
5.鯉魚赤豆湯鯉魚l條(約一斤,去鱗及腸雜洗淨),赤豆120g,五味子10g,陳皮6g,共煮至熟,加白糖適量,吃魚喝湯。可常食用,適用於肝腎陰虛證
當上述治療無效時採用:
提高血漿膠體滲透壓,定期少量、多次輸注白蛋白及鮮血。
腹水濃縮回輸,但有腹水感染及疑有癌性腹水時不能採用本法。
本病並發上消化道出血、自發性腹膜炎、肝性腦病、腎功能衰竭時,應作出相應的治療。
其實面對酒精性肝硬化,戒酒是必要的條件,然後對於已經是肝硬化的患者要針對當前的病情選擇合適的療法。而生物修復療法,對於各型、各期肝硬化進行綜合治療,經過長期的臨床摸索,從中取得了豐富的臨床治療經驗和良好的效果反饋。生物修復療法治療肝硬化能有效地逆轉肝臟纖維化,抑制肝硬化的發展,療效肯定。而且生物修復療法對肝硬化有長期緩解和組織修復的作用,可將部分的失代償期肝硬化患者轉為代償期。
療效評定
一、有效
1.肝硬化症狀明顯減輕或併發症基本治癒。
2.B超腹水消失或減少。
3.原不正常的肝功能改善,血常規改善。
二、無效
1.症狀無變化或併發症不能改善。
2.B超或肝功能化驗無變化或反而加重。
預後
酒精性肝硬化的預後要比其他類型肝硬化為好。無腹水、黃疸或僅有一次嘔血史,而已戒酒的肝硬化患者,5年生存率89%,而繼續飲酒者則降到68%;出現腹水、黃疸或有多次嘔血史的患者,即使戒酒5年生存率也只有60%,繼續酗酒者僅34%。
酒精性肝病不同臨床病理階段的預後是不同的。酒精性脂肪肝一般預後較好,戒酒後2~4周肝內脂肪可逐漸消退。約23%酒精性肝炎在平均8年貨更長時間發展為肝硬化,就基本高興肝炎主要死因是肝功能衰竭,但如能及時戒酒,並經適當治療後,多數可恢復,病死率降低。
酒精性肝硬化者如及時解救,平均5年存活率為60%;若繼續飲酒,5年存活率為5%,且部分病人並發原發性肝癌。
預防保健
1.飲食方面應提供足夠的營養,食物要多樣化,供給含胺基酸的高價蛋白質、多種維生素、低脂肪、少渣飲食,要防止粗糙多纖維食物損傷食道靜脈,引起大出血。
2.血氨偏高或肝功能極差者,應限制蛋白質攝入,以免發生肝昏迷。出現腹水者應進低鹽或無鹽飲食。
3.每日測量腹圍和測定尿量,腹部肥胖可是自我鑑別脂肪肝的一大方法。
4.注意出血、紫癜、發熱、精神神經症狀的改變,並及時和醫生取得聯繫。
5.補硒養肝,補硒能讓肝臟中谷胱甘肽過氧化物酶的活性達到正常水平,對養肝護肝起到良好作用,硒麥芽粉、五味子為成分的體恆健養肝片,對養肝護肝起到良好作用調節免疫,對養肝、護肝有良好
作用。
飲食要求
1食物宜軟和易消化,不能堅硬;也不宜太熱。因為肝硬化腹水患者往往存在門脈高壓與食管靜脈曲張,堅硬、過熱的食物容易引起曲張的食管靜脈破裂而發生上消化道出血。
2、低鹽少渣,鉀鹽替代普通食鹽。食鹽主要為氯化鈉,體內鈉的增加會導致水的重吸收增加,促進腹水與四肢水腫形成。因此,腹水患者均需要限制鈉鹽,變淡口味。15%的腹水患者僅僅通過限鹽,即可以發生自發性利尿,促使腹水消退。而有的患者腹水治療好轉後,因為不能控制重口味,自己悄悄吃些醬菜、火鍋、滷菜等含鹽較多的食物,而重又誘發腹水。當然,所謂的限鹽,並不是一點鹽都不吃,每天可吃5克左右的食鹽(包括含鹽的食物與藥物)。過於嚴格的限制,一方面使患者難以忍受而自暴自棄;另一方面,易導致低鈉血症,誘發腦水腫,出現噁心嘔吐、頭痛嗜睡、甚至抽搐昏迷等。替代辦法:用鉀鹽替代普通食鹽。
3少吃多餐,注重質量,總量漸增。
血清白蛋白低下是腹水發生的重要原因,由於營養不良包括吸收障礙,白蛋白等合成減少,會使腹水難以消退或加重。有研究表明蛋白質營養不良是肝硬化病人死亡的獨立危險因素,營養支持治療對於改善慢性肝病患者預後非常必要。可以服用一些蛋白粉、胺基酸等,而對於多數食慾正常的患者,可以少食多餐,並提倡加餐。只要沒有肝性腦病,大便正常,就應該鼓勵進食富含蛋白質的牛奶、雞蛋、魚類、肉類等。
4、促進利尿。向醫生學會使用適量利尿劑,結合食藥選擇有不少食物有促進小便排泄而減輕腹水的作用,可以適當用在膳食中。例如:蘿蔔、赤小豆、西瓜、茶葉、鯽魚、玉米(須)、馬蘭、生薑、豆腐等豆製品,等等。
5學會評估食物是否合適:吃了飽脹不行,吃了便秘或腹瀉都不行,吃了肚子變大即測腹圍增加,或體重短時間增加不行,吃了24小時出入液量缺口大不行。
腸胃病變的5種預兆
1、胃痛、胃漲、胃酸明顯加重,伴隨無規律的疼痛,發作周期越來越短。
2、心窩部隱隱疼痛,疼痛呈輻射狀,常規藥物不斷加量,很長時間才能緩解疼痛。
3、食欲不振,飲食開始減少,經常噁心、嘔吐、體重減輕,一天比一天消瘦,相繼伴有乏力、貧血。
4、肚子發重,大便時間無規律,不明原因的腹瀉,便形異常,多為粘液便或稀便,排便有輕微疼痛。
5、腹瀉、便秘交替出現,排便黑的情況居多,普通抗菌消炎藥無效,腹瀉難以控制,低度或中度發熱。
併發症
一、肝性腦病肝性腦病是最常見的死亡原因。
二、上消化道大量出血肝硬化消化道出血大多數由於食管—胃底靜脈曲張破裂,但還應考慮其他因素如並發消化性潰瘍、急性出血糜爛性胃炎、賁門粘腆撕裂綜合徵等。靜脈曲張破裂出血可因粗糙食物、化學性刺激及腹內壓增高等因素而引起,常表現為嘔血與黑糞。若出血量不多,可僅有黑糞。大量出血則可致休克,並誘發腹水和肝性腦病,甚至死亡。出血後原來腫大的脾臟可縮小,甚至不能觸及。
三、感染肝硬化患者由於脾功能亢進,機體免疫功能減退而抵抗力降低,以及門體靜脈間側支循環的建立,增加了病原微生物進入人體的機會,故易並發各種感染如支氣管炎、肺炎、結核性腹膜炎、膽道感染、自發性腹膜炎及革蘭陰性桿菌敗血症等。自發性腹膜炎是指肝硬化患者腹腔內無臟器穿孔的腹膜急性細菌性感染,發生率可占肝硬化的3~19%。
四、原發性肝癌原發性肝癌多發生在肝硬化的基礎上,有下列情況時應考慮並發肝癌的可能性,①在積極治療下,病情仍迅速發展與惡化;②進行性肝腫大;③無其他原因可解釋的肝區痛;④血性腹水的出現;⑤無其他原因可解釋的發熱;⑧甲胎蛋白持續性或進行性增高;⑦B型超聲或放射性核素肝掃描檢查發現占位性病變。
五、肝腎綜合徵肝硬化合併頑固性腹水且未獲恰當治療時可出現肝腎綜合徵。其特徵為少尿或無尿、氮質血症、低血鈉與低尿鈉。腎臟無器質性病變故亦稱功能性腎功能衰竭。此併發症在臨床上並不少見,預後極差。功能性腎功能衰竭的持續存在和發展,也可導致腎臟的實質性損害,而致急性腎功能衰竭。
六、門靜脈血栓形成約10%結節性肝硬化可並發門靜脈血栓形成。血栓形成與門靜脈梗阻時門靜脈內血流緩慢、門靜脈硬化、門靜脈內膜炎等因素有關。如血栓緩慢形成,局限於肝外門靜脈,且有機化,或側支循環豐富,則可無明顯臨床症狀。如突然產生完全性梗阻,可出現劇烈腹痛、腹脹、便血、嘔血、休克等。此外,脾臟常迅速增大,腹水加速形成,並常誘發肝性腦病。
肝臟疾病匯總
病毒性肝炎 | 肝膿腫 | 肝結核 | 肝吸蟲病 | 阿米巴肝膿腫 | 良惡性腫瘤 | 肝囊腫 | 肝膿腫 | | 肝包蟲病肝血管瘤 | 肝內膽管結石 | 脂肪肝 | 中毒性肝病 | 自身免疫性肝病 | 黃疸 | Gilbert綜合徵 | 多發性肝囊腫 | 肝海綿狀血管瘤 | 酒精性肝硬化 | 原發性膽汁性肝硬化 | 肝癌 | B肝 | A肝 | C肝 | 膽汁淤積 | 肝腫大 | 門脈高壓症 | 腹水 | 肝性腦病 | 肝功能衰竭| 脾大| 膽管結石