概述
 胎兒窘迫
胎兒窘迫(一)病理生理高危妊娠如妊娠高血壓綜合徵、慢性高血壓、腎炎、糖尿病、心臟病、哮喘、重度貧血、過期妊娠等,或由於血管病變使子宮血液減少,或由於胎盤的退行變,或由於血氧濃度過低,使胎兒得不到足夠的供氧,引起胎兒生長遲緩;紅細胞增多症;胎動減產;甚至嚴重的胎兒窘迫,引起胎兒死亡。
(二)臨床表現①孕婦體重、宮高、腹圍持續不長或增長很慢。②胎動監測表明胎動減少,尤其是當胎動低於4次/h,要注意胎死宮內的可能。③b超聲系統檢查胎兒雙頂徑、頭腹圍之比、股骨長度、羊水量等表明有胎兒生長遲緩。④胎心監
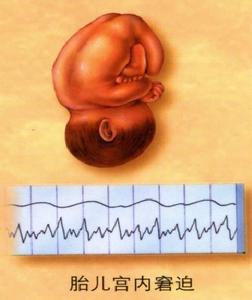 胎兒窘迫
胎兒窘迫護有產前無應力試驗(nst):觀察胎動時胎心率無加速反應,或無胎動,即為無反應型。有時甚至發生胎心率自發減速。宮縮應力試驗(cst)可為陽性結果。⑤綜合生物物理圖象評分檢查:即通過b超聲測胎兒呼吸、胎動、胎兒張力、羊水量、通過胎兒監護做NST試驗。可表現為評分低。⑥胎盤功能檢查可測雌三醇、胎盤生乳素雌激素/肌酐比值,有持續低值或遞減趨向。⑦羊膜鏡檢查見羊水為胎糞污染。
(三)處理可定期吸氧,左側臥位,靜脈給予葡萄糖,維生素c,靜脈輸入胺基酸等。若胎兒已足月,根據胎兒情況及宮頸的狀況決定是引產陰道分娩或是剖宮產。未成熟胎兒可行羊膜腔穿刺,測定羊水的卵磷脂/鞘磷脂比值(l/s),了解胎肺成熟度,l/s≥2,可終止妊娠。l/s<2,可給予皮質激素,促進胎肺成熟,同時積極宮內復甦,待胎肺成熟,應積極終止妊娠。
臨床表現
 胎兒窘迫
胎兒窘迫2.急性胎兒窘迫 主要發生於分娩期,多因臍帶因素(如脫垂、繞頸、打結等)、胎盤早剝、宮縮過強且持續時間過長及產婦處於低血壓、休克等而引起。臨床表現在胎心率改變,羊水胎糞污染,胎動過頻,胎動消失及酸中毒。
臨床表現既往以聽診胎心率及羊水狀況來診斷胎兒窘迫,但有時胎心率低於120次/min或高於160次/min,並不只意味著胎兒缺氧,它可能是因為母親發熱,有甲狀腺功能亢進,或用藥如阿托品、東莨菪鹼引起胎心率過快,也可能因用心得安等類藥物引起胎心率過慢。在胎糞污染的病例中,約有12%~25%出生後並無新生兒窒息。胎糞在羊水中存在伴有胎心率異常才更有臨床意義。羊水中有稀薄的胎糞伴有胎心異常,常於產程末期胎兒才發生酸中毒,而羊水中稠的胎糞伴有胎心異常時,常較早就會發生胎兒酸中毒,出生後阿氏記分低的發生率較高。套用胎兒監護儀及胎兒血氣分析可進一步判斷胎兒窘迫的存在。缺氧型的胎心率圖形可表現為:①胎心率基線可變性少於5次/min或消失。胎兒缺氧引起中樞神經系統抑制可造成基線可變性減少或消失。但需除外胎兒睡眠,用鎮靜、安寧藥物的影響。②胎心率晚減速。宮縮後胎兒氧分壓低至臨界水平以下,可發生晚減速。早期可能為缺氧引起的迷走神經反向所致,但持續過長,缺氧造成心肌抑制,表現為胎心率晚減速。③嚴重可變減速。臍帶持續受壓,胎兒循環進行性阻斷,可引起胎兒缺氧,表現為胎心率可變性減速。④延長減速。胎心率減速超過10min尚不能恢復時,可造成胎兒缺氧。
胎心監護表現有上述異常時,如行胎兒頭皮血氣檢查可進一步肯定胎兒窘迫的存在。
表為胎兒頭皮血氣正常值:
| 正常值 | 診斷胎兒窘迫 | |
| ph | 7.25~7.35 | 7.20 |
| po2 | 2.67~3.33kpa(20~25mmhg) | 2.67kpa(20mmhg) |
| pco2 | 5.33~6.0kpa(40~45mmh)g | 6.0kpa(45mmhg) |
| be | -10以下 | -10 |
胎兒窘迫的診斷聽診檢查胎心率小於120次/min或大小160次/min,或羊水中混有胎糞時,應進一步行胎心監護,注意胎心率基線可變性減少或消失,同時是否伴有晚減速,或嚴重可以變減速,或延長減速等情況,必要時行胎兒頭皮血氣分析,以確定有無酸中毒存在。
病因學
 胎兒窘迫
胎兒窘迫1.母體因素 母體血液含氧量不足是重要原因,輕度缺氧時母體多無明顯症狀,但對胎兒則會有影響。導致胎兒缺氧的母體因素有:
(1)微小動脈供血不足:如高血壓、慢性腎炎和妊高征等。
(2)紅細胞攜氧量不足:如重度貧血、心臟病心力衰竭和肺心病等。
(3)急性失血:如產前出血性疾病和創傷等。
(4)子宮胎盤血運受阻:急產或子宮不協調性收縮等:催產素使用不當,引起過強宮縮;產程延長,特別是第二產程延長;子宮過度膨脹,如羊水過多和多胎妊娠;胎膜早破,臍帶可能受壓等。
2.胎兒因素
(1)胎兒心血管系統功能障礙,如嚴重的先天性心血管疾病的顱內出血等。
(2)胎兒畸形。
3.臍帶、胎盤因素 臍帶和胎盤是母體與胎兒間氧及營養物質的輸送傳遞通道,其功能障礙必然影響胎兒不能獲得所需氧及營養物質。
(1)臍帶血運受阻
(2)胎盤功能低下:如過期妊娠、胎盤發育障礙(過小或過大)、胎盤形狀異常(膜狀胎盤、輪廓胎盤等)和胎盤感染等。
4.高危妊娠的胎兒胎盤功能低下,產前尚未表現出明顯的胎兒窘迫情況,但臨產時宮縮應力可使胎兒表現有急性窘迫。
5.產間缺氧產前胎兒無缺氧的情況,由於以下原因造成胎兒缺氧發生:①產程過長,產婦衰竭有脫水、低血壓,使胎盤灌注不足,引起胎兒缺氧。②自然宮縮過頻、過強或催產素靜脈點滴引起宮縮過頻、過強甚至發生強直性收縮,使胎兒大部分時間處於供氧不足,甚至停止供氧的狀況而發生胎兒窘迫。
診斷
 胎兒窘迫
胎兒窘迫(1)胎盤功能檢查:測定24小時尿E3值並動態連續觀察,若急聚減少30%~40%,或於妊娠末期連續多次測定24小時尿E3值在10mg以下者,表示胎兒胎盤功能減退。
(2)胎心監測:連續描述孕婦胎心率20~40分鐘,正常胎心率基線為120~160次/分。若胎動時胎心率加速不明顯,基線變異率<3次/分,提示存在胎兒窘迫。
(3)胎動計數:妊娠近足月時,胎動>20次/24小時。計算方法可囑孕婦早、中、晚自行監測各1小時胎動次數,3次的胎動次數相加乘以4,即為接近12小時的胎動次數。胎動減少是胎兒窘迫的一個重要指標,每日監測胎動可預知胎兒的安危。胎動消失後,胎心在24小時內也會消失,故應注意這點以免貽誤搶救時機。胎動過頻則往往是胎動消失的前驅症狀,也應予以重視。
(4)羊膜鏡檢查:見羊水混濁呈黃染至深褐色,有助於胎兒窘迫診斷。
2.急性胎兒窘迫的診斷
(1)胎心率變化:胎心率是了解胎兒是否正常的一個重要標誌:①胎心率>160次/分,尤其是>180次/分,為胎兒缺氧的初期表現(孕婦心率不快的情況下);②胎心率<120次/分,尤其是>100次/分,為胎兒危險征;③出現胎心晚期減速、變異減速或(和)基線缺乏變異,均表示胎兒窘迫。胎心率異常時需詳細檢查原因。胎心改變不能只憑一次聽診而確定,應多次檢查並改變體位為側臥位後再持續檢查數分鐘。
(2)羊水胎糞污染:胎兒缺氧,引起迷走神經興奮,腸蠕動亢進,肛門括約肌松馳,使胎糞排入羊水中,羊水呈綠色、黃綠色,進而呈混濁的棕黃色,即羊水Ⅰ度、Ⅱ度、Ⅲ度污染。破膜後羊水流出,可直接觀察羊水的性狀。若未破膜可經羊膜鏡窺視,透過胎膜以了解羊水的性狀。若胎先露部已固定,前羊水囊所反映的可以不同於胎先露部以上後羊水的情況。前羊水囊清而胎心率不正常時,視情況若能行破膜者,可經消毒鋪巾後稍向上推移胎先露部,其上方的羊水流出即可了解羊膜腔上部的後羊水性狀。
羊水Ⅰ度、甚至Ⅱ度污染,胎心始終良好者,應繼續密切監護胎心,不一定是胎兒窘迫,羊水Ⅲ度污染者,應及早結束分娩,即使娩出的新生兒Apgar評分可能≥7分也應警惕,因新生兒室息機率很大。羊水輕度污染,胎心經約10分鐘的監護有異常發現,仍應診斷為胎兒窘迫。
(3)胎動:急性胎兒窘迫初期,先表現為胎動過頻,繼而轉弱及次數減少,進而消失。
(4)酸中毒:破膜後,檢查胎兒頭皮血進行血氣分析。診斷胎兒窘迫的指標有血pH<7.20,PO2<1.3kPa(10mmHg),PCO2>8.0kPa(60mmHg)。
治療措施
 胎兒窘迫
胎兒窘迫(1)能定期作產前檢查者,估計胎兒情況尚可,應吃孕婦多取側臥位休息,爭取胎盤供血改善,延長孕周數。
(2)情況難以改善,接近足月妊娠,估計在娩出後胎兒生存機會極大者,可考慮行剖宮產。
(3)距離足月妊娠越遠,胎兒娩出後生存可能性越小,則可將情況向家屬說明,儘量保守治療以期延長孕周數。實際胎兒胎盤功能不佳者,胎兒發育必然受到影響,所以預後較差。
2.急性胎兒窘迫
(1)宮口開全,胎先露部已達坐骨棘平面以下3cm者,應儘快助產經陰道娩出胎兒。
(2)宮頸尚未完全擴張,胎兒窘迫情況不嚴重,可予吸氧(面罩供氧),通過提高母體血氧含量以改善胎兒血氧供應,同時囑產婦左側臥位,觀察10分鐘,若胎心率變為正常,可繼續觀察。若因使用催產素宮縮過強造成胎心率異常減緩者,應立即停止滴注,繼續觀察是否能轉為正常。病情緊迫或經上述處理無效者,應立即行剖宮產結束分娩。