流行病學
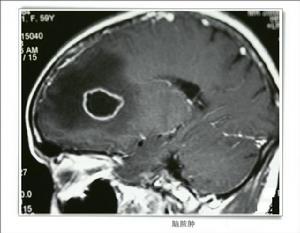 外傷性腦膿腫CT圖
外傷性腦膿腫CT圖正常腦組織抵抗細菌感染的能力較強,即使是開放性顱腦損傷 只要做到及時、徹底的清創,並發腦膿腫的機會也不多 僅占所有腦膿腫患者中的5%,戰時火器性穿透傷腦膿腫的發生率約為9%。
1.病因
(1)帶菌物(如頭皮、砂礫、碎骨片、金屬片)直接進入腦組織最多見。
(2)顱腔與感染區或污染區(如鼻旁竇、中耳)溝通。
(3)腦膨出直接感染。
2.致病菌 常見的致病菌以金黃色葡萄球菌為最多,溶血性鏈球菌及厭氧鏈球菌次之,偶爾可有產氣莢膜桿菌的感染。有關厭氧菌感染的報導日見增多。
發病機制
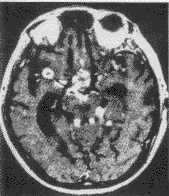 外傷性腦膿腫CT圖
外傷性腦膿腫CT圖細菌入腦後形成腦膿腫是一個連續的過程,它經過急性腦炎期、化膿期 最後到膿腫形成。膿腫的發生多在傷後2周~3個月,尤以1個月內多見。3個月以後逐漸減少,少數可達數年甚至數十年。
膿腫部位與細菌侵入顱內途徑有關 開放性腦外傷的膿腫多發生在腦損傷灶或其附近,而火器傷則多沿傷道或其附近發展 污染的異物進入腦內時,則膿腫多以異物為中心,或在其附近形成。
外傷性腦膿腫多為單發,但可有多房,膿壁的厚薄依時間而異。感染早期2周前後,處於化膿性腦炎及腦膜炎階段 此時腦組織壞死、軟化,炎性細胞浸潤、充血、水腫較明顯,尚無膿壁形成 至3周左右膿腫形成,周圍有肉芽組織 纖維組織、網狀內皮細胞及膠質細胞增生,構成完整的包膜 膿壁的厚度與時間成正比,1個月的壁厚約1mm,為時較久的慢性膿腫 其壁厚度可超過膿腔直徑。
臨床表現
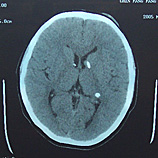 外傷性腦膿腫CT圖
外傷性腦膿腫CT圖1.全身感染症狀 在細菌侵入顱內階段大多數病人有全身不適、發疹、發熱、頭痛、嘔吐等急性腦炎或腦膜炎表現 一般在2~3周內症狀減輕,少數可持續2~3月。當膿腫包膜形成後,病人體溫大多正常或低熱 而顱內壓增高或腦壓迫的症狀逐漸加重。腦膿腫進入局限階段 臨床上可出現一個潛伏期,此期可由數天到數月甚至數年 在潛伏期內病人可有頭痛、消瘦、疲倦、記憶力減退,表情淡漠或反應遲鈍等症狀 廣泛使用大劑量抗生素,使早期的全身感染症狀消失加快,潛伏期延長。
2.顱內壓增高症狀 隨著腦膿腫包膜形成和增大,又出現顱內壓增高,病人再度伴有不同程度的頭痛,可為持續性並陣發性加劇,多清晨較重或用力時加重。可出現嘔吐。尤其是小腦膿腫病人多呈噴射性嘔吐。病人可伴有不同程度的精神和意識障礙,反映出病情嚴重。昏迷多見於晚期危重病人。約半數病人有視盤水腫。顱內壓增高常引起生命體徵的改變,呈Cushing反應。
3.腦局灶定位症狀和體徵 常在外傷所致的腦機能障礙的基礎上 使已有的症狀逐漸加重或出現新的症狀和體徵
4.腦疝或膿腫破潰 是腦膿腫病人兩大嚴重危象。前者與其他顱內占位性病變(如顱內血腫)所致的腦疝相似;後者為膿腫接近腦表面或腦室時,由於膿腫內壓力驟然改變而致膿腫突然破潰,膿液流入蛛網膜下腔或腦室內引起急性化膿性腦膜炎或腦室炎,病人突然出現高熱、昏迷、抽搐、外周血白細胞劇增,腦脊液常呈膿性 如搶救不及時,常致病人死亡。
併發症:
膿腫的膿液流入蛛網膜下腔或腦室內引起急性化膿性腦膜炎或腦室炎。
診斷
根據患者的頭外傷史 傷後急性化膿性腦炎的發作史,以及的顱內壓表現和腦局限性症狀、體徵,結合各項檢查結果,不難做出診斷。顱骨X線檢查,有助於了解有無碎骨片或異物存留。CT掃描的出現 不僅使大部患者在術前能夠明確診斷,而且可幫助選擇治療方法和手術時機。CT掃描是最準確、快速的檢查方法,既可顯示膿腫的大小、部位,又能看到膿腫的多少 有無分隔、積氣及其與周圍重要結構的關係。同時還可以通過強化掃描來了解膿壁的厚度,從而估計膿腫的期齡,以便選擇適當的治療方法 MRI檢查可以更準確地明確膿腫的情況。
鑑別診斷:
注意與顱內占位性病變,如腦部腫瘤等相鑑別 根據腦膿腫具有感染性病變的特點,可互相區別。
實驗室檢查:
腰椎穿刺術 一般認為,腰椎穿刺對腦膿腫的診斷價值不大,相反它可能誘發腦疝和腦膿腫破裂的危險 故僅在鑑別診斷很必要或明顯腦膜炎時才小心進行。腦膿腫早期的顱內壓常稍高,腦脊液中白細胞數增多,一般在 (5~10)×108/L範圍。若伴有化膿性腦膜炎者較高。當膿腫形成後,顱內壓增高,腦脊液中的細胞數正常或以淋巴細胞增多為主。腦脊液蛋白含量大多增加至2~4g/L或更高。糖和氯化物含量大致正常。
其它輔助檢查:
1.X線平片檢查 可顯示顱內碎骨片和金屬異物。慢性腦膿腫可顯示顱內壓增高的骨質改變或松果體向對側移位。偶見膿腫囊壁的鈣化。
2.顱腦CT掃描 腦膿腫的CT表現依膿腫發展階段而異。急性化膿性腦炎階段 病灶表現為邊界模糊的低密度區 不強化。化膿與膿腫壁形成期,在低密度區周圍可顯示等密度膿腫壁 膿腫壁可輕度強化,強化厚度多不均勻,膿腫較小時,可呈結節狀強化,強化厚度多不均勻,膿腫較小可呈結節狀強化 膿腫周圍有不規則腦水腫帶,多較顯著 CT不僅可以確定膿腫的存在、位置、大小、數目、形狀及其周圍腦組織水腫情況 而且可幫助選擇治療方法和確定手術時機。
3.MRI檢查 MRI檢查有其獨到的優點 不僅在膿腫形成期,於T2加權圖像上能顯示壞死區周圍的屬特徵性的低信號帶,而且在腦炎期也能根據T1和T2弛豫時間的變化,做出早期診斷。即在T1加權圖像上可見白質內不規則的略低信號區 在T2加權圖像上呈明顯的高信號,腦炎中心區為稍低信號,並有占位效應。若採用Gd-DTPA增強,則在T2加權圖像上可以看到不規則的瀰漫性強化,並有助於臨床治療上的參考。
治療
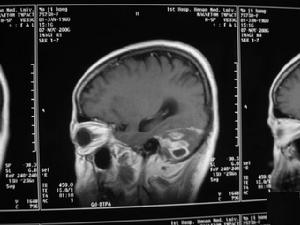 外傷性腦膿腫CT圖
外傷性腦膿腫CT圖如膿腫淺在,周圍蛛網膜下腔已閉鎖且伴有開放性傷口或局部骨髓炎者,可行切開引流術,但還需注意清除膿腫內或其附近的碎骨片等異物。膿腫穿刺及置管引流適用於腦深部,重要功能區以及散在的多發膿腫;病程短、膿腫壁薄且不含異物者;另外對體質過弱或已有腦疝形成而無開顱手術條件時,穿刺引流可做暫時性治療措施。
手術前後需套用抗生素,顱內高壓可使用脫水藥。同時注意營養及水電解質平衡。
1.穿刺引流術 根據膿腫的定位,選擇近病灶的非功能區,在局麻下行顱骨鑽孔或錐孔後使用腦針穿刺膿腫,進入膿腔時往往有明顯的落空感,將腦針再稍深入1~1.5cm,以防脫出。然後用空針緩緩抽出膿液,待2/3的膿液排出後,即可以等量的滅菌鹽水,每次5ml反覆沖洗膿腔,直至沖洗液轉清。隨後拔出腦針,經原穿刺孔的方向和深度插入矽橡膠管或導尿管。此時因膿腔內尚存有沖洗液,故可仔細調整引流管在最佳引流位置,再經頭皮刺孔引出顱外並固定之。鑽孔切口如常分層縫合 術後每天或隔天用慶大黴素4萬~8萬U,及生理鹽水溶液沖洗膿腔。全身繼續抗菌治療,定期複查CT,待膿腔閉合即可拔管。
2.膿腫切除術 全麻下施術 於病變區行骨瓣開顱,弧形切開硬腦膜 選擇近病灶的非功能區。若顱內壓不甚高,可直接通過腦皮層切口分離至膿腫壁,完整將其摘除才能避免膿液外溢造成污染。若顱壓甚高或膿腫巨大時,則需用空針先行穿刺排空膿腔,再注入慶大黴素4萬~8萬U 並用雙極電凝封閉穿刺孔之後 緊靠膿壁周圍的水腫組織鈍性分離摘除膿腫。腦部創腔需用慶大黴素(1500U/ml)或桿菌肽(500~1000U/ml)溶於生理鹽水中反覆沖洗。術畢分層嚴密縫合,不放引流。術後繼續抗菌治療至體溫正常及腦脊液陰轉後1~2周為止。
預後及預防
預後:
一般預後良好,當膿腫引起腦疝,或者膿腫破潰時由於膿腫內壓力驟然改變而致突然破潰時,膿液流入蛛網膜下腔或腦室內引起急性化膿性腦膜炎或腦室炎,如搶救不及時 常致病人死亡。
預防:
傷後注意對頭皮、顱骨等部位感染的控制 對於穿透傷的碎片、異物等,應及時手術進行清除。
