基本概述
 髕骨不穩定
髕骨不穩定髕骨不穩定(unstable patella)是前膝疼的常見原因,是髕股關節常見的疾病,是髕骨軟骨軟化或髕股關節骨關節炎的重要病因。生物力學及影像學技術的進步,以及臨床檢測手段的多樣化,使人們逐漸認識到:髕股關節退行性改變多由於髕股關節適合不良或髕骨力線不正造成的髕骨不穩所致,如髕骨偏移、髕骨傾斜、髕骨高位、髕骨半脫位等。
病因
引起髕股關節不穩定、髕骨偏移或半脫位的病因,實際上包括了膝前區每一結構的異常,概括分為四類:
1、股四頭肌及其擴張部的異常:包括股內側肌的萎縮或發育不良,內側支持韌帶鬆弛、斷裂或撕裂,外側支持韌帶的緊張和高位髕骨。
2、膝關節力線異常:包括Q角增大,以及膝內、外翻和膝反屈。
3、髕骨形狀異常:如分裂髕骨(patella bipartite)(圖1)、異形髕骨(Ⅲ、Ⅳ型)。
4、先天因素:主要指股骨髁的發育不良、繼發變形或股骨外髁形狀異常等。
上述所有這些改變的共同特點是髕股關節失去正常的結構,導致作用於髕骨的拉應力異常,或出現髕骨運動軌跡異常,使髕骨處於不穩定狀態。
發病機制
靜力因素
主要包括髕韌帶,內、外側支持韌帶,髂脛束,股骨內、外髁等。髕韌帶主要限制髕骨上移;內、外側支持韌帶限制髕骨側方移位;髂脛束也有加固髕骨外上方的作用。故髕骨外側的限制機制強於內側,當膝關節處於伸直位,股四頭肌放鬆時,髕骨稍有向外偏移。滑車溝的內、外側壁有限制髕骨側方滑移的作用,當溝角增大,即溝槽變淺或股骨髁發育不良時,髕骨即失去這種限制作用,容易發生脫位。另外,正常人髕骨的縱軸長度與髕腱長度幾乎相等,當髕腱長於髕骨時,呈髕骨高位,亦為髕骨不穩定的因素。
動力因素
主要指股四頭肌的作用。股內側肌的斜頭肌纖維附著於髕骨內緣上處,當該肌收縮時,有向內牽拉髕骨的作用,這是拮抗髕骨外移、穩定髕骨的重要動力因素。Q角(quadriceps-angle)指髂前上棘至髕骨中心點連線與髕骨中心至脛骨結節中心連線所形成的夾角。正常Q角為5°~10°。若Q角大於15°,則股四頭肌收縮時產生使髕骨向外移動的分力。隨著Q角的增大,向外側牽拉髕骨的分力逐漸增大,髕骨穩定性也越來越差。
臨床表現
症狀
1、疼痛:為最常見的主要症狀,通常其性質不恆定,但其位置均為膝前區,以膝前內側為多見。疼痛可因活動過多而加重,特別是上下樓、登高或長時間屈伸活動時更為明顯。2、打“軟腿”(giving way):即在走路負重時,膝關節出現的瞬間軟弱無力、不穩定感,甚至有時患者可摔倒。此現象常是由於股四頭肌無力,或由於半脫位的髕骨滑出髁間溝所致。
3、假性嵌頓(pseudolocking):是指伸膝時出現的瞬間非自主性的限制障礙。當負重的膝關節由屈至伸位,半脫位的髕骨滑入滑車溝時,常出現此現象,臨床上常需與半月板撕裂或移位出現的絞鎖或游離體引起的真性嵌頓相鑑別。
體徵
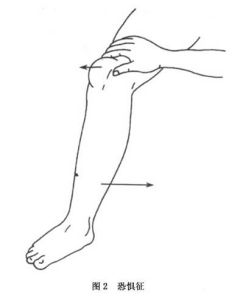 圖2
圖21、股四頭肌萎縮:股四頭肌萎縮是膝關節疾患的共同體徵,在伸膝裝置出現功能障礙時表現更為明顯,以股內側肌為重。
2、腫脹:在髕骨不穩定的嚴重病例,股四頭肌無力,導致滑膜炎,出現關節腫脹,浮髕試驗陽性。
3、髕骨“斜視”:髕骨“斜視”(squinting knee)存在膝外翻、髕骨高位、股骨前傾角增大、脛骨外鏇過大等膝部畸形和力線不正時,為了維持正常的步態而引起的髕骨向內側傾斜,是髕骨不穩定的常見因素。
4、軌跡試驗:患者坐位於床邊,雙小腿下垂,膝關節屈曲90°,使膝關節慢慢伸直,觀察髕骨運動軌跡是否呈一直線。若有向外滑動,則為陽性,是髕骨不穩定的特異性體徵。
5、壓痛:多分布在髕骨內緣及內側支持帶處。當檢查者手掌壓迫患者髕骨,並做伸屈試驗時,可誘發出髕下疼痛,臨床上壓痛點有時與患者主訴的疼痛部位並不一致。
6、壓軋音:膝關節伸直位時,壓迫髕骨並使其上、下、左、右移動,可感到或聽到髕骨下面有壓軋音(retropatellar crepitation),並伴有酸痛。膝關節主動伸屈活動時亦可感到或聽到壓軋音。
7、恐懼征:患者膝關節處於輕度屈曲位,檢查者向外推移其髕骨誘發半脫位或脫位時,患者產生恐懼不安和疼痛,使膝關節屈曲而使疼痛7、髕骨外移度增加或關節鬆弛:正常人膝關節在伸直位時髕骨被動外移的範圍不超過它自身寬度的1/2,屈膝30°時髕骨外移的範圍更小。如關節鬆弛,按髕骨可向外側移動的程度分為3度:
Ⅰ度:髕骨中心在下肢軸線的內側或軸線上。
Ⅱ度:髕骨中心位於軸線外側。
Ⅲ度:髕骨內緣越過下肢的軸線(圖3)。
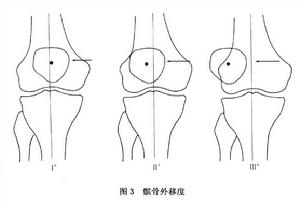 圖3
圖39、Q角異常:Q角是衡量髕骨力線的重要指標,股骨內鏇和脛骨外鏇可使Q角增大,導致髕骨傾斜。
輔助檢查
X線檢查
髕股關節X線檢查是診斷髕骨不穩定的常用手段,通常包括膝關節正位、側位及髕股關節軸位像。後者在髕股關節疾病的診斷中更有意義。
1、正位
患者仰臥位,雙足靠攏,足尖向上,使股四頭肌完全放鬆,攝前後位片,觀察:
(1)髕骨位置:正常髕骨中心點應位於下肢軸線上或稍內側。
(2)髕骨高度:正常髕骨下極剛好位於兩側股骨髁最低點連線之上。其下極在該連線近側,距離大於20mm者為高位髕骨。
(3)髕骨及髁的外形:發育不良或畸形。
2、側位
可以顯示有無髕骨軟骨下骨質硬化和骨關節病的徵象,常用於判斷有無高位髕骨。髕骨高度的測量,不同學者採用的計測方法不盡相同。
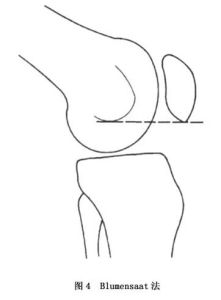
(1)Blumensaat法:患者膝關節屈曲30°時,髁間窩頂部在側位像所顯示的三角形硬化線投影稱Ludloff三角,在其底邊向前做延長線,正常髕骨下極應與該線相交(如圖)。若髕骨下極位於該線近側超過5mm,即為高位髕骨。
 Blumensaat法
Blumensaat法(2)Labelle和Laurin法:患者屈膝90°,攝側位像,沿股骨皮質前緣向遠端引線,正常97%的髕骨上極通過此線,高於此線為高位髕骨,相反,低於此線為低位髕骨。
(3)Insall和Salvati法(比值法):攝屈膝30°位側位像,測量髕腱長度(Lt),即自髕骨下極至脛骨結節頂點上緣,再測量髕骨最長對角線的長度(Lp),兩者之比(Lt/Lp),正常值為0.8~1.2。大於1.2為高位髕骨,小於0.8為低位髕骨。
(4)Blackburne-Peel法:攝膝屈30°側位像,測髕骨關節面下緣至脛骨平台的垂直距離(A),再測髕骨關節面的長度(B),正常A/B比值為0.8,大於1.0為高位髕骨。
(5)小兒髕骨高位測定法(中點法):在側位X線片中找出股骨下端骺線的中點(F)、脛骨上端骺線的中點(T)及髕骨長軸對角線的中點(P)。正常膝關節屈曲50°~150°時PT與FT的比值為0.9~1.1,比值大於1.2時為髕骨高位,小於0.8時為低位。
3、軸位(髕股關節切位)
軸位X線檢查髕股關節穩定性的診斷中更具有重要意義,不僅可用以了解髕股關係是否適合,也可用於判明髕骨外側面骨小梁方向改變,以及有無外側過度壓力綜合徵(excessive lateral-pressure)。 自1921年Settegast提出採用軸位檢測髕股關節之後,相繼出現了許多改良的檢查方法和技術。但由於不同學者採用了不同的屈膝角度,因而其測量值亦不盡相同。作者採用的方法是,令患者仰臥,用特製的體位架保持和固定膝關節於屈曲30°位,使股四頭肌放鬆。將X線球管置於髕股關節遠側,使發出的射線光束平行於髕骨長軸;將膠片盒置於髕股關節近側,使膠片和X光束及髕骨面呈90°角(圖9)。檢測項目及方法如下:
(1)溝角:在髕股關節切位X線片上,自股骨髁間溝的最低點分別向內、外髁的最高點畫兩條直線,其夾角稱溝角或稱滑車面角(sulcus angle,SA)。溝角的大小代表股骨髁間溝的深淺以及滑車的發育情況。
(2)適合角:溝角的角分線和溝角頂與髕骨下極連線形成的夾角稱適合角(congruence angle,CA)。該角位於角分線內側為負角,位於外側為正角。該角代表髕骨與股骨的相對位置關係,通常髕骨下極位於角分線內側,即適合角正常為負角。
(3)外側髕股角:股骨內、外髁最高點連線與髕骨外側關節面切線的夾角為外側髕股角,正常該角開口向外,若開口向內或兩線平行,則表示髕骨有外側傾斜。
(4)髕骨傾斜角:為股骨內、外髁最高點連線與髕骨切位的最大橫徑延長線形成的夾角。此角增大,表示髕骨的傾斜度增大。
(5)髕骨外移度:經股骨內髁最高點做股骨內、外髁最高點連線的垂直線。該垂線與髕骨內緣的距離為髕骨外移度。髕骨內緣靠近垂線,位於垂線上或越過垂線為正常,遠離垂線表示髕骨有外移。
(6)深度指數(depth index):髕骨橫徑長度與髕骨下極至橫徑軸線的垂直距離比為髕骨深度;股骨內、外髁最高點連線的長度與由滑車溝最低點至連線的垂直距離比為滑車深度(圖14)。根據Ficat的測量,髕骨的深度指數正常為3.6~4.2,滑車深度指數為5.3±1.2。
根據作者對80例(男35例,女45例)正常髕股關節(所有被測試者無膝痛史,無陽性體徵,年齡為18~40歲)測量的結果:溝角為138°±6°(x±s),適合角為-8°±9°(x±s);外側髕股角為7.8°±3.1°(x±s);髕骨傾斜角為11°±2.5°(x±s)。92%的髕骨內緣位於垂線內或垂線上,8%位於垂線外側,但距離不超過2mm。
髕股關節X線測量的目的在於確定髕股關節中髕骨與股骨的相對位置關係,根據不同改變對不同疾病作出判斷,這些改變包括:髕骨的偏移(髕骨外移度);髕骨傾斜(外側髕股角,髕骨傾斜角),髕骨、股骨髁間溝的解剖改變及發育情況(溝角、適合角、深度指數)。這些指標不同程度地反映了髕股關節的穩定性。作者根據對正常髕股關節的測量認為:適合角測量標記清楚,它除可反映髕骨偏移外,同時可反映滑車溝深淺及溝角對髕骨的適合性;另外,外側髕股角重複性更好。故在診斷不穩定髕骨中,適合角及外側髕股角更為實用。
關節造影
通過膝關節雙重造影不僅能觀察髕骨軟骨的改變,還可對比檢查髕骨兩側支持韌帶以及診斷滑膜皺襞綜合徵。除外關節其他病變造影和CT檢查,對不穩定髕骨的診斷常需要與其他檢查方法聯合才更為準確。
關節鏡
此為一種侵入性檢查方法,檢查者可在鏡下直接觀察髕骨與股骨的位置關係,運動軌跡,以及髕骨與股骨關節軟骨損傷的範圍、程度和部位,有助於選擇適當的手術方式,預測手術成功的可能性,更重要的是判明有無合併其他關節內紊亂病變,如半月板撕裂、滑膜皺襞、滑膜炎、剝脫性軟骨炎、游離體等,在明確病變的同時也可做相應的處理。Jackson根據關節鏡下關節軟骨改變的程度,將其分為3型:
Ⅰ型:髕骨軟骨面有局限性軟化灶。
Ⅱ型:髕骨軟骨面有龜裂和侵蝕破壞,而股骨髁關節面正常。
Ⅲ型:除Ⅱ型變化外,股骨髁關節面也有破壞改變。
CT或MRI
計算機斷層掃描和核磁共振成像技術的套用,使髕股關節不穩定的診斷更加準確,避免了普通X線影像的重疊和失真。因髕股關節在0°~20°位(伸直位)時,髕骨大部分處在髁間溝最淺的滑車上凹,而此位置股四頭肌及內、外側支持韌帶放鬆,髕股關節處於相對不穩定狀態,故在膝關節屈曲20°以內的位置拍攝髕股關節切位相,診斷髕骨不穩定的陽性率最高。但實際上,膝關節屈曲20°位攝髕股關節切位相存在投照技術困難,影像常顯示不清,難於測量,而用CT或MRI技術,在膝關節伸直位,使四頭肌放鬆,對髕骨關節中部做橫斷面掃描,圖像清晰,重複性好,便於測量與計算,是髕骨不穩定有力的診斷手段。
診斷
觀察患者行走或屈伸膝關節,仔細檢查和測量髕骨周圍以確定骨骼是否移位或大腿肌肉是否萎縮。是否存在恐懼征,膝關節45°軸位相能顯示髕股關節的吻合情況。同時需排除引起疼痛的其他原因,如軟骨軟化或韌帶損傷。要了解患肢力線和股四頭肌角,同時也要注意髕骨的活動度以了解髕骨內外側的軟組織平衡。必要時可做CT或MRI以輔助診斷。
併發症
常見併發症為髕骨脫位。
治療
非手術治療
 限制活動
限制活動1、限制活動:限制患者日常生活中的某些活動,如登高、爬坡等,可減輕髕股關節的負荷,減少髕股關節磨損,特別是當了解到某項活動與症狀加重有明顯關係時,採用限制這項活動的方式,可以達到改善症狀的目的。
2、股四頭肌練習:亞急性或慢性病例常伴有明顯的股四頭肌萎縮、肌力減弱,特別是股內側肌斜頭肌力的減弱,可進一步加重膝關節的不穩定,使關節腫脹,症狀加重,因此應加強股四頭肌練習,改善股四頭肌與膕繩肌的肌力比值。最初可行等長性訓練(isometric exercise),第1步先訓練股四頭肌收縮,即將患側下肢伸直,用力收縮股四頭肌,使髕骨上提,持續5s,然後將肌肉完全放鬆10s,再收縮肌肉,每回練30~50次;2~3周后,可行直腿抬高訓練,即先行股四頭肌收縮,再將足跟抬高離床15cm左右,持續10s(數1,2,3……10),然後放下,使肌肉放鬆,這樣算1次,每天練習3回,每回練30次。當肌肉有一定恢復後,給足部加一抵抗的負荷,做上述直腿抬高訓練。重量可逐漸增加(1~3kg)以加強鍛鍊強度。
3、支具治療:髕骨支具有限制及穩定髕骨的作用,它用於急性患者,或在參加某項運動或活動較多時使用。長期配戴可使患者感到局部不適,並易導致股四頭肌萎縮。
4、藥物治療:非甾體消炎藥可減輕髕股關節的骨性關節炎症狀。有實驗研究證明,關節液中有一定水平的水楊酸,可阻止關節軟骨的纖維束改變,阻止軟骨軟化的發生,並建議長期服用阿司匹林治療髕股關節病。但也有學者認為該藥除減輕髕股關節骨關節炎症狀外,其他治療意義不大。
手術治療
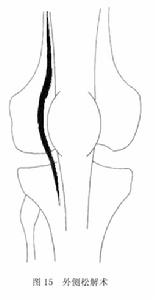 圖15
圖15如患者症狀較重,經上述保守治療效果不顯,多項檢查證明其症狀與髕股關節結構異常或髕骨力線不正有關,可考慮選用手術治療。治療髕骨不穩定的手術方法很多,應根據患者的不同年齡、不穩定程度、不同的病理因素,選擇不同的方法單獨或聯合套用。手術的核心目的是改善髕骨力線,恢復髕股關節正常的適合關係,重建伸膝裝置。
1、單純髕骨傾斜或伴有外移:髂脛束及後外側支持韌帶攣縮牽拉使髕骨產生傾斜和外移。檢查患者可發現其髕骨面向前外側,或騎跨於外側滑車。髕股關節切位X線像可見外側髕股角開口向內。由於傾斜髕骨的外側關節面壓應力增大,加之膝關節運動時髕骨外側關節面與外側滑車的撞擊,使外側關節軟骨受損。而壓力減小的內側,因失用,直接影響軟骨細胞的正常代謝,導致軟骨細胞營養障礙及發生細胞變性。釋放的軟骨溶解酶使軟骨基質破壞,並誘發關節滑膜炎及關節滲出,使關節產生疼痛。故對髕骨傾斜或外移應早期積極治療,以減少髕骨軟骨變性的發生。手術治療的方法有:
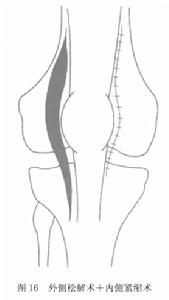 圖16
圖16①外側松解術:髕骨力線不正與外側軟組織攣縮或緊張常為其因果關係,當病變不嚴重不需要做較大手術時,單獨髕股關節外側軟組織結構松解(包括外側支持韌帶和股外側肌止點部松解)是最簡單和最基本的手術(圖15)。
該術式是從髕骨外側做微弧形縱切口,遠端沿髕韌帶外側向下至脛骨關節,近端至股骨外側肌止點及股直肌腱連線處,充分松解,切開支持韌帶及關節囊,但要保持關節滑膜的完整。術後2~3天可行關節主動練習。2~3周后恢復正常活動。在輕型病例,外側松解術亦可在關節鏡下操作,使術後創傷減小,以免術後遺留較大切口瘢痕;術後加壓包紮1~2周,防止或減少關節血腫。
②外側松解、內側緊縮術:如上所述,在外側廣泛松解的同時,將內側支持韌帶及關節囊充分切開,向下至髕韌帶,向上至股內側肌止點與股中間肌交界處,將切開的關節囊及支持帶兩邊重疊縮緊縫合(圖16)。此亦為矯正髕骨力線不正的基本方法。
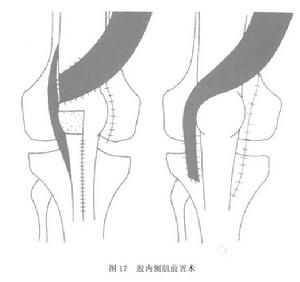 圖17
圖17③股內側肌前置術:將股內側肌止點部稍做分離,將其止點切斷並重建於髕骨前外側。但通常的做法是在外側松解、內側緊縮的同時.行股內側肌斜頭前置術(圖17)。
(2)單純髕骨半脫位:大多數患者有一過性髕骨半脫位史,膝關節不穩定比疼痛更多見,髕骨被動外移度增大,髕骨軌跡試驗及“恐懼征”常呈陽性,X線像顯示適合角增大。對不正常的髕骨軌跡或反覆發生的髕骨半脫位,如不及時進行處理,必定會導致髕股關節骨關節炎的發生。手術目的除增強髕骨的穩定性外,更主要是消除髕骨不穩定因素,如矯正膝外翻、使過大的Q角減小、抬高外側滑車等。常用的手術方法有:
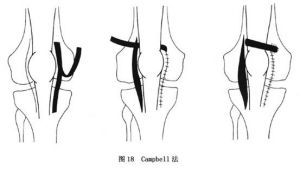 圖18
圖18①Campbell法:在髕骨外側松解的同時,自松解的內側支持帶及關節囊做一寬1cm以上的紐帶,翻向近側,將內側切開的關節囊緊縮縫合後,使紐帶遠端自股四頭肌肌腱止點上方的內側穿至外側,再將紐帶遠端自外側反折縫回至內側(圖18)。目的是改變股四頭肌拉力的方向,恢復正常的髕股適合性。
②上崎法:在髕骨外側松解、內側緊縮的同時,將半腱肌自止點切斷,向近側游離,然後自髕骨內上方向外下方做隧道,將半腱肌腱斷端自髕骨隧道由上向下穿出,斷端反折縫回。同樣,目的是改變及加強股四頭肌的內側拉力,恢復或改善髕股關節適合性(圖19)。
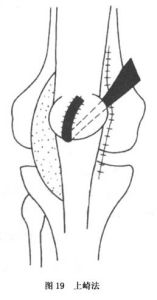 圖19
圖19③Backer法:在髕骨外側松解、內側緊縮的基礎上,將半腱肌距止點10~15cm處的腱部切斷,將髕骨自內下向外上做隧道,將半腱肌的遠側斷端自髕骨遠側穿過隧道,將腱拉緊,使腱斷端反折縫回髕骨邊緣,以矯正髕骨力線,減小Q角(圖20)。
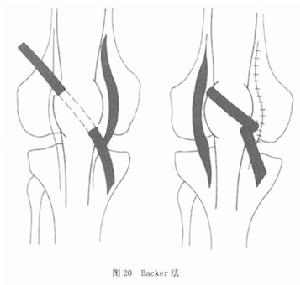 圖20
圖20④Roux-Goldthwait法:是通過髕骨遠端力線的改變,減小Q角,增加髕骨穩定性,治療髕骨半脫位及膝前痛。即將髕韌帶外側一半由止點切斷,翻向內側,將止點重新縫於內側縫匠肌的止點鵝足部(圖21)。
⑤Hauser法:是將髕韌帶在脛骨結節的止點,連同其附著的骨皮質向內側及遠端移行、固定,對骨骺已閉合患者的髕骨脫位、半脫位或不穩定有滿意的效果,但其術後晚期髕股關節骨性關節炎的發生率較高,可能與髕韌帶止點過多地向遠側移位,髕股關節內壓增高有關,故單純Hauser法目前較少套用(圖22)。
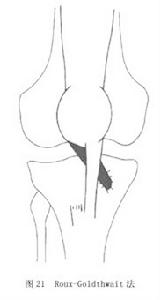 圖21
圖21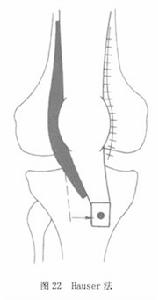 圖22
圖22(3)髕股關節骨關節炎:成人的髕骨不穩定大多伴有髕骨軟骨軟化或髕股關節骨性關節炎,其手術目的除矯正髕骨力線不正外,應同時治療骨性關節炎,常用的手術有:
①Maquet手術:即將髕韌帶止點連同脛骨結節及部分脛骨嵴掀起,儘可能保持遠側脛骨嵴骨皮質的連續性,小心使脛骨結節抬高0.8~1cm,防止遠側皮質骨折斷,在脛骨結節底面植骨,最後用螺釘固定(圖23)。這樣,由於髕韌帶的前置,有效地降低了髕股關節病灶區域的接觸壓應力,使髕骨軟骨軟化或髕股關節骨關節炎症狀得到緩解。
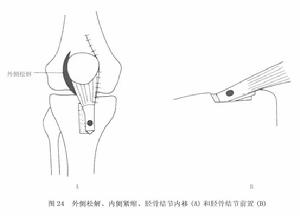 圖24
圖24 圖23
圖23②脛骨結節內移、前置術:單純的Maquet手術雖能減輕骨關節炎症狀,但不能矯正髕骨力線,改善髕股關節的適合關係。因而更多學者在採用外側松解、內側緊縮術的同時,將脛骨結節內移並前置(圖24)。
③人工髕股關節置換術:有學者主張對單純重度髕股關節骨關節炎施行人工關節置換術,儘管其近期手術效果尚可,但遠期隨診發現的問題較多,往往需要再次手術。與單純髕骨置換不同的是,如人工髕股關節置換術失敗,可採取的補救措施較少,只能行全膝關節置換術,因此人工髕股關節置換術不適合年輕患者。而在老年患者,全膝關節置換術的效果遠比髕股關節置換術或髕骨置換術、髕骨切除術效果為佳。
特別提示:本文內容為開放式編輯模式,僅供初步參考,難免存在疏漏、錯誤等情況,請您核實後再引用。對於用藥、診療等醫學專業內容,建議您直接諮詢醫生,以免錯誤用藥或延誤病情。本內容不構成對您的任何建議、指導
