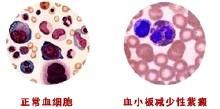
概述
由於血小板減少引起的廣泛性或局限性皮膚、黏膜下出血,形成皮膚黏膜的紅色或暗紅色色斑,壓之退色者. 臨床分為原發性和繼發性兩種類型,原發性血小板減少性紫癜,發病原因不明;繼發性血小板減少性紫癜,可見於白血病。出血嚴重,特別是顱內大量出血時會危及生命。
病因和發病機制
 血小板減少性紫癜症
血小板減少性紫癜症本病的病因及發病機制尚未完全闡明。急性型多發生於急性病毒性上呼吸道感染痊癒之後,提示血小板減少與對原發感染的免疫反應間有關。慢性型患者中約半數可測出血清中有抗血小板抗體。
一、血小板相關抗體
慢性ITP病人血清中存在抗血小板抗體。若將慢性ITP病人的血漿輸給正常人,可使正常人的血小板減少;如將正常人的血小板輸給ITP病人,輸入的血小板在短時間內被破壞。由此證實ITP病人內血小板壽命縮短是由於血清中存在有破壞血小板的抗體,稱為血小板相關抗體(PAIC3),95%為IgG型,少量為IgM型。ITP病人血循環中存在血小板相關補體C3(PAC3),其增高與PAIg增高成正比。
二、血小板破壞機制
正常血小板平均壽命為7~11天,而ITP病人血小板的壽命僅40~230分鐘。因為脾臟含有大量的巨噬細胞,可產生高濃度的抗血小板抗體,且血流緩慢可阻留抗體被覆的血小板,因此脾臟成為血小板破壞的主要場所。肝臟和骨髓也是血小板破壞的場所。慢性ITP血小板破壞是由於抗血小板抗體與其相關抗原結合後,被巨噬細胞吞噬所致。急性ITP血小板破壞是由於病毒抗原吸附於血小板表面,並與相應的抗病毒抗體結合,導致血小板被破壞。
三、巨核細胞成熟障礙
因血小板和巨核細胞有共同抗原,故抗血小板抗體也可抑制骨髓巨核細胞,使其成熟障礙,從而影響血小板的生成。
四、其他因素
1.雌激素的作用:慢性型多見於育齡婦女,妊娠期容易復發,提示雌激素可能在本病發病中其一定作用,可能是雌激素可增加巨噬細胞對血小板吞噬和破壞能力;
2、抗體損傷毛細血管內皮細胞,引起毛細血管通透性增高而加重出血。
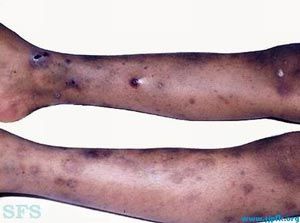
急性型多為10歲以下兒童,兩性無差異。多在冬,春季節發病,病前多有病毒感染史,以上呼吸道感染,風疹,麻疹,水痘居多;也可在疫苗接種後,感染與紫癜間的潛伏期多在1---3周內。成人急性型少見,常與藥物有關,病情比小兒嚴重。起病急驟,可有發熱。主要為皮膚、黏膜出血,往往較嚴重,皮膚出血呈大小不等的瘀點,分布不均,以四肢為多。黏膜出血有鼻衄,牙齦出血,口腔舌黏膜血泡。常有消化道,泌尿道出血,眼結合膜下出血,少數視網膜出血。脊髓或顱內出血常見,可引起下肢麻痹或顱內高壓表現,可危及生命。
慢性型較為常見,占原發性血小板減少性紫癜的80%,多為10---40歲,女性為男性的3---4倍。起病隱襲。患者可有持續性出血或反覆發作,有的表現為局部的出血傾向,如反覆鼻衄或月經過多。瘀點及瘀斑可發生在任何部位的皮膚與黏膜,但以四肢遠端較多。可有消化道及泌尿道出血。外傷後也可出現深部血腫。顱內出血較少見,但在急性發作時仍可發生。脾臟在深吸氣時偶可觸及。
明確血小板減少的原因,選擇適合患者病情的血小板減少的治療方案,爭取早日康復。您可以進一步了解血小板減少的症狀,血小板減少治療方法。
病情危險程度分類
1.低危患者(血小板在5萬以上),可以暫不行治療,給予臨床觀察。
2.中危(血小板在3萬到5萬之間),且出血症狀不明顯的患者也可以暫不行治療,臨床觀察。
3.危重(血小板低於3萬)或有明顯出血傾向者,無論血小板減少程度如何,都應該積極的治療。
臨床表現
 血小板減少性紫癜症
血小板減少性紫癜症一、急性型
多為10歲以下兒童,病前多有病毒感染史,以上呼吸道感染、風疹、麻疹、水痘居多;也可在疫苗接種後。感染與紫癜間的潛伏期多在1-3周內。主要為皮膚、黏膜出血,往往較嚴重,皮膚出血呈大小不等的瘀點,分布不均,以四肢為多。黏膜出血有鼻衄、牙齦出血、口腔舌黏膜血泡。常有消化道、泌尿道出血,眼結合膜下出血,少數視網膜出血。脊髓或顱內出血常見,可引起下肢麻痹或顱內高壓表現,可危及生命。
二、慢性型
多為20-50歲,女性為男性的3-4倍。起病隱襲發病前常無明顯誘因。患者可有持續性出血或反覆發作,有的表現為局部的出血傾向,如反覆鼻衄或月經過多。瘀點及瘀斑可發生在任何部位的皮膚與黏膜,但以四肢遠端較多。嚴重者可有消化道、顱內出血及泌尿道出血。外傷後也可出現深部血腫。病程較長,部分病人可反覆發作遷延數年,自行緩解者少見。
三、急性和慢性的差異
急性型ITP:起病前1-2周常有病毒感染史。起病急驟,可伴發熱、畏寒、怕冷,突然發生廣泛嚴重的皮膚黏膜出血。皮膚出血表現為全身瘀點或瘀斑,密集色紅,以四肢及易於碰撞部位多見,嚴重者可融合成片甚或形成血腫,鼻、齒齦出血也較為常見,還可伴有胃腸道、泌尿系出血等,顱內、脊髓及腦膜出血較少見,但如見有口腔、舌大片紫斑或血皰,又伴見頭痛或嘔吐,往往為顱內出血先兆,要特別警惕。一般出血程度與血小板減少程度成正比。其病程多為4-6周,最長半年可自愈。本病肝及淋巴結一般不腫大,10%-20%患者可有輕度脾腫大。顱內出血時可出現相應神經系統症狀。
慢性型ITP:一般起病隱襲,多數在確診前數月甚至數年已有易發紫癜、鼻衄、牙齦滲血、月經過多、小手術或外傷後出血時間延長等病史,出血程度不一,一般較輕,紫癜散在色淡,多發生在下肢,很少出現血腫或血皰,泌尿系出血,甚至顱內出血或失血性休克,其病死率<1%,多因上呼吸道感染或過勞誘發急性發作,每次發作可延續數周甚至數月。緩解期出血不明顯,僅有血小板計數減少。
實驗室檢查
 血小板減少性紫癜症
血小板減少性紫癜症一、血象
1.急性型血小板明顯減少,多在20×10^9/L以下。出血嚴重時可伴貧血,白細胞可增高。偶有嗜酸性粒細胞增多。
2、慢性者,血小板多在30-80×10^9/L,常見巨大畸型的血小板。
3、血小板平均容積(MPV)增大;
4、血小板分布寬度(PDW)改變顯著;
5、血小板形態異常,可見大型血小板、顆粒減少和染色過深。
二、骨髓象。
急性型,巨核細胞數正常或增多,多為幼稚型,細胞邊緣光滑,無突起、胞漿少、顆粒大。慢性型,巨核細胞一般明顯增多,顆粒型巨核細胞增多,但胞漿中顆粒較少,嗜鹼性較強。
三、免疫學檢查
免疫功能相關檢查
四、其他
出血時間延長,束臂試驗陽性,血塊收縮不佳,血小板粘附、聚集功能減弱,51Cr或111In標記血小板測定,其壽命縮短。
治療原則
 血小板減少性紫癜症
血小板減少性紫癜症原發性血小板減少性紫癜的西醫治療
(一)治療原則
去除病因,控制出血症狀,減少血小板破壞。
(二)治療措施
1、腎上腺皮質激素:皮質激素可以抑制抗體生成,抑制抗原抗體反應,抑制單核巨噬細胞趨化及吞噬作用,以防止血小板在脾竇阻留,從而減少血小板破壞;還能降低毛細血管脆性,減輕出血;並能刺激骨髓造血。對於初治ITP,一般均主張使用激素,且劑量宜大,療程宜短。常用劑量為每天每公斤體重1mg-2mg,3-4周后不管有否療效,均宜遞減至逐漸停藥。一般減量方法是,達到緩解後每周遞減5mg,直至每天20mg以下,使血小板維持在50×109/L以上,維持治療一般不超過6個月,以免發生副作用。治療6周未達緩解,考慮為皮質激素治療失敗。不能為使血小板恢復正常而長期大量使用皮質激素。
2、丹那唑(Danazol):是一種合成雄性激素,男性化副作用少。可能通過抑制T細胞,使抗體產生減少而提高血小板數。劑量:每次0.2g,每日3次,連服6個月後減量至停藥。復發者,再服有效。目前有取代皮質激素成為ITP首選之勢。亦可與皮質激素聯用。
3、脾切除或脾動脈栓塞術:脾切除是治療慢性ITP的有效方法。術中即可有血小板回升,術後24小時可明顯上升,1-2周達高峰,維持正常水平2個月以上為有效。近期完全緩解率可達70%-80%;但復發率達30-50%,可能與存在副脾或肝臟參與血小板破壞有關。脾動脈栓塞術近年較流行,創傷較少但療效較差。切脾適應症:①經內科治療積極治療半年以上無效者;②皮質激素治療無效,或需30mg/d以上才能止血者;③激素禁忌症者;④有顱內出血傾向經內科積極治療無效者;⑤妊娠6個月內嚴重出血者。禁忌症:①年齡在2歲以下者;②有心臟病及其他併發症者;③首次發病的早期病例;④妊娠晚期;⑤急性爆發型患者。
4、免疫抑制劑;為三線藥物,毒副作用較大。免疫抑制劑適應症:①激素或切脾無效者;②伴有脾功能亢進而又不能切脾者。可用長春新鹼每周1mg-2mg,連用4周,1-2周內血小板回升,但停藥後血小板多不能維持;或用環磷醯胺每日每公斤體重1.5mg-3mg,分3次口服,或每平方米體表面積0.3g-0.6g,靜脈注射,每3周1次;或硫唑嘌呤每天每公斤體重1mg-3mg,口服,常須4周以上才見效;或環胞素A,每日每公斤體重10mg,分兩次服,缺點是昂貴。
5、他莫昔芬:可競爭抑制雌激素與T細胞結合而升高血小板。每次10mg,每日3次,口服。見效慢,宜連續用藥3個月以上,待血小板復常後2個月再停藥。
6、成分輸血:一般僅用於ITP急救治療或切脾術前準備或難治性ITP。
⑴靜脈用丙種球蛋白:療效佳,但價格高。機理:①抑制血小板抗體產生;②封閉單核-巨噬細胞Fc受體;③保護血小板免被抗體覆蓋和致敏;④清除病毒感染灶。用法:每公斤體重0.4g,連用5天,或在血小板減少時周期性給予每公斤體重0.5g。
⑵血漿置換術:能去除血漿中大量血小板抗體,使病情近期緩解。用法:每次用新鮮血漿1000-3000ml,至少連用2次-3次。缺點是費用高,且反覆使用易產生同種免疫抗體。
⑶濃縮血小板:一般不宜使用,因ITP輸血小板大部分被破壞,療效差而成本高。僅用於救急止血或切脾術前。
原發性血小板減少性紫癜的治療方法中醫治療
(一)證候特徵
ITP的起病有急有緩,表現以紫斑、齒衄、舌衄、鼻衄、尿血、崩漏為多,亦可見咳血,便血,甚者可見動風閉竅、暴盲等危侯。屬實火者起病急,病程較短,紫斑色紫紅,或融合成片,分布肢體陽面較多,甚則遍布周身,兼有血熱妄行證候;屬虛火者起病或急或緩,病程較短或長,紫斑色絳紅,分布肢體陰面較多,兼有陰虛火旺證候;屬氣虛者起病較緩病程較長,反覆發作,紫斑色淡紅,兼有脾腎氣虛證候;屬血瘀者起病或急或緩,紫斑色紫暗,兼有瘀血內阻或氣滯血瘀證候。
診斷標準
1.多次化驗檢查血小板計數減少。
2.骨髓檢查巨核細胞數增多或正常,有成熟障礙。
3.脾臟不增大或僅輕度增大。
4.以下五點應具備任何一點
(1)潑尼松治療有效。
(2)切脾治療有效。
(3)PalgG增多。
(4)PAC增多,血小板壽命縮短,排除繼發性血小板減少症。
急性ITP血小板明顯減少,通常小於20×10^9/L。慢性ITP多次化驗血小板減少,多為(30~80)×10^9/L。
(二)治療要點
治療ITP應當止血以治標,辨證以治本。出血首當止血;血出之後,離經之血停留體內,即為瘀血,故止血消斑既是本病治標之法,又是基本治法。辨證治本方面,血熱妄行者,配以清熱涼血;陰虛火旺者,兼宜滋陰清熱;氣虛不攝者,結合益氣攝血;瘀血阻絡者,並當活血寧絡。證情兼夾者,據其具體辨證,靈活配用上述法則。
(三)分型治療
1、血熱妄行
主證起病較急,皮下出現瘀斑瘀點,色紫紅,或融合成片,甚則遍布全身,發熱夜甚,心煩或口渴,便秘,尿黃,常伴鼻衄、齒衄,尿血,便血,血色深紅質粘稠,舌紅絳,苔薄黃,脈弦數或細滑數。
治法清熱解毒,涼血消斑。
例方犀角地黃湯、清營湯、化斑湯。
常用藥水牛角,生地、丹皮、赤芍、丹參、玄參、麥冬、紫草、地榆炭、側柏炭、梔子炭、茜草根、銀花、連翹。
應急措施
紫地合劑50ml或紫地寧血散4克-8克,每日3次,口服。
江南卷柏片,每次4片,每日3次,口服。
清開靈注射液20ml-40ml加生理鹽水250ml-500ml中靜脈滴注。
複方丹參注射液10ml-20ml加生理鹽水250ml中靜脈滴注。
2、陰虛火旺
主證皮膚散在性瘀斑瘀點,色鮮紅,或青紫,時輕時重,夜間出血更多,或伴鼻衄、齒衄,或月經過多,崩漏,五心煩熱,潮熱盜汗,午後及夜間尤甚,或腰膝酸軟,口乾咽燥,舌紅苔少,脈細數。
治法滋陰清熱,寧絡止血。
例方茜根散合二至丸。
常用藥茜草根、側柏葉、仙鶴草、生地、阿膠、女貞子、旱蓮草、赤芍、紫草、丹參、丹皮、地骨皮、蒲黃炭、梔子炭。
應急措施
複方丹參注射液10ml-20ml加生理鹽水250ml中靜脈滴注。
生脈注射液20ml-30ml加生理鹽水250ml中靜脈滴注。
血康口服液10ml-20ml,每日3次-4次,口服。
3.氣虛不攝
主證紫斑色淡紅,或散在分布,反覆發作,遇勞加重,頭暈疲乏,心悸氣短,面色蒼白或萎黃,納呆便溏,口淡聲低,舌淡或有齒印,苔白,脈細弱。
治法健脾養血,益氣攝血。
例方歸脾湯。
常用藥黨參、黃芪、白朮、茯苓、雞血藤、血餘炭、花蕊石、棕櫚炭、三七、山藥、阿膠。
應急措施
黃芪注射液10ml-30ml加5%葡萄糖注射液中靜脈滴注。
麗參注射液10ml-20ml加生理鹽水中靜脈滴注。
參麥注射液20ml-30ml加生理鹽水中靜脈滴注。
4.瘀血阻絡
主證皮下紫斑,色暗青紫,或皮下或肌層下血腫,或脅下症塊,大便色黑,或面色黎黑,眼眶暗黑,唇甲色暗,月經瘀黑成塊或棕黑如咖啡,舌質紫暗或瘀斑瘀點,或舌下脈絡粗張瘀黑,脈弦澀或細澀。
治法活血化瘀,寧絡止血。
例方桃紅四物湯。
常用藥桃仁、紅花、當歸、川芎、赤芍、生地、三七、制大黃、炒蒲黃、紫珠草、茜根、仙鶴草。
應急措施
血康口服液10ml-20ml,每日3次,口服。
雲南白藥0.5g-1g,每日3次,口服。
紫地合劑50ml或紫地寧血散4-8g,每日3次,口服。
複方丹參注射液16ml-20ml,加生理鹽水中靜脈滴注。
5.濕熱蘊蒸
主證紫斑,或兼鼻衄,齒衄,甚或尿血、便血,血色深紅或鮮紅,或身熱不揚,胸悶噁心,納呆溲黃,頭身困重,口粘,舌質紅,苔黃膩,脈濡數。
治法清熱去濕,涼血止血
例方二妙散合槐角丸。
常用藥蒼朮、黃柏、槐花、地榆、黃芩、防風、枳殼、竹茹、蘇葉、黃連、茜根葉、地膚子、白蘚皮、仙鶴草、土茯苓。