疾病名稱
自發性蛛網膜下腔出血流行病學
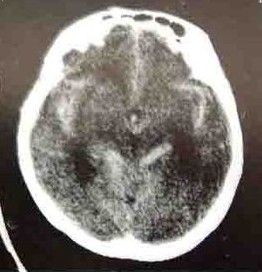
 自發性蛛網膜下腔出血病理圖
自發性蛛網膜下腔出血病理圖自發性蛛網膜下腔出血女性多見女∶男為1.3∶1~1.6∶1發病率隨年齡增長而增加,並在60歲左右達到高峰。最多見於60~69歲,但年齡進一步增大,發病率反而下降。
疾病分類
神經外科症狀體徵
1.出血症狀發病前多數病人有情緒激動、用力、排便、咳嗽等誘因。發病突然,劇烈頭痛、噁心嘔吐、面色蒼白、全身冷汗。半數病人可出現精神症狀,如煩躁不安、意識模糊、定向力障礙等。以一過性意識障礙多見,嚴重者呈昏迷狀態,甚至出現腦疝而死亡。20%出血後有抽搐發作。有的還可出現眩暈、項背痛或下肢疼痛。腦膜刺激征明顯,常在蛛網膜下腔出血後1-2天內出現。多數病人出血後經對症治療,病情逐漸穩定,意識情況和生命體徵好轉,腦膜刺激症狀減輕。顱內動脈瘤在首次破裂出血後,如未及時適當治療,部分病人可能會再次或三次出現再出血者約占本病的1/3。2.腦神經損害以一側動眼神經麻痹常見,占6%-20%,提示存在同側頸內動脈-後交通動脈動脈瘤或大腦後動脈動脈瘤。
3.偏癱在出血前後出現偏癱和輕偏癱者約占20%。由於病變或出血累及運動區皮質和其傳導束所致。
4.視力視野障礙蛛網膜下腔出血可沿視神經鞘延伸,眼底檢查可見玻璃體膜下片塊狀出血,發病後1小時內即可出現,這是診斷蛛網膜下腔出血的有力證據。出血量過大時,血液可浸入玻璃體內,引起視力障礙。10%~20%可見視乳頭水腫。當視交叉、視束或視放射受累時產生雙顳偏盲或同向偏盲。
5.約1%的顱內動靜脈畸形和顱內動脈瘤可出現顱內雜音。部分蛛網膜下腔出血發病後數日可有低熱。
病因
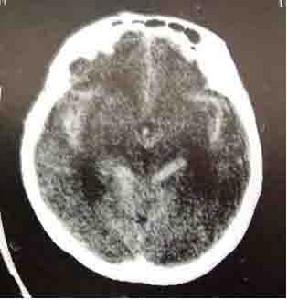 自發性蛛網膜下腔出血CT圖
自發性蛛網膜下腔出血CT圖動脈瘤為最常見的出血原因大宗文獻統計表明動脈瘤出血占蛛網膜下腔出血病人的52%。此外,尚有一部分查不清死因者,其所占的比例受診斷條件影響,過去曾高達46.3%。隨著檢查手段的進步,對蛛網膜下腔出血的病因檢出率增加,不明原因的比例下降為9%~20%。血液病、顱內感染、藥物中毒等造成蛛網膜下腔出血者也偶見。
危險因素:蛛網膜下腔出血(SAH)發病相關危險因子如表1所示。其中吸菸是自發性蛛網膜下腔出血的重要相關因素,約半
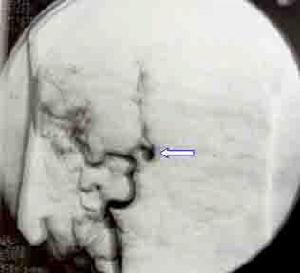 自發性蛛網膜下腔出血CT圖
自發性蛛網膜下腔出血CT圖數蛛網膜下腔出血病例與吸菸有關,並呈量效依賴關係。經常吸菸者發生蛛網膜下腔出血的危險係數是不吸菸者的11.1倍男性吸菸者發病可能性更大。吸菸後的3h內是最易發生蛛網膜下腔出血的時段。酗酒也是蛛網膜下腔出血的好發因素,也呈量效依賴關係,再出血和血管痙攣的發生率明顯增高,並影響蛛網膜下腔出血的預後擬交感類物使用者易患蛛網膜下腔出血如毒品古柯鹼可使蛛網膜下腔出血的罹患高峰年齡提前至30歲左右。
臨床表現
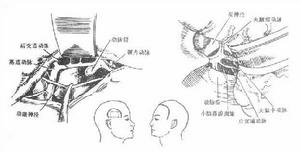 自發性蛛網膜下腔出血發病機制
自發性蛛網膜下腔出血發病機制1.誘發因素 約有1/3的動脈瘤破裂發生於劇烈運動中如:舉重、情緒激動、咳嗽、屏便、房事等。如前所述,吸菸、飲酒也是蛛網膜下腔出血的危險因素。
2.先兆 單側眼眶或球後痛伴動眼神經麻痹是常見的先兆,頭痛頻率、持續時間或強度改變往往也是動脈瘤破裂先兆,見於20%病人,有時伴噁心、嘔吐和頭暈症狀但腦膜刺激症和畏光症少見通常由少量蛛網膜下腔滲血引起,也可因血液破入動脈瘤夾層瘤壁急性擴張或缺血。發生於真正蛛網膜下腔出血前2h~8周內。
3.典型表現 多驟發或急起,主要有下列症狀和體徵:
(1)頭痛:見於80%~95%病人,突發,呈劈裂般劇痛,遍及全頭或前額、枕部,再延及頸、肩腰背和下肢等Willis環前部動脈瘤破裂引起的頭痛可局限在同側額部和眼眶。屈頸、活動頭部和Valsalva試驗以及聲響和光線等均可加重疼痛,安靜臥床可減輕疼痛頭痛發作前常有誘因:劇烈運動、屏氣動作或性生活,約占發病人數的20%。
(2)噁心嘔吐、面色蒼白出冷汗。約3/4的病人在發病後出現頭痛、噁心和嘔吐。
(3)意識障礙:見於半數以上病人,可有短暫意識模糊至昏迷。17%的病人在就診時已處於昏迷狀態。少數患者可無意識改變,但有畏光、淡漠、怕響聲和振動等表現。
(4)精神症狀:表現為譫妄、木僵、定向障礙、虛構和痴呆等。
(5)癲癇:見於20%的病人。
(6)體徵:
①腦膜刺激症約1/4的病人可有頸痛和頸項強直在發病數小時至6天出現,但以1~2天最多見。Kernig征較頸項強直多見。②單側或雙側錐體束症。③眼底出血:表現為玻璃體膜下片狀出血,多見於前交通動脈瘤破裂,因ICP增高和血塊壓迫視神經鞘,引起視網膜中央靜脈出血此征有特殊意義,因為在腦脊液恢復正常後它仍存在,是診斷蛛網膜下腔出血重要依據之一視盤水腫少見,一旦出現則提示顱內占位病變由於眼內出血,病人視力常下降。④局灶體徵,通常缺少,可有一側動眼神經麻痹,單癱或偏癱、失語感覺障礙、視野缺損等。它們或提示原發病和部位或由於血腫、腦血管痙攣所致。
病理生理
蛛網膜下腔出血(SAH)是指各種原因引起的腦血管突然破裂,血液流至蛛網膜下腔所致。檢查
 自發性蛛網膜下腔出血CT圖
自發性蛛網膜下腔出血CT圖1.連續放液,各試管內紅細胞計數逐漸減少。
2.如紅細胞>25×1010/L將出現凝血。
3.無腦脊液黃變。
4.RBC/WBC比值正常,並且符合每增加1000個紅細胞,蛋白含量增加1.5mg/100ml。
腦脊液黃變是由於腦脊液中蛋白含量高或有紅細胞降解產物,通常在蛛網膜下腔出血後12h開始出現。分光光度計檢測可避免遺漏。一般在出血後12h~2周腦脊液黃變檢出率100%3周后70%,4周后40%。腰穿屬有創檢查,可誘發再出血或加重症狀操作前應衡量利弊,並徵得家屬同意。
治療
1.病因治療 蛛網膜下腔出血的根本治療。動脈瘤的直接夾閉不僅能防止再出血,也為以後的血管痙攣治療創造條件。
2.內科治療
(1)一般處理:包括絕對臥床14天,頭抬高30°,保持呼吸道通暢,限制額外刺激。避免各種形式的用力,用輕緩瀉劑保持大便通暢。低渣飲食有助於減少大便的次數和大便量。
(2)監測:血壓、血氧飽和度、中心靜脈壓、血生化和血常規、心電圖、顱內壓及每天的出入水量等。
(3)補液:維持腦正常灌注壓對血管痙攣危險性相對較低者,可維持正常血容量;對血管痙攣高危病人應採用擴容治療,並使血壓不低於180mmHg。
(4)鎮痛:適當給予鎮痛劑。大多數患者的頭痛可用古柯鹼控制。焦慮和不安可給適量的巴比妥酸鹽、水合氯醛或副醛(三聚乙醛),保持患者安靜。
(5)止血:對止血劑在蛛網膜下腔出血治療的作用仍有爭論。一般認為,抗纖溶藥物能減少50%以上再出血。但抗纖溶可促使腦血栓形成,延緩蛛網膜下腔中血塊的吸收,易誘發缺血性神經系統併發症和腦積水等抵消其治療作用因此,對早期手術夾閉動脈瘤者,術後可不必套用止血劑對延期手術或不能手術者,套用止血劑,以防止再出血。但在有妊娠、深靜脈血栓形成、肺動脈栓塞等時為禁忌證。
預後
 自發性蛛網膜下腔出血CT圖
自發性蛛網膜下腔出血CT圖血管痙攣也是蛛網膜下腔出血病人致死致殘的主要原因,約有13.5%的動脈瘤破裂引起的蛛網膜下腔出血病人因血管痙攣而死亡或殘廢。在致殘病人中約39%因血管痙攣而引起。
隨著對蛛網膜下腔出血病理生理研究的深入和治療方法的改進,蛛網膜下腔出血的預後已有了很大改善。Cesarini對一地區20多年內動脈瘤破裂引起的蛛網膜下腔出血預後進行分析,發現近10年來Hunt和Hess分級Ⅰ級和Ⅱ級病人的發病後6個月病死率明顯低於前10年(16%與34%)臨床症狀和生存質量也優於以前,但Hunt和Hess分級Ⅲ級至Ⅴ級病人的病死率無明顯改善。