局部解剖
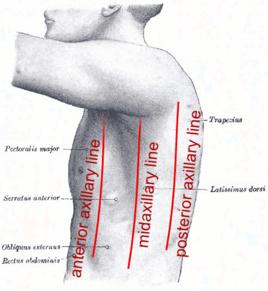
胸部體表標誌線:前中線、鎖骨中線、腋前線、腋中線、腋後線、肩胛線,後正中線。
腋後線(posterior axillary line)(左、右)是指通過腋窩後皺襞,沿後側胸壁向下的垂直線。
腋前線(左、右):通過腋窩前皺襞,沿前側胸壁向下的垂直線。
意義:為了標記胸廓內各個臟器的輪廓和位置、體格檢查時異常體徵的部位和範圍,常需藉助胸廓上的一些自然標誌和人工劃定的垂直線來表述和記載。
臨床解剖
穿刺點的選擇
根據手術切口部位和手術範圍,取支配手術區範圍中央的脊神經相應棘突間隙為穿刺點。各部位穿刺點的選擇,為了確定各棘突間隙位置,可參考下列體表解剖標誌:①頸部最明顯突起的棘突為第7頸椎棘突。 ②兩側肩胛岡連線為第3胸椎棘突。③兩側肩胛下角連線高於第7胸椎棘突。
體位
臨床上常用側臥位,具體要求與蛛網膜下隙阻滯相同。
穿刺方法
硬脊膜外腔穿刺可分為直入法和側入法兩種。
①直入法
在選定的棘突間隙作一皮丘,再作深層次浸潤。臨床上套用16G或15G硬膜外穿刺針,該針尖呈勺狀,較粗鈍,穿過皮膚有困難,可先用15~16G銳針刺破皮膚,再將硬膜外穿刺針沿針眼刺入,緩慢進針,針的刺入到達棘上韌帶時,針應刺入其韌帶中心位置,並固定穿刺針,是直入穿刺成功的重要因素。針 的刺入位置及到達硬膜外腔位置必須在脊柱的正中矢狀線上。穿刺針在經過皮膚→皮下組織→棘上韌帶 →棘間韌帶→黃韌帶→到達硬脊膜外腔。針尖到達硬脊膜外腔被確定後,即可通過穿刺針置入硬膜外導管並固定好。
②側入法也稱旁正中法
對直入法穿刺有困難,胸椎中下段棘突呈疊瓦狀,間隙狹窄,老年人棘上韌帶鈣化等情況可套用側入法。棘突間隙中點旁開1.5 cm處進針,避開棘上韌帶和棘間韌帶,直接經黃韌帶進入硬脊膜外腔,局部浸 潤麻醉後,用15G銳針刺破皮膚,硬膜外穿刺針眼進入,穿刺針應垂直刺入並推進穿刺針直抵椎板,然後退針約1cm,再將針幹略調向頭側,針尖指向正中線,沿椎板上緣經棘突間孔突破黃韌帶進入硬膜外腔。
硬膜外腔的確定
當穿刺針刺破黃韌帶時,阻力突然消失,負壓同時出現,回抽無腦脊液流出,即能判斷穿刺已進入硬膜外腔。具體判斷方法如下。
1.阻力驟減
2.穿刺針抵達黃韌帶時,術者可感到阻力增大,並有韌性感。這時將針芯取下,接上盛有生理鹽水和 1mL左右空氣的注射器;推動注射器芯,有回彈感覺,同時氣泡縮小,液體不能注入。表明針尖已抵達黃 韌帶,此時可繼續慢進針並推動注射器芯作試探,一旦突破黃韌帶,即有阻力頓時消失的“落空感”,此時注 射器內空氣即被吸入,同時注氣或生理鹽水沒有任何阻力,表示針尖已進入硬脊膜外腔。值得注意的是針 尖位於椎旁疏鬆組織中,阻力也不大,易誤認為在硬膜腔。鑑別方法:注入空氣時,手感到穿刺部位皮下組織腫脹,置入導管,如遇阻力就說明針尖不在硬膜外腔。
3.負壓現象
臨床上常用負壓現象來判斷硬膜外間隙。當穿刺針抵達黃韌帶時,拔除針芯,在針蒂上懸掛一滴局麻 藥或生理鹽水。當針尖破黃韌帶而進入硬膜外腔對,可見懸滴液被吸入,此即為懸滴法負壓試驗。此法試 驗缺點是妨礙順利進針。
4.其他
進一步證明針尖進入硬膜外腔的方法有:①抽吸試驗,接上注射器反覆輕輕抽吸,無腦脊液流出(吸出),證明針尖確已在硬膜外腔。②氣泡外溢試驗,接上裝2 mL生理鹽水和2 mL空氣的注射器,快速注 入後取下注射器,見針蒂處有氣泡外溢則可證實。③置管試驗,置入導管順利,提示針尖確在硬膜外腔。