手術名稱
胸骨後巨大甲狀腺腫瘤切除術
別名
胸骨後甲狀腺腫切除術;胸骨後甲狀腺腺瘤切除術
分類
普通外科/頸部手術/甲狀腺手術
ICD編碼
06.5001
甲狀腺相關解剖
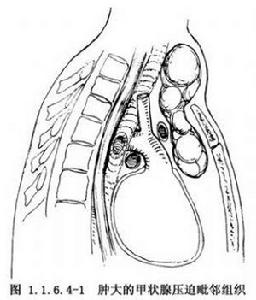 胸骨後巨大甲狀腺腫瘤切除術
胸骨後巨大甲狀腺腫瘤切除術甲狀腺由左右兩個側葉及連線兩葉間的峽部組成。正常甲狀腺的位置多從第5頸椎至第1胸椎水平間。
在青少年期甲狀腺自峽部有向上伸出的錐狀葉,以後隨年齡而逐漸退化。
甲狀腺的腺體表面有結締組織被膜,稱為甲狀腺外膜或包膜,與腺體緊密相連,並發出纖維伸入腺體內將腺體分隔為小葉。在包膜之外有由頸部固有筋膜稱假包膜。在此兩層膜組織之間的蜂窩組織為解剖面易於分離,而在甲狀腺真包膜內有靜脈叢。
甲狀腺的毗鄰組織較多。覆蓋在甲狀腺淺面的有胸骨舌骨肌、胸骨甲狀肌和肩胛舌骨肌。甲狀腺的內側面與後方有氣管、食管、喉返神經、喉上神經外支,甲狀旁腺相鄰。甲狀腺的後外側為頸血管鞘。
甲狀腺的血液供應很豐富。每側有兩條動脈和3條靜脈。甲狀腺上動脈起自頸外動脈。甲狀腺上動脈下行至甲狀腺上極即分為前後兩支,前支和對側動脈吻合,後支和甲狀腺下動脈的分支相交通。該動脈在行程中與喉外神經平行並位於它的淺面。腺體上端位置太高時亦可鄰近喉內神經。
甲狀腺下動脈起自甲狀頸乾,在頸動脈和喉靜脈後方向上進入椎前筋膜後即有分支,喉返神經可在動脈的分支之間通過。甲狀腺下動脈的分支供應甲狀腺的下極。
甲狀腺最下動脈起自主動脈弓或頭臂乾,沿氣管前上行,進入甲狀腺峽部。此外供應食管和氣管的小動脈均有分支至甲狀腺。
甲狀腺實質內的靜脈叢匯流成的上、中、下3支靜脈乾。①甲狀腺上靜脈自腺體上端發出,經過甲狀腺上方和側面越過肩胛舌骨肌和頸總動脈,注入頸內靜脈或甲狀腺上靜脈與甲狀腺上動脈有伴行的部分。②甲狀腺中靜脈位於腺體側面的中、下1/3交界處,跨過頸總動脈的前面注入頸內靜脈,無伴行的動脈。在甲狀腺手術中分離腺體側面時應注意避免撕裂此靜脈。靜脈損傷後,不但出血難於制止,而且有空氣進入頸內靜脈的危險。③甲狀腺下靜脈起於甲狀腺下緣,由峽部發出,經氣管前面匯入頭臂靜脈。在兩側的甲狀腺下靜脈之間,有豐富的吻合支在氣管前面則形成靜脈叢。
甲狀腺上動脈的後支有小動脈供應上極的甲狀旁腺。下極的甲狀旁腺的位置可在其假包膜之間,甲狀腺實質內或在筋膜外,其血液供應多來自甲狀腺下動脈的最下方的分支。
甲狀腺的淋巴回流徑路是經峽部上緣的淋巴管,匯入環甲膜前的喉前淋巴結。經腺體側葉上極的淋巴管沿甲狀腺上動、靜脈匯入頸總動脈分叉處的頸深淋巴結。甲狀腺的淋巴管向下匯入氣管前淋巴結和沿喉返神經的小淋巴結群。
近鄰甲狀腺的神經主要是喉返神經。它經由右側迷走神經在鎖骨下動脈前發出右側喉返神經,繞過動脈沿氣管食管溝上行,在甲狀腺右葉後方於近甲狀軟骨下角的後方進入咽喉部。
右側迷走神經在跨過主動脈處發出右側喉返神經,在主動脈下方繞行向上,在環甲狀節附近處進入咽喉部。兩側的喉返神經在近甲狀腺下極處與甲狀腺下動脈交叉。
右側喉返神經走行的位置約有1/3在甲狀腺下動脈的前面。左側喉返神經則多在甲狀腺下動脈的後方。
適應症
胸骨後巨大甲狀腺腫瘤切除術適用於明顯增大的甲狀腺,其下極有部分伸達胸骨後間隙,因巨大甲狀腺腫有壓迫頸內靜脈、無名靜脈、鎖骨下靜脈,並且因氣管受壓,病人有呼吸困難。
應區別常見的胸骨後與胸骨後異位甲狀腺。前者是甲狀腺從頸部一般位置向下突出。異位甲狀腺組織,有時也可低達橫膈,成為真正胸腔內甲狀腺。
術前準備
除按甲狀腺手術常規準備外,應攝頸、胸部正側位X線片,明確甲狀腺下極的位置以及氣管、心、肺情況。
麻醉和體位
如果胸骨後腺體部分甚大,或術前已有呼吸困難,則應採取氣管內麻醉。
病人取平臥位,肩下墊布枕,頭部適度後仰以不引起呼吸不暢為宜。
手術步驟
1.經頸部切除胸骨後甲狀腺腫可做領式切口,但位置可略低,切口要比較寬大。有時為清楚地顯露巨大的甲狀腺瘤,將兩側胸鎖乳突肌前緣部分切開,便於操作。
2.按甲狀腺切除術的步驟,切開皮膚、皮下組織、頸闊肌層,分離皮瓣,游離頸前肌群與胸鎖乳突肌間的界面,切開頸中線向兩側分離舌下肌群,橫斷該肌後即可顯露甲狀腺。切斷胸鎖乳突肌有利於擴大手術野。
3.顯露甲狀腺後,必須決定是否要劈開胸骨。在少數情況下,因甲狀腺下極位置低達第3、4肋軟骨平面,並與周圍組織有粘連,不宜游離,需在領式切口中點將皮膚由中線切開,直達第2、3肋軟骨水平。顯露整個胸骨柄及其與胸骨體間的關節。以手指或鈍性器械進入前縱隔分離胸骨柄後方。
4.用骨鑿及胸骨剪將胸骨柄沿中線垂直劈開。
5.然後向兩側做短臂橫向切口進入胸骨後間隙,將骨瓣掀開,骨斷面出血可用骨蠟封閉止血。
6.用自動牽開器將胸骨的兩瓣撐開。
7.將胸廓的上口擴開,顯露前縱隔。分離胸廓內動脈、靜脈並鉗夾後切斷、結紮。
因腺體囊腫內大量液體積聚形成較大囊腫時,可穿刺吸出,縮小其體積後以便由頸部取出。用手指插入胸骨後間隙,繞甲狀腺將其分離提出頸部。
遇甲狀腺下極難於一次順利提出,可推開外層被膜,套用粗線縫置在大塊腺體上,將腺體向上、向外側提起,逐漸地將胸骨後部分腺體提離出來,再一步一步地用第2、第3根粗線縫住低位的腺體組織緩緩地提起。未能從胸骨後提離出的腺體部分,用手指細心地伸入胸骨後外層和內層被膜的分離平面,在下極處做鈍性分離。即可將下極完全抬出來。分離胸骨後腺體時操作不可粗暴,否則可損傷喉返神經或撕裂頸根部的靜脈乾,引起空氣栓塞。所有下行的靜脈均應逐一結紮、切斷。
牽引胸骨後部的甲狀腺時,如病人有呼吸困難,應暫緩強行牽拉組織,再做數次由淺入深地分離以減少機械性刺激所致的氣管受擠壓的不適,緩慢地將腺體完全提至頸部切口、找出甲狀腺下靜脈予以結紮。再按甲狀腺次全切除術施行甲狀腺切除術。先分離上極,並將甲狀腺上動脈和其伴行的靜脈結紮、切斷,再分離腺體的外側面,並結紮、切斷甲狀腺中靜脈乾,然後提離胸骨後的腺體部分,最後處理甲狀腺下動脈。將甲狀腺峽部自氣管前分離後將其切除。腫瘤體積過大不易由胸骨後提出頸部時,如用手指在胸骨後將腫瘤擠碎再劈開胸骨,有出血不止和損傷重要血管、神經的危險。
8.甲狀腺腫瘤完全顯露後,切除有腫瘤的一葉甲狀腺,顯示由右向左行的無名靜脈。
9.檢查創口內無活動性出血後,先縫合切斷的頸部肌肉,然後在胸骨上鑽孔,用金屬線將胸骨對合。
10.經頸部切口放置空心引流或細負壓引流管至胸骨後及頸部殘腔內,再縫合切口各層。
術後處理
胸骨後巨大甲狀腺腫瘤切除術術後做如下處理:
1.全麻病人清醒後即可改為半臥位。
2.術後24h內嚴密觀察有無創口出血和呼吸困難等症狀。床邊常規放置氣管切開包,吸引器、給氧裝置。
術後創口內出血,敷料或引流管中的血量較多,呈鮮紅色,疑為創口內小動脈出血,應及時去除敷料並拆除部分皮膚縫線,在無菌條件下排出積血並結紮明顯的出血點。
3.因氣管軟化坍陷或喉返神經損傷導致聲帶麻痹發生窒息者應行緊急氣管切開術。術前套用普萘洛爾準備,易產生氣管痙攣。
4.甲狀腺功能亢進者,術後應繼續服用複方碘溶液,每日3次,每次10滴,可服5~7d,以防發生甲狀腺危象。在術後12~36h內病人出現高熱,心動過速,大汗,譫妄甚至昏迷等甲狀腺危象時,可套用鎮靜劑(如哌替啶、巴比妥及冬眠藥物),及時給氧並採取降溫措施(如冰帽、冰袋、乙醇擦身)以及增加複方碘溶液口服量,每日4~6次,每次15滴,或加入葡萄糖液500ml,靜脈滴注。套用激素,氫化可的松200~400mg或地塞米松10~20mg加入葡萄糖溶液中靜脈滴注,1或2次/d。亦可套用利血平、普萘洛爾等抗交感神經藥物。
5.手術後有甲狀旁腺功能減退手足搐搦症,可口服葡萄糖酸酸酸鈣、維生素D、雙氫速變固醇或靜脈給予氯化鈣,劑量以血清鈣水平趨於正常為準。
6.術後24~48h拔除引流條。術後4~5d拆除縫線。
併發症
1.術後再出血
術後因血管結紮線滑脫或甲狀腺血運豐富,組織脆弱,術後劇烈咳嗽、咽下動作誘發腺體切斷面滲血,或結紮線與血凝塊脫落可致術後出血。一般在術後24~48h內發生,主要表現為局部迅速腫大,緊張,呼吸困難,甚至發生窒息。
甲狀腺切除術後如在頸深筋膜深面空間留有很小的殘腔,少量(<100ml)出血,即可壓迫氣管造成嚴重呼吸困難,甚至窒息死亡。因此在搶救時首先應解除氣管壓迫,恢復呼吸道通暢,其次是止血措施。
甲狀腺切除術後出血,起初為單純出血,尚無明顯的氣管受壓或呼吸困難表現,此時應根據引流的變化採取急救措施。一般甲狀腺大部切除術後引流的血液來自毛細血管滲血,術後2h的引流血量不應超過20~30ml,以後每經過2h引流血量依次減半,術後12~24h僅有少量血清滲出時,即可拔除引流條,若術後4~6h,引流血量多於100ml或術後短期內,突然急劇增多,並有頸部腫脹,則應立即在床邊拆除各層縫線,查明出血原因,並酌情敞開包腺,清創止血,更換引流條,重新縫合切口,繼續嚴密觀察。
出血量大,頸部腫脹加重,氣管逐漸受壓,出現典型的“三凹征”,因窒息而危及生命時的急救處理,為解除壓迫,給氧,以緩解缺氧狀態,呼吸穩定後清創止血。必要時行氣管插管或氣管切開術。
2.氣管內痰液阻塞
喉頭水腫,氣管軟化或萎陷,喉、氣管痙攣,病情危重者,吸痰效果不佳時,應施行緊急床邊氣管切開術。因甲狀腺已大部切除,氣管即在視野中,手術操作不困難。切開1~2個氣管軟骨環,用止血鉗撐開切口,痰液自然噴出,可很快解除呼吸困難。
徹底清除呼吸道分泌物,氣管套管要定時滴入抗生素或霧化吸入,以防感染,若合併腦缺氧,應按常規治療,留置的氣管切開導管在病情穩定後1~2周拔除。
3.甲狀腺危象
在甲狀腺功能亢進症病人,大多於術後12~36h內發生甲狀腺危象。臨床症狀為高熱、脈搏快速而弱、不安、譫妄以至昏迷,常伴有嘔吐、水瀉。如不積極治療,可導致迅速死亡。
首先給予鎮靜劑。靜脈連續滴注大量10%葡萄糖液,氧氣吸入。以減輕組織的缺氧情況。可用冰帽、冰袋、乙醇擦浴退熱。口服大量複方碘溶液,首次量60滴,以後每4~6小時30~40滴。緊急時,可將碘溶液(靜脈滴注用)2ml,加入10%葡萄糖溶液500ml中靜脈滴注,在沒有靜脈滴注用的碘溶液時,亦可用碘化鈉1g做靜脈滴注。給予大劑量腎上腺皮質激素(氫化可的松或地塞米松),療效良好,肌注利血平每日2~4mg(分次)亦有療效。
4.術後手足搐搦
多因甲狀腺大部切除術時甲狀旁腺誤被切除或受挫傷,或甲狀旁腺的血液供給受累所致術後手足搐搦。嚴重持久的手足搐搦症的發生率在1%以下。
臨床症狀多在術後2~3d出現。輕者有面部或手足的強直感或麻木感,常伴有心前區重壓感。重者發生面肌及手足搐搦。嚴重病例還伴有喉和膈肌痙攣,甚至窒息致死。在搐搦間歇期間,周圍神經和肌肉的刺激感應性增高,血中鈣含量多降低至1.996mmol/L以下,在嚴重病例至1.497mmol/L,血中磷含量則升高至1.937mmol/L或更多。同時,尿中鈣和磷的排出量都減少。
搐搦發作時,可靜脈注射10%葡萄糖酸酸酸鈣溶液。甲狀旁腺組織移植和甲狀旁腺素無明確的療效。雙氫速變固醇對手足搐搦有治療作用。
輕度的甲狀旁腺損傷,手術後發生輕微的手足搐搦易於恢復,殘留的正常甲狀旁腺可逐漸肥大,起代償作用。
手術中為防止甲狀旁腺被切除,應注意:①切除甲狀腺腺體時,應保留腺體背面部分的完整性;②結紮甲狀腺下動脈的主幹,使其供給甲狀旁腺的血液的分支與喉部、氣管、咽部、食管的動脈分支保持良好的側支循環;③切除的甲狀腺體應隨即做詳細檢查,如發現有甲狀旁腺在內,應即將腺體取出移植至肌層中。
5.切口感染
手術後3~4d,病人體溫升高,切口周圍紅腫、壓痛,是切口感染的徵象。廣泛、深在的感染蔓延至咽喉可引起呼吸困難,甚至延伸到縱隔。按感染的範圍和深淺,早期拆開切口的各層,並置入橡皮片做引流,同時套用大量抗生素,控制感染。
切口處有竇道形成,大多由於深處存留的線結,合併有輕度感染所致,或殘留腺體的部分組織發生壞死。如竇道較深,需切開以徹底清除線結和不健康的肉芽組織。
嚴格地執行無菌操作,儘量套用較細的不吸收線,是防止切口感染和竇道形成的有效措施。