手術介紹
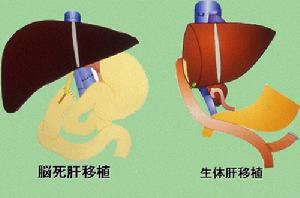 肝移植
肝移植臨床肝移植按供體肝來源不同分為同種異體肝移植和異種肝移植,同種異體肝移植是指肝的供體和受體均為人,異種肝移植是指供體是動物,而受體是人。
按供肝植入位置、供肝的體積、供肝來源和供肝植入方式,同種異體肝移植的術式可分為異位肝移植、原位肝移植。
延伸原位肝移植又可分為標準式肝移植、減體積性質肝移植、活體部分肝移植、劈離式肝移植、原位輔助性肝移植。
按供肝的來源的個體性質分為屍體肝移植、腦死亡供體肝移植和活體肝移植。
做肝移植手術的最佳時機
對於良性終末期肝病,選擇適當的手術時機是手術成功與否的關鍵問題。最好的手術時機是病人肝功能剛進入失代償期,此時疾病無康復機會,而病人又能耐受手術。一般認為良性終末期肝病,當出現下列情況之一時,即應考慮實施肝移植:1.出現一種或多種併發症:食道胃底曲張靜脈破裂出血、頑固性腹水、肝腎綜合症、肝性腦病、自發性腹膜炎、嚴重凝血功能障礙等;2.嚴重影響生活質量,如難以控制的瘙癢、嚴重嗜睡、嚴重慢性疲勞和進行性營養不良等;3.對於乙型病毒性肝炎所致爆發性肝功能衰竭,由於病死率高,應行緊急肝移植。
肝癌患者實施肝移植的爭論
對肝臟惡性腫瘤實施肝移植仍有較大爭論,主要是由於往往選擇了肝癌晚期無法切除的巨大腫瘤和多發性腫瘤患者,術後免疫移植劑的大量套用,導致腫瘤的復發或遠處轉移。國內外大量報導小肝癌合併肝硬化肝移植術後遠期存活率與良性疾病相近,因此國內外很多移植中心把肝移植作為小肝癌合併肝硬化的首選治療方式。對於無肝外轉移的進展期肝癌,失去手術切除或其他治療的可能性,雖然術後復發率較高,一般認為只要經濟條件許可,有適當供體,為延長生命,提高生活質量,也可以考慮肝移植術。
多次肝移植手術的原因
肝移植手術作為目前創傷最大的外科治療手段,80%的患者術後都會出現一種或以上的併發症,如果遭遇某些嚴重併發症,患者就將不得不接受二期肝移植,比如移植肝臟膽道血管的併發症、各種排斥反應等,國外大的移植中心約有10%的患者要接受二期肝移植。肝癌復發是肝癌病人術後接受二期肝移植的主要原因。
手術禁忌症
絕對禁忌證
一般來說,有以下情況的患者不宜做肝移植:肝外存在難以根治的惡性腫瘤;存在難於控制的感染;難以戒除的酗酒或吸毒者;患有嚴重心、肺、腦、腎等重要臟器器質性病變;有難以控制的心理變態或精神疾病。
相對禁忌證
此外,有以下情況的患者目前一般來說做肝移植還要慎重考慮:年齡65 歲以上者;門靜脈或腸系膜上靜脈血栓者;來自於膽道系統的敗血症;以往有精神病史或藥物濫用史。
術前準備
所以,當患者首次前往移植中心求診還未被列入肝移植受者名單之前,必須接受全面的醫學評估。對肝移植候選受者的評估涉及到患者的社會心理、經濟狀況、全身情況、其他疾病對肝移植受體的影響、患者肝臟病變程度及對機體的影響等諸多方面。肝移植候選受者除了要有肝移植的指征,同時也要具備良好的社會心理素質和經濟保障,此外,還需要對那些可能在圍手術期以及肝移植後影響患者預後的一些疾病和併發症進行重點評估,如食道胃底靜脈曲張、肝細胞肝癌、門靜脈血栓、心肺腎疾病等等。
術前檢查
肝移植術前全身性系統檢查主要是對心、肺、腎等重要臟器功能的評估,心理精神狀態的評估,營養狀況評估以及感染性疾病評估。具體來說可以分為常規檢查、特殊檢查和個體化檢查這三類。常規檢查主要有血液、尿液、糞便、痰液檢查,以及胸部X線平片、心電圖、腹部B超檢查。特殊檢查主要有肝臟彩色超聲和腹部磁共振或CT血管成像(了解門靜脈、肝動脈、肝靜脈和下腔靜脈的解剖和血流情況),以及膽道系統的磁共振成像(了解肝內外膽道的解剖結構)。個體化檢查主要是根據初步檢查的結果決定是否進行更深入的檢查,如B肝患者加作HBV-DNA和病毒耐藥變異株的檢查;原有心肺疾患者選擇性加作肺功能測定、超聲心動圖、冠脈造影、24小時動態心電圖等。肝癌患者肝移植需要的檢查:此外對於肝癌患者,肝移植是最佳的治療手段,因為肝移植能最大限度的切除腫瘤及硬化的肝臟,從根本上消除肝癌產生的土壤;同時可避免出現肝切除術後肝功能衰竭等嚴重的併發症。但其面臨的最大問題仍是移植術後的腫瘤復發。一般認為移植後腫瘤復發的原因是手術時肝外已存在常規方法檢查不出的轉移灶或手術操作造成的腫瘤細胞進入血循環。因此,肝腫瘤患者在肝移植前必須進行系統全面的檢查,排除肝外轉移灶的存在以及多原發腫瘤的可能。首先是全面的體格檢查和包括 AFP、CA19-9等的血清腫瘤標誌物檢查;其次是全面的影像學檢查,如胸部平片及CT 掃描排除肺轉移及肺部原發腫瘤,頭顱CT或MRI掃描排除腦轉移及腦原發腫瘤,同位素骨掃描排除腫瘤骨轉移,腹部CT、MRI掃描觀察有無腹腔淋巴結轉移及血管受侵犯;最後根據病史及檢查結果選擇進一步檢查。此外,PET-CT可以一次性完成全身掃描,使患者在一次檢查過程中對全身各個組織器官進行詳細的篩查,有助於發現除了原發腫瘤之外全身其他部位的轉移,較 CT 及MRI 有更高的敏感性和準確性,也克服了全身核素骨掃描圖像對除了骨組織以外的其他組織無法提供病變信息的不足,在肝移植術前評估中起著越來越重要的作用,部分患者因此改變了診斷分期及相應的治療計畫。
手術時間
肝移植其手術時間遠遠超過常規外科手術。隨著外科技術的突飛猛進,在許多肝移植中心,一台經典的原位肝移植手術現在一般只需4~6個小時就能順利完成。當然,手術時間的長短取決於很多因素,包括病人是否有過上腹部手術史、醫師的熟練程度、手術的方式、是否進行體外靜脈-靜脈轉流等,手術的複雜程度越高,時間也相對越長。手術時間越短,對患者的術後恢復也越有利。術後的住院時間往往因人而異。大多數病人在術後的3周到一個月左右的時間內身體狀況就能得到恢復,可以順利出院。但也有少部分病人由於術後早期的併發症或需要調整免疫抑制藥物,會適當延長住院時間,一旦情況穩定,就能安排出院了。
術後複查
肝移植術後圍手術期中,完善的檢查必不可少,能使醫生對患者術後各階段恢復情況作出全面深入的了解並正確指導治療。通常術後的化驗和檢查包括如下一些內容:
生命體徵:包括體溫、血壓、脈搏、呼吸的定時測定,必要時還會測定中心靜脈壓、肺動脈壓等,隨著患者病情恢復逐漸簡化。
尿、糞常規和培養:每周測定1~2次。
血常規、電解質和肝、腎功能:至少每日檢查1次,恢復正常後每周檢查2次。
凝血功能檢查:治療早期每天檢查1次,恢復正常後可每周檢查1~2次。
免疫抑制劑血藥濃度監測:每日早晨測定1次。待血藥濃度基本穩定且達到理想水平後,可每周檢查1次。
肝炎病毒檢測:常規測定B肝二對半,C肝病毒抗體,以及B肝、C肝病毒DNA 複製情況。術後1周內進行首次檢查,以後根據情況定期複查。
巨細胞病毒、EB 病毒檢測:免疫抑制治療期間每2~4周測定1次。
血氨檢查:患者出現神志和精神改變時及時測定並連續觀察,平時每周1次。血培養:當懷疑全身感染時檢查並進行抗生素藥物敏感試驗,指導抗生素套用。
引流物、分泌物細菌培養和真菌檢測:每周1次,當懷疑感染應隨時複查。
胸部X線片:早期每周1~2次床旁胸片,呼吸功能穩定後每2周1次,當懷疑肺部病變時隨時檢查。
超聲檢查:術後一周內每日1次床旁彩超,連續多次結果正常後可改為每2~4周複查1次。超聲檢查可以在病人完全沒有痛苦的情況下幫助移植醫生了解患者有無胸水、腹水、新肝大小和質地、血管和膽道吻合口是否通暢。手術後一周內往往是出血、血栓和排異反應等併發症高發的時段,利用彩超往往可以在病人出現不適症狀之前及時發現異常,並及時處理。
肝穿刺活檢:若懷疑肝臟發生排斥反應可能,應做肝穿刺病理學活組織檢查。它是診斷移植肝臟是否發生排斥的金標準,以便及時發現和治療。正常情況下,患者肝功能的各項生化指標平行下降, 術後3~4周左右可以恢復到正常,這是移植成功的表現。一旦發生感染、排異、血管和膽道併發症時,肝功能的恢復往往需要更長的時間。
術後護理
患者康復出院後,需要依靠自我護理,應嚴格按照醫囑服藥,絕不可輕信他人的勸告更改或停藥;掌握服藥的劑量、時間、次數、方法。另外患者應該保持生活規律,避免勞累,但這並不意味著只讓患者整天臥床休息,適當的活動是有益的,隨著身體的日漸康復,患者完全可以恢復正常的學習和工作。
術後隨訪
手術隨訪頻率
患者在移植術後的前半年,每月隨訪1次。術後3~6個月,患者需要服用大劑量的免疫抑制劑和激素,這時往往抵抗力較低,容易發生感染等;另一方面,在這個時期,患者機體對移植進入體內的肝臟的免疫反應最強,易發生急性排斥。術後3~6個月是影響移植肝臟長期存活和患者生活質量的關鍵時刻。移植術後後半年,每 2月隨訪1次。移植術後第二年,每3月隨訪1次;移植術後第三年,每年隨訪1~2次。
檢查項目
隨訪進行檢查的主要項目有:血常規、肝功能、FK506、雷帕黴素或者環孢素血濃度等。當然,一旦感覺有異常,不要心存僥倖,應立即到醫院看醫生,必要時複查胸片、肝臟B超、電解質、血脂、凝血功能等。肝癌肝移植患者還需嚴密監測腫瘤復發情況,隨訪各項腫瘤指標來及時發現腫瘤的復發和轉移,如定期作胸腹部CT、B超、檢查血清甲胎蛋白(AFP)等。另外,有些肝癌患者需在移植術後需定期作全身化療和其他輔助治療來預防腫瘤的復發,進一步殺滅身體中可能存留的癌細胞。
檢查化驗
肝移植的實驗室檢查:血漿白蛋白≤25g/l;凝血酶原是件(PT)超過正常對照5秒以上;血總膽紅素≥50-100mg/l。
前沿
遺憾的是,由於供肝的相對短缺,仍有部分患者最終喪失了得救的機會。為了解決這一矛盾,發展了活體肝移植技術,即將健康捐贈者的部分肝臟移植於患者體內。自1989年首次成功套用以來,該技術在全球得到推廣,並取得較好的效果,與屍體供肝肝移植相比,由於供者術前肝功能正常,血流動力學穩定,而且器官保存時間短,移植物具有更好的活力。高質量的肝臟保證了手術的高成功率以及手術後功能正常。活體肝移植的供者多來自父、母、兄弟姊妹、成人子女及配偶,他們因為拯救了一個自己所關愛的家庭成員而得到很大滿足,同時也得到了社會的尊重。供者的安全性問題是一個令許多人擔心的事情,事實上迄今2000餘例活體肝移植中,僅發生了2例供體死亡的事情,所以供體的風險性還是很低的。
不難看出,肝移植在國內的成功開展為許多終末期肝病患者帶來了生的希望。