簡介
 聽力測試法
聽力測試法聽力測試的目的是了解聽力損失的程度、性質及病變的部位。檢查方法甚多,一類是觀察患者主觀判斷後作出的反應,稱主觀測聽法,如耳語檢查、秒表檢查、音叉檢查、聽力計檢查等,但
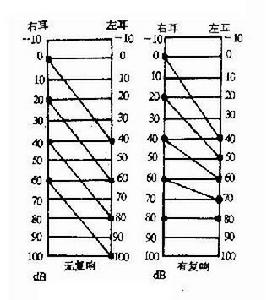
純音檢查圖
此法常可因年齡過小、精神心理狀態失常等多方面因素而影響正確的測聽結論。另一類是不需要患者對聲刺激做出主觀判斷反應,可以客觀地測定聽功能情況,稱客觀測聽法,其結果較精確可靠,有以下幾種:
①通過觀察聲刺激引起的非條件反射來了解聽力(如瞬目、轉頭、肢體活動等);
②通過建立條件反射或習慣反應來檢查聽力(如皮膚電阻測聽、西洋鏡測聽等);
③利用生物物理學方法檢查聽力(如聲阻抗-導納測聽);
④利用神經生物學方法檢查聽力(如耳蝸電圖、聽性腦幹反應)。
常規的聽力測試方法:
1.純音測聽。根據大夫的簡單指導戴上耳機雙耳輪流聽高低頻率不同的聲音,一般10分鐘左右;
2.聲導抗。塞個耳塞,測試一下就行,簡單、很快。
檢查前需將耳道內的耵聹清理乾淨。
分類
 聽力測試法
聽力測試法根據對受檢者反應判斷方式不同可分為主觀測試法和客觀測試法兩種。
主觀測試法以受檢者主觀判斷的結果為依據,常用方法包括:①耳語或秒表測試。僅用作聽力篩選,適用於體檢 。②音叉試驗。簡單易行,可對耳聾性質作出診斷,並可粗略了解耳聾程度。③聽力計測試。聽力計有多種,為詳細測試聽功能的醫用電聲儀器。以純音作為刺激聲信號的稱為純音聽力計,通過氣導及骨導耳機進行聽閾測試,根據繪出的聽力曲線對受檢者聽力損失程度和性質作出診斷。並可通過閾上功能測試以及自描聽力計測試,進一步對感音神經聾作出定位診斷。以言語作為刺激聲信號的測試法稱為言語測聽,可了解耳聾患者的實際交往能力,對助聽器選配和中樞聾診斷亦可提供有價值的資料。
客觀測試法因不需受檢者主觀反應,結果可靠,但儀器設備昂貴,測試技術要求較高。①聲導抗測試:套用導抗測試儀觀察中耳對聲能傳導的導抗及阻抗變化,從而判斷中耳傳音結構病變,並對感音神經聾的定位診斷、功能性耳聾、預估聽敏度以及面神經損傷定位診斷均有重要價值。②聽性誘發電位測試。套用聽性誘發電位測試儀觀察聲刺激引起的聽覺神經通路由末梢至中樞的生物電變化,從而了解聽覺功能狀態,常用測試法包括耳蝸電圖和聽性腦幹反應,可在睡眠或麻醉下進行,適用於由新生兒至各年齡不同狀態的受試者。
-3歲聽力測試
1.搖鈴鐺
小兒清醒時,大人在其耳後10-15厘米的上方搖動銅鈴,但不能讓其看見銅鈴。觀察小兒聽到鈴聲後,是否立即停止活動或眨眼睛。如果出現以上反應表明聽力存在,如果對鈴聲沒有任何反應表明聽力異常。
2.拍巴掌
大人在距離小兒1米左右的地方猛烈拍巴掌,觀察小兒聽到後是否立即停止活動或眨眼睛,並同時出現驚跳動作。如果出現以上反應,表明聽力存在。
3.呼喚名字
小兒5-6個月時在其背後輕輕呼喚他的名字時,或用竹板、鑼等敲出聲音,觀察小兒是否很快把頭轉向聲源。如果小兒不轉頭尋找聲音,沒有什麼反應,大概是聽力有問題。
4.耳聲發射
這是一種適合新生兒的大面積的篩查,可以在新生兒睡覺時測查。這種篩查方法操作時間短,頭上無需插任何電極,對於新生兒的腦組織無任何損傷。如果能通過,可以暫時判斷為聽力正常。
* 3個月以下時,對於突然而來的巨大聲響絲毫沒有反應。
* 3-6個月時,對出現的聲音不會尋找聲源。
* 9-12個月時,不會跟隨大人的指示去做。
* 12-15個月時,不會叫“爸爸”、“媽媽”。
* 15-18個月時,對於爸爸媽媽講的話無法理解,叫不出“爸爸、媽媽”。
* 18-24個月時,不能說出兩句或兩句以上的兒歌。
* 24個月後,語言障礙及反應遲鈍明顯,如聽不見小鳥叫,對電話鈴聲、門鈴聲無反應等。
促進小兒聽力發育的方法
1.多讓小兒聽生活中的豐富聲音
豐富的聲音如走路聲、關開門聲、流水聲、掃地聲、說話聲、汽車聲、飛機聲、風聲、雨聲等,這些自然環境的聲音對促進小兒的聽力發育十分有益。因此,要讓寶貝多聽到這些聲音。
2.平時多對小兒進行聽力訓練
* 抱孩子時最好採用左手抱的姿勢,讓小兒儘量靠近媽媽的心臟,以便清晰地聽到媽媽的心跳聲。
* 對於新生兒可以在小床上繫上不同音質或音調的發聲玩具,刺激聽力細胞,促進聽力發育。
* 平時多和小兒輕聲說話,哼唱或播放一些節奏舒緩、鏇律優美的經典音樂。
* 在家裡的陽台上掛一隻風鈴,讓風吹動風鈴發出悅耳的聲音。
* 給小兒聽各種物體落地的聲音,如球、椅子、書本、鉛筆、罐頭、木盒、紙盒等。
* 給小兒聽各種玩具發出的聲音,如撥浪鼓、八音盒、橡膠玩具等。
* 讓小兒聽鈴鐺、喇叭聲,以區分它們的不同。
* 分辨爸爸、媽媽及家裡其他人的腳步聲和說話聲。
* 分辨家裡人和陌生人的聲音,分辨男人和女人的聲音。
* 聽某些動物的叫聲,讓小兒分辨是什麼動物。
* 讓小兒重複簡單的疊句或兒歌。
* 在瓶子裡灌上一些水,輕輕敲擊瓶子,讓小兒聽瓶子發出的不同聲音。
成人聽力測試
語音測試
簡易實用,可測試一般聽力情況,但不能鑑別耳聾性質,適用於集體檢查
 聽力測試
聽力測試聽力檢查認真記錄
在長於6m以上的安靜環境中進行,地面劃出距離標誌,患者立於距檢查者6m處,但身體不能距牆壁太近,以免產生聲音干擾。受檢耳朝向檢查者,另一耳用油棉球或手指堵塞並閉眼,以免看到檢查者的口唇動作影響檢查的準確性,檢查者利用氣道內殘留空氣先發出1~2個音節的辭彙,囑患者重複說出聽得辭彙,應注意每次發音力量應一致,辭彙通俗易懂,高低音相互並用,發音準確、清晰。正常者耳語可在6m距離處聽到,如縮短至4m,表示輕度耳聾,1m為中度耳聾,短於1m者則為嚴重的以至完全性耳聾。記錄時以6m為分母,測得結果為分子,如記錄為6/6、4/6、1/6。
表測試
一般採用秒表,記錄聽到表聲的距離,並與正常耳比較(受試耳聽距/正常耳聽距)。
患者坐位、閉目,用手指塞緊非檢查側耳道口,檢查者立於患者身後,先使患者熟悉檢查的表聲後,將秒表於外耳道平面線上,由遠而近反覆測驗其剛能聽到表聲離耳的距離。記錄方法以受檢耳聽距(cm)/該表標準聽距(cm)表示,如100/100cm、50/100cm。
耳語檢查法
在長6m的靜室內進行。以耳語強度說出常用辭彙,記錄受試耳可以聽清的距離並與正常耳比較(受試耳聽距/正常耳聽距)。
音叉檢查法
音叉放於距耳道口約1cm處,聽得者為“氣導”;置於顱骨上聽得者為“骨導”。是鑑別耳聾性質最常用的方法。常用C調倍頻程五支一組音叉,其振動頻率分別為128、256、512、1024、和2048Hz。
⑴骨導偏向(Weber)試驗音叉置於顱骨正中,令受試者指出響度偏向。如偏向健側或聽力損失較輕一側,則患耳或聽力損失較重側為感音神經性聾;反之則為傳導性聾;如在正中,則或雙耳聽力正常,或為雙耳氣、骨導聽力相應減退的綜合結果。
 聽力測試前檢查
聽力測試前檢查⑵氣、骨導差比較(Rinne)試驗比較音叉氣導聽到時間與骨導聽到時間的長短。氣導時間長於骨導者記為陽性(+),反之記為陰性(-),二者相等者記為陰陽性(±)。若雖氣導時間長於骨導,但二者均短於正常聽力耳,則記為短陽性。陰性或陰陽性者提示聽力損失為傳導性或混合性,而陽性者主要為正常;短陽性者主要見於感音神經性聾。
⑶骨導對比(Schwabach)試驗:比較受試耳與聽力正常耳的骨導時間長短。長於正常耳者見於傳導性聾,短於正常者多為感音神經性聾或混合性聾。
⑷鐙骨活動(Gelle)試驗:音叉敲響後置於乳突,並以鼓氣耳鏡在外耳道加壓。如加壓時音叉響度有變化,聽力檢查(聲阻抗-導納測試法)
則為陽性,表示鐙骨活動;如響度不變,則為陰性,表示鐙骨活動受限。音叉檢查應記明所用音叉的頻率。這種檢查對耳硬化症的診斷頗有意義。
純音測聽
以電子純音聽力計施加倍頻程頻率純音檢測受試耳聽閾。對有聽力損失者應分別以氣導和骨導進行檢測,以利於區別聽力損失的性質。氣導檢測時,對雙耳聽閾差超過40dB者應在健側施加掩蔽,防止“影子聽力曲線”。骨導測試應常規在對側施加掩蔽。聽閾記錄為"dBHL”。對疑有重振現象者,可進行雙耳響度平衡試驗或短增量敏感指數(SISI)試驗。
純音聽閾測試:純音聽閾測試(pure tone audiometry)包括氣導和骨導測試。氣導測試先從1KHz開始,病人聽到聲音後,每5dB一檔地逐檔下降,直至聽不到時為止,然後再逐檔增加聲強(每檔升5dB),如此反覆測試,直至測到確切聽閾為止。再以同樣方法依次測試其他頻率的聽閾。檢查時應注意用間斷音,以免發生聽覺疲勞。骨導測試的操作方法與氣導測試相同。如兩耳氣導聽閾相關40dB以上,則須在測較差耳時,於較佳耳加噪聲進行掩蔽,以免患者誤將從佳耳經顱骨傳來的聲音當作較差耳聽到的聲音。如兩耳骨導聽閾不同,在查較差耳的骨導聽閾時,較佳耳更應加噪聲掩蔽。
雙耳交替響度平衡試驗(alternate binaural loudness balance test,ABLB):是檢查有無響度重振的常用方法,適合於雙耳聽力相差20~50dB(HL)的患者。當用低強度音刺激時,一耳較另一耳聽力差,但高強度音刺激時,兩耳對同一頻率的音調所感受的響度可能相等,甚至差耳反而敏感,
檢測儀器
這種患側強度增加較健側為快的現象,稱重振現象(recruitment phenomenon)。耳蝸病變引起的感音性聾常有響度重振。例如病人的右耳聽閾為0dB,左耳聽閾為40dB。當右耳聲強級增加20db 時,左耳只須從其聽閾(40dB)增加10dB就感到兩耳聽到的響度相等,此即表示有響度重振,提示存在耳蝸病變。檢查方法為先測定患者兩耳純音聽閾,選用兩耳聽力相差20dB以上的頻率,每10~20dB一檔地增加一耳的聲強度,並逐檔調節另一耳的聲強度至兩耳感到的響度相同時為止。
短增量敏感指數試驗(short increment sensitivity index test,SISI):用於檢查聽覺對聲音強度微量改變的察覺能力。用1000Hz的純音,強度為閾上20dB,套用調幅裝置使聲強每5秒出現一次短時程的1dB增量(上升及下降時間各為50ms、持續200ms),受檢者共聽20次增幅音,每聽到1次,得分5%,總分在30%以下為正常,35~65%為可疑,70%以上者為重振試驗陽性,提示耳蝸病變的存在。
言語測聽法(speech audiometry):有些病人的純音聽力較好,卻聽不懂語意。在這種情況時,純音聽力圖並不足以反映病人的聽功能狀態,而需用言語測聽法來判定。言語測聽法是用專門編制的測聽詞表來檢查患耳的言語接受閾(speech reception threshold)和言語識別率(speech discrimination score)。言語接受閾為能聽懂一半測試語音時的聲強級(dB);言語識別率為對測聽詞表中的言語能正確聽清的百分率(%),按不同聲強級所聽懂的%繪成曲線,即成言語聽力圖(speech audiogram)。在蝸後(聽神經)病變時,純音聽力雖較好,言語識別率卻極低。
鼓室導抗圖
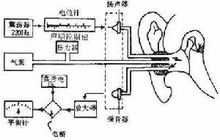
聲阻抗測聽
 聽力測試
聽力測試聲阻抗-導納測試法(acoustic impedance admittance measurements)是客觀測試中耳傳音系統和腦幹聽覺通路功能的方法。國際上已日漸採用聲抗納(immittance)一詞代替還在使用的聲阻抗-導納之稱。當聲波傳到鼓膜時,一部分聲能被吸收並傳導,稱聲導納;一部分聲能被阻反射回來,稱聲阻抗。中耳阻抗越大,聲導納越小;或者說聲能傳導越小,反射的越多。所以,從反射回來的聲能可以了解中耳傳音功能情況。測知這種聲導納(又稱聲順)和聲阻抗變化的儀器就是聲阻抗-導納測試儀,臨床用於診斷中耳各種傳音結構的病變、咽鼓管功能檢查、感音神經性聾與傳導性聾及精神性聾的鑑別、響度重振的有無、面癱的定位、耳蝸與蝸後病變的鑑別、以聲反射客觀估計聽閾等。它可補充甚至糾正其他聽力檢查法的不足,但不能取代,需結合其他檢查綜合分析,才能作出正確判斷。
其基本測試項目有:鼓膜平面靜態聲順值測定、鼓室圖和鐙骨肌反射測試。靜態聲順值以聲阻抗等效容積表示。鼓室圖測量以220Hz探測音測試,外耳道壓力在1.96~-1.96kPa(+200~-200mmH2O)之間連續變化,將各壓力下的聲順值相連得出鼓室圖曲線,分為A、B和C型曲線,其中A型又可分As和Ad兩個亞型。鐙骨肌反射可以協助判斷聽骨鏈活動狀況,還可以用於分析有無中樞病變及協助面神經損傷定位。
電反應測聽
利用疊加平均技術記錄聽覺系統聲誘發電位,判斷聽覺系統功能狀態,分析耳科和神經科的某些疾患。目前用於臨床的主要有耳蝸電圖、聽性腦幹反應和中潛伏期反應。電反應測聽檢查除對噪聲環境有與純音測聽的同樣要求外,還要求檢查環境的電學禁止,以最大程度地減少環境電學噪聲對電位記錄的干擾。
⑴耳蝸電圖:可以利用蝸神經動作電位(AP)反應閾接近聽閾的特點客觀估價難以合作者的聽閾;與其他聽力學檢查手段結合鑑別耳聾病變部位(傳導性、耳蝸或蝸後)。
鼓室導抗圖
⑵聽性腦幹反應(ABR):屬短潛伏期電位,一般用短聲進行測試。可以與其他聽力學檢查結合用於鑑別聽力損失性質;最常用於檢查有無耳蝸後病變:如各波潛伏期延長、波間期延長、雙耳間潛伏期或波間期相差明顯,以及波形分化變差都提示耳蝸後病變存在的可能性。ABR主要鑑別診斷:
①傳音性耳聾:V波反應閾提高但閾值潛伏期在正常範圍。聲波潛伏期—強度函式曲線向右移位。
②梅尼埃病:有重振的耳聾表現為V波閾值提高,但在閾上20dB以內的聲刺激時,潛伏期就縮短,並達正常值;
③聽神經瘤:I—V波間隔延長或V波消失,但若患者I波不能明確肯定時,則假陽性率很高,此時應結合耳蝸電圖綜合分析,則可提高診斷準確率。兩耳I-V間隔差大於0.4ms,或一側I-V間隔大於4.6ms(應考慮年齡及性別因素),則提示有蝸後病變;
④診斷腦幹病變:多發性硬化、腦幹血管病變和腦幹腫瘤等同樣可引起誘發電位的振幅減小、潛伏期延長或波形消失,應結合病史及有關檢查進行鑑別。功能性聾和偽聾:可客觀評估聽閾,但需注意短潛伏期電位和短聲檢查容易低估低頻域殘餘聽力。
⑶中潛伏期電位(MLR)主要用於測定腦幹以上聽覺通路的病變,如包括中腦至初級聽覺皮層在內的多發性硬化等不同原因的病變(脫髓鞘性、血管性、炎性和腫瘤);對嬰幼兒和其他難以合作者可以用來鑑定殘餘聽力和進行客觀測聽,補充測定ABR不易準確評估的低頻區域聽力。用於臨床時建議以40次/s速率提供刺激,產生40Hz聽覺反應相關電位(40Hz AERP),其反應較常規MLR更為接近主觀聽閾,同時反應易於辨認。
耳聲發射檢查
(otoacoustic emissi-ons,OAE)耳聲發射代表著耳蝸主動機制,可分為自發(SOAE)和誘發性兩大類。臨床建議使用誘發性OAE中的瞬態聲誘發耳聲發射(TEOAE)和畸變產物耳聲發射(DPOAE)。可套用誘發性耳聲發射進行新生兒的聽力篩選,簡便、快速,有肯定OAE反應者可判為外周聽力正常;與聽覺誘發電位檢查結合可鑑別耳蝸性和蝸後性聽覺系統病變。對客觀性耳鳴者檢查SOAE有助於發現蝸性客觀耳鳴。

