發病機理
本病的機制尚不清楚。文獻報導與睡眠障礙、神經遞質分泌異常及免疫紊亂有關。
1.睡眠障礙
睡眠障礙累及60—90%的病人。表現為睡眠易醒、多夢、晨起精神不振、疲乏、有全身疼痛和晨僵感。夜間腦電圖記錄發現有α波介入到Ⅳ期δ睡眠波中。用鈴聲干擾志願者非快動眼睡眠(non rapid eye movement)亦可誘導出上述腦電圖圖形及臨床症狀。其他影響睡眠的因素如精神緊張、環境噪音均可加重纖維肌痛綜合症症狀。因此推測,這種Ⅳ期睡眠異常在纖維肌痛綜合徵的發開門見山中起重要作用。
2.神經遞質分泌異常
文獻報導血清素(serotonin,5-HT)和P物質(substance P)等神經遞質在本病的發病中起重要作用。
血清素的前體是色氨酸、食物蛋白中的色氨酸在腸道被吸收後,大部分與血漿蛋白結合,小部分呈游離狀態。游離的色氨酸可被載體攜帶通過血-腦屏障進入腦組織。然後,在5-HT能神經元中經羥化和脫羧作用生成5-HT。釋放到突觸間隙的5-HT,在部分被突觸前神經末梢重攝取,部分經線粒體單胺氧化酶作用生成無活性的5-羥吲哚乙酸(5-hydroxyindole acetic acid)。5-HT也存在於消化道黏膜、血小板及乳腺細胞中,由於它很難通過血-腦屏障,所以中樞神經系統與外周血中的5-HT分屬兩個系統。經研究發現:①纖維肌痛綜合徵病人血漿中游離色氨酸及其轉運率(trannsport ratio)減低。減低的程度與肌肉骨骼疼痛呈相關,即血漿濃度及轉動比率越低,疼痛越明顯。②血小板膜上的高親合力的5-HT受體,丙咪嗪 可與5-HT競爭性地結合到血小板受體上,用氚標記的丙咪嗪測定血小板膜上的的5-HT受體密度,發現纖維肌痛綜合徵比正常人受作用。③纖維肌前綜合徵現人腦組織中5-HT比正常人明顯減少。實驗表明,5-HT可調節非快動眼睡眠、減低對疼痛的敏感性,改善抑鬱狀態,還可加強麻醉的鎮痛作用。阿米替林(Amitriptyline)和胺苯環庚烯(cyclobenzaprine)可5-HT向5-羥吲哚乙酶轉化,增加5-HT濃度,故對纖維肌痛綜合徵有一定療效。相反,給予色氨酸羥化酶抑制劑—對氯苯丙氨酸(parachlorophenylalamine)會出現纖維肌痛綜合徵樣疼痛,停用這種藥物後,疼痛消失。
另一種與纖維肌痛綜合徵有關的神經遞質是P物質。Littlejohn發現,物理或化學刺激可誘導纖維肌痛綜合徵病人產生明顯的皮膚充血反應,這種過度反應可能與存在著持續的末梢傷害刺激有關。由於這些刺激,皮膚多型傷害感受器(polymodal cutaneous nociceptor)反射性地從神經末梢釋放病理量的P物質,後者又可引起局部血管擴張,血管通透性增強及一種神經源性炎症(neurogenic inflammmation)。神經末梢釋放P物質後,背根神經節的初級感覺神經元將合成更多的P物質,以便維持一個恆定水平。合成的P物質同時向末梢和中樞雙向傳遞,因此,中樞神經系統的P物質含量增高。由於它的緩慢但持久而強烈的興奮作用,中樞神經系統必會受到一定影響。
此外還發現在正常或高水平的5-HT存在下,P物質對感覺神經衝動的發放有一個阻抑作用。缺乏5-HT,它將失去這種控制作用,導致痛覺過敏。
3.免疫紊亂
一些作者報導在纖維肌痛綜合徵病人的真皮-表皮交界處有免疫反應物沉積,用電子顯微鏡觀察發現纖維肌痛綜合病人肌肉毛細血管內皮細胞腫脹,提示有急性血管損傷;組織缺氧及通透性增強。病人常述的原因不明的體重增加,手瀰漫性腫脹及夜尿增多可能與通透性增強有關。
此外,初步研究發現,白介素-2(interleukin-2,IL-2)水平在纖維肌痛綜合徵中升高。接受IL-2治療的腫瘤病人會出生纖維肌痛綜合徵樣症狀,包括廣泛的疼痛、睡眠障礙、晨僵及出現壓痛點等。還發現α干擾素可引起疲乏。上述現象提示免疫調節紊亂。體內細胞因子水平異常可能與纖維肌痛綜合徵的發開門見山有關。
流行病學
關於纖維肌前綜合片的流行病學情況,國內尚未見報導,國外亦無精確統計資料,但從一些初步資料看來,該病並不少見。英國一個調查資料表明,在因病不能工作的人群中,10.9%是由風濕疾患所致,其中纖維肌痛綜合症約占一半。美國風濕病協會指出原發性纖維肌痛綜合徵最常見的風濕病之一,僅次於RA和OA,占第三位。Yunus等在1年內共診治285例有骨骼肌肉系統疾病的患者,其中29%為OA,20%為原發性纖維肌痛綜合徵,16%為RA。亞洲國家中,日本有一篇報導,說明了們2年內在結締組織病門診共診治182名風濕病患者,其中纖維肌痛綜合徵為11例,占總數的6%。列類風顯關節炎(27.5%)、系統性紅斑狼瘡(16%)、系統性硬化症(10.4%)、乾燥綜合症(7.7%)等之後,居第七位。
臨床表現
纖維肌痛綜合徵多見於女性,最常見的發病年齡25—45歲。其臨床表現多種多樣,但主要有下述4組症狀:
 纖維肌痛綜合徵
纖維肌痛綜合徵1.主要症狀:全身廣泛疼痛是所有纖維肌痛綜合徵病人都具有症狀。雖然有的病人僅主訴一處或幾處疼痛,但1/4的病人疼痛部位可達24處以上。疾病遍布全身各處,尤以中軸骨骼(頸、胸椎、下背部)及肩胛帶、骨盆帶等處為常見。其他常見部位依次為膝、頭、肘、踝、足、上背、中背、腕、臀部、大腿和小腿。大部分病人將這種疼痛描寫為刺痛,痛得令人心煩意亂。
另一個所有病人都具有症狀為廣泛存在的壓痛點,這些壓痛點存在於肌腱、肌肉及其他組織中,往往呈對稱性分布。在壓痛點部位,病人與正常人對“按壓”的反應不同,但在其他部位則無區別。
2.特徵性疾病:這一組症狀包括睡眠障礙、疲勞及晨僵。約90%的病人有睡眠障礙,表現為失眠、易醒、多夢、精神不振。夜間腦電圖顯示有α波介入到非快支眼節律中,提示缺乏熟睡。50—90%的病人有疲勞感,約一半病人疲勞症狀較嚴重,以至於感到“太累,無法工作”。晨僵見於76—91%的病人,其嚴重程度與睡眠及疾病活動性有關。
3.常見症狀:這一組症狀中最常見的是麻木和腫脹。病人常訴關節、關節周圍腫脹,但無客觀體徵。其次為頭痛、腸激惹綜合徵。頭痛可分偏頭痛或非偏頭痛性頭痛,後者是一種在枕區或整個頭部的壓迫性鈍痛。心理異常包括抑鬱和焦慮也比較常見。此外病人勞動能力下降,約1/3的病人需改換工作,少部分人不能堅持日常工作。以上症狀常因天氣潮冷、精神緊張、過度勞累而加重,局部受熱、精神放鬆、良好睡眠、適度活動可使症狀減輕。
4.混合症狀:原發性纖維肌痛綜合徵很少見,大部分纖維肌痛綜合徵病人都同時患有某種風濕病。這時臨床症狀即為兩者症狀的交織與重疊。纖維肌痛綜合徵常使與之共存在風濕病症狀顯得更嚴重,如不認識這種情況常會導致對後者的過度治療和檢查。
輔助檢查
除非合併其他疾病,纖維肌前綜合徵一般無實驗室異常。但有報導纖維肌痛綜合徵病人IL-1水平增高,自然殺傷細胞及血清素活性減低,腦脊液中P物質濃度升高。藥1/3病人有雷諾現象,在這一組病人中可有抗核抗體陽性、C3水平減低。
自70年代Smythe首次提出纖維肌痛綜合徵診斷標準以來,相繼以許多診斷標準問世。但這些標準在方法學上、內容上都不盡相同,從而給流行病學及臨床研究帶來一些困難。為此國外學者通過多中心協作,在以往標準的基礎上,研究了大量病人的臨床症狀及壓痛點,從中篩選出最有鑑別意義的一個臨床症狀及18個壓痛點,提出了1990年纖維肌痛綜合徵的分類標準。
1.持續3個月以上的全身性疼痛:身體的左、右側、腰的上、下部及中軸骨骼(頸椎或前胸或胸椎或下背部)等部位同時疼痛時才認為是全身性疼痛。
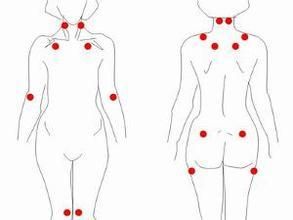
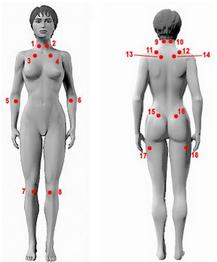
2.用拇指按壓(按壓力約為4kg)18個壓痛點中至少有11個疼痛。這18個(9對)壓痛點部位是:枕骨下肌肉附著處;斜方肌上緣中點;第5至第7頸椎橫突間隙的前面;岡上肌起始部,肩胛棘上方近內側緣;肱骨外上髁遠端2cm處;第二肋骨與軟骨交界處,恰在交界處外側上緣;臀我上象限,臀前皺襞處;大粗隆後方;膝內側脂肪墊關節折皺線的近側。同時滿意上述2個條件者,可診為纖維肌痛綜合徵。
套用這個標準可使纖維肌痛綜合徵的定義更趨一致。該標準所強調的纖維肌痛綜合徵與其他類似疾病的區別處,因而沒有包括綜合徵特徵性表現,如疲勞、睡眠障礙、晨僵等。套用這個標準時,考慮到上述特點,將會增加診斷的可靠性、正確性。但這個標準不能區分原發性纖維肌痛綜合徵和繼發性纖維肌痛綜合徵。因此,纖維肌痛綜合徵診斷成立後,還必須檢查有無其他伴隨疾病,以區分原發性與繼發性纖維肌綜合徵。這種區分在臨床研究及療效觀察顯然是必要的。
鑑別診斷
纖維肌痛綜合徵的症狀如疲乏、疼痛是臨床上常見的症狀。它需要下列幾種疾病相鑑別。
1.精神性風濕痛:纖維肌痛綜合片易與精神性風濕病相混淆,但兩者有顯著不同。精神性風濕有帶感情色彩的症狀。如把疼痛描述成刀割炎燒樣劇痛,或描述為麻木、發緊、針扎樣或壓迫性疼痛。這些症狀常定位模糊。變化多端,無解剖基礎,且不受天氣或活動的影響,患者常有精神或情感紊亂,如精神神經病、抑鬱、精神分裂症或其他精神病。區別兩者是重要的,因前者更難處理,常需精神病專家治療。
2.慢性疲勞綜合徵:慢性疲勞綜合徵包括慢性活動性EB病毒感染和特發性慢性疲勞綜合徵。表現為疲勞、乏力,但缺少基礎病因。檢查患者有無低熱、咽炎、頸或腋下淋巴結腫大,測定抗EB病毒包膜抗原抗體IgM,有助於鑑別二者。
3.風濕性多肌痛:風濕性多肌痛表現為廣泛性頸、肩胛帶、背及骨盆帶疼痛。但根據血沉快、多見於60歲以上老人、滑膜活檢示炎性改變、對激素敏感等特點,可與纖維肌痛綜合徵相鑑別。
4.類風濕關節炎:RA和纖維肌痛綜合徵病人均有全身廣泛性疼痛、發僵及關節腫脹的感覺。但纖維肌前綜合徵的關節無腫脹的客觀證據,它的晨僵時間比RA短,實驗室檢查包括類風濕因子、血沉、關節X線片等也都政治。纖維肌痛綜合徵疼痛分布範圍較廣泛,較少局限於關節,多位於下背、大腿、腹部、頭部和髖部,而RA的疼痛多分布於腕、手指和足趾等部位。
5.肌筋膜痛綜合徵:肌筋膜痛綜合徵亦稱局限性纖維炎,也有學問壓痛點,易與纖維肌前點征相混淆。但兩者在診斷、治療和預後上都有不同之處。
肌筋膜痛綜合徵的壓痛點通常叫激發點,按壓這一點,疼痛會放射到其他部位。雖然病人感到疼痛,但他們可能不知道激發點任何處。
肌筋膜綜合徵通常只有一個或聚集在局部的幾個激發點。激發點起源於肌肉,受累肌肉活動受限,被動牽拉或主動收縮肌肉均可引起疼痛。用1%普魯卡因局部封閉激發點可暫時消除疼痛。它與纖維炎不同,沒有廣泛的疼痛、僵硬感或疲乏等症狀。但是如果持續性的疼痛引起Ⅳ期睡眠障礙,肌筋膜綜合徵就可能演變為纖維肌痛綜合徵。肌筋膜綜合徵通常由外傷或過勞所致。一般預後較好。
治療措施
纖維肌痛綜合徵是一種特發性疾病,其病理生理至今不明,因此對它的治療方法也不多。它的主要臨床表現為瀰漫性慢性疼痛,除“壓痛點”之外,別無客觀體徵。所以不僅治療選擇不易,療效評定也頗為困難。目前的治療主要致力於改善睡眠狀態、減低痛覺感覺器的敏感性、改善肌肉血流等。據認為這幾方面與纖維肌痛綜合徵的成因有關。而療效則主要根據治療前後壓痛點數目及症狀的變化而判定。
治療方面較重要的一點是給患者以安慰和解釋。告訴患者它不是一種危及生命的疾病,也不會造成終生殘疾,以解除病人的焦慮和抑鬱。
在藥物治療方面,多數作者報告三環類抗抑鬱藥阿米替林和胺苯環庚烯是目前治療本病的理想藥物。它們通過:①抗抑鬱;②增加非快動眼睡眠,減少快眼動睡眠;③增加血清素含量;④解除肌痙攣等作用達到改善睡眠、減少量僵和疼痛的效果。阿米替林10mg,根據可緩慢增至20—30mg,或胺苯環庚烯10—40mg,均為睡前一次服。其副作用為口乾、咽痛、便秘,由於劑量較小,病人大都可以耐受。
近年發現S-腺苷甲硫氨酸治療纖維肌痛綜合徵有一定療效。它是腦組織許多甲基化反應的甲基拱體,且具有抗抑鬱作用。 在非藥物治療方面,文獻報導心血管適應訓練(cardiovascular fitness training)及肌電圖生物反饋訓練(EMC-biofeedback training)有一定療效。McCain等將42例原原性纖維肌痛病人分為心血管適應訓練和彈性運動組(flexibilty exercises)。每組病人每周訓練3次,每次60分鐘。心血管適應訓練腳踏腳踏車測力計,運動時要求心率要超過150次/分,並且持續時間逐次延長。靈活運動組只是做各種活動,心率很少達到115次/分。20周后,兩組比較,心血管適應訓練組在壓痛點的壓痛程度,病人和醫生的總體評定方面均有明顯改善。Furaccioli等對15個原發性纖維肌痛病人在5周內進行了15次肌電圖生物飯訓練,其中9人在晨僵、壓痛點數目及壓痛程度方面均有改善。治療結束後,這種改善一直持續了6個月。此後的對照研究也得到了同樣結果。
其他治療如局部交感神經阻斷、痛點封閉、經皮神經刺激、干擾電刺激、針灸、近摩等均可試用。這些治療的療效和機制尚有等進一步研究。 中醫認為素體虛弱,臟腑虧虛,正氣不足,陰陽失調是本病的主要內因,其中又以肝脾腎虧虛為主,風寒濕熱之邪乘虛內侵是外因,病機為稟賦素虛,陰陽失調,氣血不足,營衛不和,或者肝鬱脾虛,以致風寒濕熱之邪乘虛內侵而致病。
預防
本病的預防主要是積極地治療原發性疾病,對於一些原性性纖維肌痛綜合徵的患者,首先要安撫病人的情緒,緊張情緒的解除可緩解一些輕型患者的症狀。其次是注意調理,伸展運動及其他恰當的鍛鍊方式、改善睡眠、熱療、輕柔按摩和保暖措施對患者有益。