物化性質
密度:1.35g/cm3沸點:548.7ºCat760mmHg
閃點:285.6ºC
折射率:1.64
藥品相關信息
沙格列汀(saxagliptin,Sax)是一種強效選擇性DPP-4抑制劑可特異性延長對DPP-4的抑制從而延長內源性GLP-1和GIP持續作用時間降低血糖Z011年5月5日Sax在中國獲得上市批准(商品名安立澤)用於治療TZDM。藥理作用
作用機制是通過阻斷GLP-l降解起作用,GLP-I是攝入食物後在腸內自然產生的激素,調節胰島素的分泌,並可加強周圍組織葡萄糖的利用度。藥代動力學
沙格列汀的血漿濃度具有劑量比例性,且對於健康受試者和2型糖尿病患者,其藥代動力學參數相似。在2型糖尿病患者中,沙格列汀抑制DPP-4酶活性長達24h。在口服葡萄糖或進餐後,沙格列汀對DPP-4酶的抑制作用導致GLP-1和GIP的活性水平增加2-3倍,並且能降低胰高血糖素濃度,葡萄糖依賴性地增加胰腺β細胞分泌胰島素。達到最大血漿藥物濃度的時間為<2h,且計算的平均半衰期為2.2-3.8h。進一步研究已證明與年輕受試者(18-40歲)相比,老年受試者(≥65歲)在接受單劑量為10mg的沙格列汀後,沙格列汀暴露量的升高不到2倍。因此不需要根據年齡調整沙格列汀的劑量。約70%的沙格列汀可在尿液中回收,表明在口服給藥後沙格列汀可被廣泛吸收。沙格列汀可通過代謝(21%-52%的給藥劑量以主要代謝產物形式在尿液中回收)和腎臟排泄(12%-29%給藥劑量以母藥形式在尿液中途徑清除。近期有一項研究評價了腎功能不全和血液透析對沙格列汀藥代動力學的影響。在該研究中,腎功能不全程度並不影響沙格列汀或其主要代謝產物的Cmax。對於輕度腎功能不全受試者,沙格列汀及其主要代謝產物的整體系統暴露量(AUC)均值分別是正常腎功能受試者體內AUC均值的1.2倍和1.7倍;對於中度腎功能不全受試者,AUC值分別是正常腎功能受試者的1.4倍和2.9倍;在重度腎功能不全受試者體內的相應值分別達2.1倍和4.5倍。4h的血液透析可去除23%劑量的Sax。
不良反應
低血糖、心血管事件、對體重的影響在臨床試驗中,ONGLYZA™2.5mg和5mg的副作用總體發生率與安慰劑的70.6%相似,分別為72%、72.2%。ONGLYZA™5mg組最常見的不良事件(發生率≥5%且高於安慰劑組)為上呼吸道感染(7.7%,安慰劑組為7.6%)、尿路感染(6.8%,安慰劑組為6.1%)和頭痛(6.5%,安慰劑組為5.9%)。
在ONGLYZA™2.5mg治療的成人患者中,只有頭痛的發生率≥5%(6.5%),而且比安慰劑組更常見。ONGLYZA™2.5mg組、5mg組和安慰劑組分別有2.2%、3.3%和1.8%患者因為發生不良事件而中止治療。ONGLYZA™組觀察到白細胞絕對數均值出現與劑量相關性的下降。
沙格列汀的推薦劑量
沙格列汀(安立澤)是首個被我國SFDA批准具有單藥和與二甲雙胍聯合治療2型糖尿病雙適應症的DPP-4抑制劑。推薦劑量為5mg,每日一次給藥。服用時間不受進餐影響。藥物評價
2014年2月,基於一篇在新英格蘭醫學雜誌發表的文章,美國食品藥品監督管理局(FDA)宣布他們正在調查沙格列汀可能會導致的心臟病發病風險。文章總結指出,DPP-4抑制劑不會增加或減少缺血的發生幾率,雖然因心力衰竭而入院治療的幾率有所增加。即使沙格列汀可以控制血糖,但是需要為伴有心血管疾病的糖尿病人增加其他治療手段,防止心血管疾病發病風險的提高。百時美施貴寶否認沙格列汀會導致心血管疾病風險增加,並且稱沙格列汀非常安全。
研製背景
數據顯示,全球當前有近2.9億人患有糖尿病,其中2型糖尿病占90%~95%。如果不阻止糖尿病的蔓延,世界糖尿病人口在2030年前將達到4.4億,糖尿病已成為當今世界上導致死亡的第四大疾病。1932年,研究人員發現了人體自然分泌的腸促胰素,它是攝食後由小腸內分泌細胞反應性分泌的激素,通過刺激胰島β細胞分泌胰島素來降低血糖。中國衛生部糖尿病諮詢暨心血管病防治中心專家委員會專家、解放軍總醫院教授潘長玉介紹說,與其他單純促進胰島素分泌的藥物不同,腸促胰素類降糖藥由於其作用是呈葡萄糖依賴性的,即僅在血糖升高的時候才“指揮”生產胰島素,因此其對胰島β細胞功能具有保護作用。多項國際研究表明,腸促胰素類不僅能促進胰島β細胞分泌胰島素,降低血糖,還能減少β細胞的凋亡,從而延緩疾病進程,有望從根本上遏制2型糖尿病的進程。
腸促胰素獨特的降糖機制,加速了糖尿病新藥的研發進程。當前基於腸促胰素作用機理的藥物有兩類,但其作用機制不完全相同。一類通過補充外源性腸促胰素的類似物,來增強糖尿病患者的腸促胰素以刺激β細胞分泌胰島素,被稱為外源性腸促胰素。另一類是以沙格列汀為代表的DPP-4(二肽基肽酶)抑制劑,稱為內源性腸促胰素。DPP-4抑制劑是通過延長患者自身腸促胰素的作用時間,達到降糖的目的,且其副作用極小,用藥方便。著名的大型國際研究UKPDS數據顯示,患者在確診糖尿病時,胰島β細胞的功能就已經喪失了一半。亞洲糖尿病協會副主席楊文英教授指出,無法長期有效控制高血糖的一個重要原因是,現有治療方案尚不能持久有效地保護人體胰島β細胞。而有研究顯示,內源性腸促胰素在持久降糖的同時,可顯著改善胰島β細胞功能。
在2010年世界糖尿病日到來前夕,美國百時美施貴寶公司和英國阿斯利康公司聯合宣布,國際上首個由兩大全球性製藥企業聯合研發的基於腸促胰素作用機理的降糖藥物沙格列汀,已在包括美國、印度和歐盟多個國家在內的46個國家獲得上市批准,目前中國已經上市。
治療結果
單藥治療
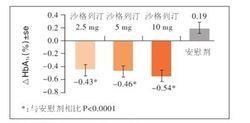 對比結果
對比結果結果表明,在MTC組,沙格列汀治療可以較基線顯著降低校正的平均HbA1c水平(圖1),校正的平均FPG水平(-15mg/dl、-9mg/dl、-17mg/dl對安慰劑組+6mg/dl)和餐後葡萄糖曲線下面積(PPG-AreaUnderCurve,PPG-AUC)(-6868mg.min/dl、-6896mg.min/dl、-8084mg.min/dl對安慰劑組-647mg.min/dl)也較基線顯著降低,患者達標比例顯著升高。OLC組的各項血糖指標也較基線顯著降低。各治療組均與安慰劑組的不良事件發生率相似,未發現有症狀的(手指血糖≤50mg/dl)低血糖事件。沙格列汀治療也沒有使體重增加。因此,對於初治患者,無論是7%≤HbA1c≤10%,還是10%≤HbA1c≤12%,沙格列汀每日1次單藥治療均有顯著的血糖控制作用,安全性和耐受性良好。
聯合治療
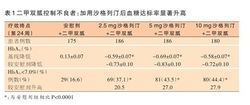 表一
表一二甲雙胍是被多個2型糖尿病治療指南推薦應在生活方式干預同時使用的一線口服降糖藥。但隨著疾病進展,二甲雙胍單藥治療常不足以使患者血糖達標,許多患者需要聯合使用多種口服降糖藥。在選擇加用藥物時,儘量選用相互之間有互補作用的藥物,以對抗複雜的糖尿病病理生理學發病機制。二甲雙胍通過降低肝葡萄糖合成並改善胰島素敏感性而調節血糖;沙格列汀則通過抑制DPP-4,延緩腸促胰島素的失活,促進葡萄糖介導的胰島素釋放並減少餐後胰高血糖素釋放,以改善餐後β細胞對葡萄糖的反應。兩種藥物聯合使用有更好的降糖療效,並有潛在的改善β細胞功能的作用,提高血糖達標率。
美國德克薩斯州聖安東尼奧健康科學中心的德福龍佐(DeFronzo)教授等在二甲雙胍單藥治療血糖不能控制的患者中觀察加用沙格列汀2.5mg、5mg、10mg每日1次,治療24周的療效。結果顯示,加用沙格列汀治療的3個劑量組HbA1c水平分別降低了0.59%、0.69%和0.58%(加用安慰劑的患者則增加了0.13%),FPG和PPG-AUC的降低程度也顯著大於安慰劑組。加用沙格列汀治療的患者HbA1c達標比例顯著提高,均為安慰劑組的2倍以上(表1)。各組患者對藥物治療的耐受性良好,低血糖發生率和體重變化均與安慰劑組相似。
二甲雙胍+沙格列汀治療2型糖尿病初治患者優於各自單藥治療
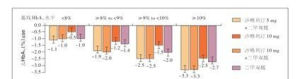 圖2
圖2研究結果表明,在第24周,2個聯合治療組較兩個單藥治療組可顯著降低患者的HbA1c、FPG和PPG-AUC,結果均有顯著差異。沙格列汀5mg或10mg聯合二甲雙胍組的患者達HbA1c<7%目標的比例分別為60.3%和59.7%。各組不良事件發生率相似,很少出現低血糖事件。根據基線HbA1c水平進行亞組分析顯示,在所有治療組中,基線HbA1c水平較高者治療後HbA1c水平的降低更顯著(圖2)。
沙格列汀+磺脲類治療血糖控制不良的2型糖尿病患者
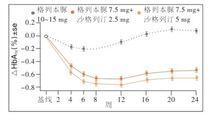 圖3
圖3總之,沙格列汀單藥可有效控制血糖,與二甲雙胍或磺脲類聯合治療可更早、更有效地控制血糖,提高患者血糖達標率,同時安全性和耐受性良好。沙格列汀降低HbA1c的作用在各年齡、性別、種族、體質指數(BMI)、地理分布和糖尿病病程的患者中均一致,適用於大多數2型糖尿病患者。