流行病學
視網膜巨大裂孔比較少見。據統計,正常人群中發病率為1/(200×104),占孔源性視網膜脫離的1/200。依病因可分為4種類型:①原發性視網膜巨大裂孔;②繼發於脈絡膜視網膜變性的巨大裂孔;③外傷性巨大裂孔;④並發於綜合徵的巨大裂孔,如Marfan,Ehlers-Danlos、Wangner-stickler綜合徵。20世紀70年代Schepens曾對122例視網膜巨大裂孔的類型進行分析其中原發性占66.4%,外傷21.6%,並發格子樣變性的8.8%,並發於視網膜過度凝固(電凝、冷凝光凝)的占3.2%。
病因
與視網膜變性、外傷、遺傳因素等有關。
發病機制
原發性者發病機制尚不完全清楚一般認為主要與玻璃體變性有關生理情況下玻璃體分為前後兩部分,儘管缺乏明顯的分界前部位於鋸齒緣前後各2PD,呈3~4mm寬的環形附著區,稱基底部。此處玻璃體的膠原纖維伸入到視網膜的內界膜上,形成玻璃體與視網膜、睫狀上皮的牢固粘連,成為產生巨大裂孔的組織學基礎。近視尤其高度近視患者,玻璃體發生液化、纖維化以至後脫離,脫離的後界即附著在基底部的後緣玻璃體的收縮,牽拉基底部後緣的視網膜出現一灰白色弧形皺褶,玻璃體的進一步收縮,病變處視網膜被撕裂而成一巨大裂孔。也有開始僅是幾個斷續的小孔,以後相連融合成大孔。同時睫狀上皮亦易被撕裂,常伴睫狀上皮的脫離。
臨床表現
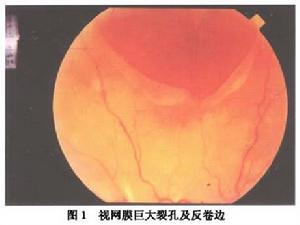 巨大裂孔性視網膜脫離
巨大裂孔性視網膜脫離1.非外傷性視網膜巨大裂孔 患者以青壯年為主,男性明顯多於女性,大約78%的患者年齡為21~50歲。本病常見於近視眼患者高度近視(-8D以上)者占40%以上。可雙眼發病,且常有家族遺傳傾向。
本病發病急驟。早期症狀與一般孔源性視網膜脫離相同,即有閃光感和飛蚊症。此時眼底可完全正常。從出現症狀至視網膜巨大裂孔形成可短至1~2周。雙目間接檢眼鏡及三面鏡進行詳細的眼底檢查。周邊部視網膜壓迫變白和玻璃體後脫離為巨大裂孔的早期表現。
視網膜巨大裂孔屬於撕裂孔。好發於玻璃體基底部後緣,而且以顳側為多見。常伴有裂孔後瓣翻卷。
影響後瓣翻卷的因素如下:
(1)裂孔的部位:由於視網膜下積液及後瓣視網膜重力的關係,上方裂孔的後瓣易向下翻卷,遮蓋視盤和下半部眼底,上半裸露的色素上皮層顯示均一的紅褐色,常誤認為未脫離的視網膜,但色素上皮層看不到視網膜血管,通過雙目間接檢眼鏡很易分辨向下翻卷的視網膜重疊在下方視網膜上。
(2)裂孔大小:隨著裂孔弧度的擴大,後瓣活動性增強,因此亦易翻卷。一般裂孔大於150°容易翻卷。
(3)巨大裂孔的兩端如有向後的放射狀撕裂,增加了後瓣的活動度,易於翻卷。
(4)玻璃體液化程度越重,對巨大裂孔後瓣的支撐力也越差,後瓣也越容易翻卷。一般巨大裂孔均伴有不同程度的玻璃體液化及後脫離。
(5)視網膜前膜的牽拉可致巨大裂孔後瓣翻卷且固定,手術中常見瓣下有前膜存在。
視網膜巨大裂孔有繼續擴大的趨勢可沿視網膜非壓迫變白部位呈環形擴展,更易沿其兩端的放射狀撕裂口向後縱行擴展這可能與神經纖維的排列有關。
巨大裂孔者增生性玻璃體視網膜病變發生率較高,因大面積的色素上皮暴露,色素上皮細胞易遊走、增殖,在視網膜周圍引起增生。由於重力及體位的因素,細胞增生好發於裂孔的下端及翻卷的後瓣,形成環狀及縱形視網膜皺褶,進一步收縮致後瓣捲曲摺疊,形似錢袋口或捲簾。視網膜後的增生,形成餐巾環狀增生膜。加上伴隨裂孔撕裂後的組織修復反應,使視網膜全層增厚、僵硬、縮短,這種屬於視網膜內的增生,表面上看似乎並無膜纏繞。巨大裂孔伴嚴重增殖性玻璃體視網膜病變者手術治療困難。視力預後差。
2.外傷性視網膜巨大裂孔 由眼球挫傷所引起,是玻璃體從其附著點鋸齒緣撕脫而致視網膜神經上皮的斷離並非視網膜本身的裂孔。好發於鼻上象限及顳側。病情發展較慢,極少有裂孔擴大的傾向。手術預後較好。
3.繼發於脈絡膜和視網膜變性的巨大裂孔
(1)並發格子樣變性的視網膜巨大裂孔是玻璃體視網膜變性的結果。巨大裂孔常沿格子樣變性的後緣發生好發於赤道部及上下方鼻側少見。變性區前方的玻璃體呈液化改變,邊緣處的玻璃體濃縮、纖維化,並與視網膜形成牢固的粘連,當玻璃體收縮時變性區邊緣出現巨大裂孔。
(2)並發於視網膜凝固治療後的巨大裂孔常因過度的電凝冷凝、光凝引起局部視網膜壞死而導致巨大裂孔形成。
併發症:
可以合併青光眼,並發性白內障及眼球萎縮。
治療
巨大視網膜裂孔治療原則包括:①儘可能將翻轉的視網膜瓣攤平回位;②製作脈絡膜視網膜粘連封閉裂孔。
具體治療方法選擇可依照下列情況:①巨大視網膜裂孔大小;②裂孔的後瓣的位置與活動度;③有晶狀體無晶狀體和人工晶狀體;④玻璃體增殖情況和裂孔是否向後撕裂。
預防
1、防止眼睛受傷。
主要是不提重物,防止劇烈的活動和外物傷害眼睛。
2、不要用眼過度疲勞。
主要是保持眼睛的休息,不要總盯著電腦和電視,看書也要保持一定的距離,當長時間用眼1~2個小時後,要休息一下眼睛。
3、預防近視眼的發生。
專家提醒,患有高度近視的人更容易患上視網膜脫落。
4、定期做眼部檢查。
對於患近視眼的患者,特別是眼底不好的近視眼病人,需堅持定期做眼部檢查。
術後保健
看電視是可以的。另外,眼部的衛生很重要,不一定要用蒸餾水,溫開水也可以。因為手術後有傷口,如果眼睛不潔,容易受感染和發炎,影響手術的最終結果。多休息,不要搬運重物或做運動,及定時滴眼藥水如果有高血壓的話,要控制好血壓。並要視乎手術里醫生有沒有注射氣體或油進眼球內(以固定視網膜)。
如果有注入氣體,醫生會吩咐一些特別的姿勢(如面向下伏兩個星期),而且六至八星期內不要乘坐飛機。辣椒不能吃了!術後增加粗纖維食物,多吃新鮮的蔬菜、水果及適量的豬肝等,忌吸菸,禁飲酒,少吃或不吃刺激性食物,保持大便通暢,養成定時排便的習慣,避免過度用力大便,保證眼睛恢復時的足夠營養和防止患者視網膜再次脫離的發生。
手術出院後並非萬事大吉,仍要經常複查,密切配合,看書,看電視要適當,注意勞逸結合,避免用眼過度,保證睡眠質量;防止眼部外傷,注意珍惜和保護已恢復的視力,確保手術療效。例如一名從事科研工作的中年患者,因住院手術使研究工作暫時停止了,他心情很焦慮,忍不住翻看資料,更擔憂以後視力恢復不佳,怕影響自己所研究的課題,我們針對其事業心強注重健康及有較強的參與意識等心理特徵,做好耐心細緻的出院指導,追蹤門診複查8個月,患者視力恢復到0.6,已精力充沛投入到工作中去了。
有些患者認為醫院的被褥和病號服大家輪流使用,不符合自己的衛生習慣,回家後迫不及待地進行個人衛生整頓,他們毫不顧忌地洗頭擦澡,長時間的低頭,用力地抓撓,極易造成視網膜再次脫離。出院時我們指導其在家人幫助下或去理髮館,採用仰臥位洗頭法,輕輕地沖洗,並保護好眼睛,勿使頭部劇烈運動,做好保暖,預防感冒咳嗽,遇大力咳嗽或打噴嚏時,套用舌頭頂住上齶,防止患者視網膜再次脫離的發生。
術後3個月內應經常到醫院複查,適當口服一些神經營養藥,如維生素B1、肌苷、三磷酸腺苷等,有利於視網膜功能的恢復,3個月後也應定期來院複查,如眼前出現閃光感或火花閃動,指導其應立即到醫院散瞳檢查眼底,以早期發現視網膜病變部位及程度,及時治療,防止再次視網膜脫離發生。
視網膜脫離時如何檢查裂孔
(1)詢問病史:與最先出現黑影相對應的視網膜是最早脫離區域,也是裂孔所在。而一開始中心視力受損可能是黃斑裂孔。
(2)發病年齡:年輕患者的視網膜脫離多由顳側或下方的圓形裂孔引起。20歲左右的青年男性要考慮下方或顳下方的鋸齒緣斷離,年長者以顳上或鼻上的馬蹄形裂孔多見,老年女性尤其高度者常由黃斑裂孔引起。
(3)好發部位:裂孔的分布從象限講依次為顳上、顳下、鼻上及鼻下。從所處緯度講:80%裂孔位於眼底周邊部,即赤道部到鋸齒緣間,更遠者在睫狀體扁平部;10%為黃斑裂孔。
(4)視網膜脫離的形態:上方的球形脫離裂孔應在上方脫離區內;下方的球形脫離,上界不清楚,裂孔常在上方;上界呈凸面且與正常視網膜界限分別,或下方的扁平脫離,裂孔常在下方;後極脫離常由黃斑孔引起。
(5)視網膜脫離伴網膜後增殖改變、分界線、視網膜囊腫說明脫離進展緩慢,以顳側及下方的圓孔或鋸齒緣斷離多見,裂孔常位於囊腫附近或在分界線的凹弧範圍內。
(6)格子樣變性區內常有圓形裂孔,變性邊緣尤其後極部兩端常發生馬蹄形裂孔。
(7)玻璃體內如有一塊孤立白色混濁物,在其附近視網膜上常可發現圓形無蓋裂孔,此混濁物為撕下的裂孔蓋片。
(8)鈍挫傷後的視網膜脫離,當見到一灰白或棕色飄帶樣物,懸掛於上方玻璃體中時,常由鼻上方鋸齒緣斷離所致。
(9)經反覆檢查均未見到裂孔,但發現視網膜玻璃體粘連病灶,病史及網膜脫離形態支持孔源性脫離時,此病灶可當作裂孔處理,其中可能隱藏著不易發現的裂隙。
(10)50%以上病例存在一個以上裂孔。故術前需反覆檢查,不能滿足於已找到裂孔。另外,應避免將視網膜出血及色素斑視作裂孔處理。
