病因
本病與十二指腸球部潰瘍相似,是一種多病因疾病。各種與發病有關的因素如胃酸、胃蛋白酶、感染、遺傳、體質、環境、飲食、生活習慣、神經精神因素等,通過不同途徑或機制,導致上述侵襲作用增強和或防護機制減弱,均可促發潰瘍發生。多見於胃酸分泌過多如胃泌素瘤。
臨床表現
本病主要見於男性,發病年齡為13~78歲。症狀不似十二指腸潰瘍典型,如疼痛無明顯規律,可為陣發性或持續性,多數較劇烈,甚至呈刀割樣;疼痛部位也很不固定,不少病例伴有腰痛、背痛或單純表現為腰背痛,也有類似膽、腎絞痛者。但也有少數疼痛不明顯,或僅有上腹不適。症狀不典型與局部解剖部位有關,因球後部與胰腺、膽囊、總膽管、門靜脈相鄰,因潰瘍多位於內側,易累及胰腺,與胰腺粘連,而使疼痛加劇。
少數潰瘍由於與總膽管粘連,可偶因潰瘍瘢痕牽引導致總膽管狹窄或因Vater乳頭水腫、奧狄括約肌反射性痙攣等,引起梗阻性黃疸,頗似膽道疾病;也可引起門靜脈狹窄,造成門靜脈高壓現象。
檢查
可行X線鋇餐造影及胃鏡檢查。如果需要排除導致潰瘍的病因(如胃泌素瘤),可選擇實驗室檢查如血清胃泌素測定。
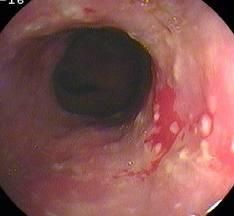
診斷
診斷主要依靠X線鋇餐造影或胃鏡。鋇餐造影發現潰瘍壁龕是最重要的診斷依據。然而有時看不到龕影,僅僅看到嚴重痙攣造成的十二指腸第二部的限局性狹窄。此時只能懷疑但不能明確球後潰瘍的診斷。該部位的十二指腸內在性疾病或鄰近器官的疾病,甚至環狀胰腺應予除外。內鏡檢查(必要時可以活檢並做病理檢查)有助於除外其他疾病。
併發症
1.大出血
由於球後部血管直接來自胰十二指腸上動脈,而且血管大、路徑短,因此容易引起大出血。同時,也由於球後區血管豐富,潰瘍面下血管容易發生栓塞,以致多數毛細血管糜爛破潰,加以酸性食糜不斷擦過,不易凝結血痂,因此也容易出血。
2.胃瀦留
由於十二指腸梗阻或反射性幽門痙攣所致。
3.穿孔
常因粘連而造成慢性穿孔,穿孔可向胰頭或後壁破潰,造成複雜症狀。
治療
無併發症的球後潰瘍的內科治療與其他消化性潰瘍相同,但治療應該更為嚴格和持久。如果潰瘍癒合延遲,由於出血發生率高,可考慮預防性手術治療。如果發現胃泌素瘤則應手術切除。