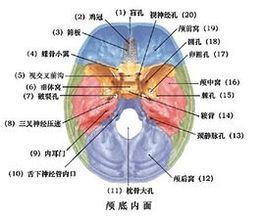
結構
顱前窩容納大腦額葉,前界為額磷,後界為蝶骨小翼的後緣,窩的中部凹陷處為蝶骨篩板,篩板上有許多篩孔,構成鼻腔頂;前外側部形成額竇和眶的頂部。
顱前窩骨折
顱前窩骨折:可出現一側或兩側黑眼征(眼鏡征,熊貓眼),骨折線經過額篩竇時,常產生鼻出血 腦脊液鼻漏及嗅覺減退或喪失,或因氣體進入顱腔內產生外傷性顱內積氣; 其他徵象 前額有皮膚損傷;結膜下淤血;單側或雙側視神經損傷症狀 ;x線檢查骨折線經過框上壁 篩板 額竇和視神經管 顱腦ct發現前額腦挫裂傷或血腫等病變 額葉損傷症狀;以及可能伴隨的眼 鼻部 顴弓附近損傷,眼球突出和活動受限
診斷要點是熊貓眼 腦脊液鼻漏 外傷後氣顱 ;x線顱底片發現骨折;ct顱底骨窗成像 或ct 3d成像發現前顱底骨折
顱前窩底腦膜瘤臨床路徑
顱前窩底腦膜瘤臨床路徑標準住院流程
(一)適用對象。
第一診斷為顱前窩底腦膜瘤(ICD-10:C70.002/ D32.013/D42.002)
適用對象:行冠切經額開顱顱前窩底腦膜瘤切除術(ICD-9-CM-3:01.51)
(二)診斷依據。
根據《臨床診療指南-神經外科學分冊》(中華醫學會編著,人民衛生出版社),《臨床技術操作規範-神經外科分冊》(中華醫學會編著,人民軍醫出版社),《神經外科學》(人民衛生出版社)
1.臨床表現:腫瘤體積增大引起慢性顱壓增高表現,主要為頭痛、噁心、嘔吐等;因額葉受損出現精神、智力症狀,主要表現為記憶力障礙、反應遲鈍;嗅覺、視覺受損。
2.輔助檢查:頭顱MRI顯示顱內占位 性病變,基底位於顱前窩底,邊界清楚,明顯均勻強化,額葉底面和鞍區結構受壓。
(三)選擇治療方案的依據。
根據《臨床診療指南-神經外科學分冊》(中華醫學會編著,人民衛生出版社),《臨床技術操作規範-神經外科分冊》(中華醫學會編著,人民軍醫出版社),《神經外科學》(人民衛生出版社)
1.擬診斷為顱前窩底腦膜瘤者,有明確的顱內壓增高症狀或局灶性症狀者需手術治療,手術方法是冠狀切口經額入路開顱腫瘤切除術。
2.對於手術風險較大者(高齡、妊娠期、合併較嚴重的內科疾病者),要向患者或家屬仔細交待病情,如不同意手術,應履行簽字手續,並予以嚴密觀察。
3.對於嚴密觀察保守治療者,一旦出現顱內壓增高徵象,必要時予以急診手術。
(四)標準住院日為14天。
(五)進入路徑標準。
1.第一診斷必須符合ICD-10:C70.002/ D32.013 /D42.002顱前窩底腦膜瘤疾病編碼。
2.當患者合併其他疾病,但住院期間不需特殊處理,也不影響第一診斷的臨床路徑實施時,可以進入路徑。
(六)術前準備3天。
1.所必需的檢查項目:
(1)血常規、尿常規;
(2)血型;
(3)凝血功能;
(4)肝腎功能、血電解質、血糖;
(5)感染性疾病篩查(B肝,C肝,愛滋病,梅毒);
(6)胸部X光片,心電圖;
(7)頭部MRI;
(8)顱底CT掃描;
(9)視力、視野檢查。
2.根據患者病情,必要時查心、肺功能和精神智力評估。
(七)預防性抗菌藥物選擇與使用時機。
1.按照《抗菌藥物臨床套用指導原則》(衛醫發〔2004〕285號)選擇用藥。
2.預防性用抗菌藥物,時間為術前30分鐘。
(八)手術日為入院第4天。
1.麻醉方式:全麻。
2.手術方式:冠切經額開顱顱前窩底腦膜瘤切除術。
3.手術內固定物:顱骨固定材料等。
4.術中用藥:激素、抗菌藥物、麻醉常規用藥。
5.輸血:視手術出血情況決定。
(九)術後住院恢復10天。
1.必須複查的檢查項目:頭部MRI,視力視野,血常規,肝腎功能,血電解質。
2.術後用藥:抗 癲癇藥物。
(十)出院標準。
1.患者一般狀態良好,飲食恢復。
2.體溫正常,各項化驗無明顯異常,切口癒合良好。
3.複查頭顱MRI顯示腫瘤切除滿意。
(十一)變異及原因分析。
1.術中或術後繼發手術部位或其他部位硬腦膜外血腫、硬腦膜下血腫、腦內血腫等併發症,嚴重者需要二次手術,導致住院時間延長、費用增加。
2.術後繼發腦脊液鼻漏、顱內感染和神經血管損傷等,導致住院時間延長。
顱前窩底腦膜瘤臨床路徑表單
適用對象:
第一診斷為顱前窩底腦膜瘤(ICD-10:C70.002/ D32.013/D42.002)
行冠切經額開顱顱前窩底腦膜瘤切除術(ICD-9-CM-3:01.51)